
Sisten Sequi

Pergunte a um médico sobre a prescrição de Sisten Sequi

Como usar Sisten Sequi
Folheto de informação para o utilizador
SYSTEN SEQUI:
Systen 50; 3,2 mg, sistema transdérmico, adesivo
Estradiol
Systen Conti; 3,2 mg + 11,2 mg, sistema transdérmico, adesivo
Estradiol + Noretisterona acetato
Deve ler atentamente o conteúdo do folheto antes de tomar o medicamento, pois contém informações importantes para o paciente.
- Deve guardar este folheto para poder relê-lo se necessário.
- Em caso de dúvidas, deve consultar um médico ou farmacêutico.
- Este medicamento foi prescrito especificamente para si. Não o deve dar a outros. O medicamento pode prejudicar outra pessoa, mesmo que os sintomas da sua doença sejam os mesmos.
- Se o paciente apresentar algum efeito não desejado, incluindo quaisquer efeitos não desejados não mencionados neste folheto, deve informar o médico ou farmacêutico. Ver ponto 4.
Índice do folheto:
1 .O que é o medicamento Systen Sequi e para que é utilizado.
- 2. Informações importantes antes de tomar o medicamento Systen Sequi.
- 3. Como tomar o medicamento Systen Sequi.
- 4. Efeitos não desejados.
- 5. Como armazenar o medicamento Systen Sequi.
- 6. Conteúdo do pacote e outras informações.
1. O que é o medicamento Systen Sequi e para que é utilizado
Cada embalagem do medicamento Systen Sequi contém 4 sistemas transdérmicos, adesivos Systen 50 e 4 sistemas
transdérmicos, adesivos Systen Conti.
Systen Sequi é um medicamento utilizado na terapia hormonal de substituição (THS). É um sistema transdérmico em
forma de adesivo, para aplicação na pele. Contém estradiol, um hormônio feminino pertencente aos estrogênios e
acetato de noretisterona, que é um progestágeno. O estradiol contido no medicamento é idêntico ao hormônio
naturalmente produzido pelos ovários nas mulheres antes da menopausa.
O medicamento Systen Sequi é utilizado para:
aliviar os sintomas associados à menopausa
Durante a menopausa, a quantidade de estrogênios produzidos no organismo da mulher diminui, o que pode
causar sintomas como sensação de calor no rosto, pescoço e tórax ("ondas de calor"),
problemas para dormir, irritabilidade e depressão. Systen Sequi alivia os sintomas mencionados associados à
menopausa. O medicamento Systen Sequi pode ser prescrito à paciente apenas se os sintomas estiverem
afetando significativamente a sua vida diária.
A experiência no tratamento de mulheres com mais de 65 anos é limitada.
2. Informações importantes antes de tomar o medicamento Systen Sequi
Historial médico e exames médicos regulares
A utilização da THS envolve riscos que devem ser considerados quando a paciente decide se deve ou não
utilizar a terapia hormonal de substituição ou continuar a utilizá-la.
A experiência no tratamento de mulheres na pré-menopausa (devido à falência ovariana ou cirurgia) é limitada. Se a
paciente estiver na pré-menopausa, o risco associado à utilização da THS pode ser diferente. Deve consultar um
médico.
Antes de iniciar (ou reiniciar) a utilização da THS, o médico deve realizar um historial médico, incluindo o
histórial familiar. O médico pode decidir realizar exames, incluindo um exame de mama e (ou) um exame
ginecológico, se forem necessários.
Se a paciente iniciar a utilização do medicamento Systen Sequi, deve realizar exames médicos regulares (pelo
menos uma vez por ano). Durante esses exames, deve discutir com o médico os benefícios e riscos associados à
continuação da utilização do medicamento Systen Sequi.
A paciente deve realizar exames de mama regularmente, de acordo com as recomendações do médico.
Quando não utilizar o medicamento Systen Sequi:
Em caso de ocorrência de qualquer uma das doenças mencionadas abaixo ou em caso de dúvida,
deve informar o médicoantes de utilizar o medicamento Systen Sequi.
Não deve iniciar a utilização do medicamento Systen Sequi:
- se a paciente tiver alergia ao estradiol, acetato de noretisteronaou a qualquer um dos outros componentes do medicamento (mencionados no ponto 6);
- se a paciente tiver ou suspeitar de câncer de mama;
- se a paciente tiver ou suspeitar de tumor estrogenodependente(por exemplo, câncer do endométrio);
- se a paciente tiver hiperplasia endometrial não tratada
- hiperplasia endometrial;
- se a paciente tiver sangramento vaginal de origem desconhecida;
- se a paciente estiver grávida ou amamentando;
- se a paciente tiver ou tiver tido doenças hepáticas, e os resultados dos exames de função hepática não tiverem retornado aos valores normais;
- se a paciente tiver ou tiver tido trombose venosa(doença venosa tromboembólica, por exemplo, trombose venosa profunda ou embolia pulmonar);
- se a paciente tiver distúrbios de coagulação(deficiência de proteína C, proteína S ou antitrombina);
- se a paciente tiver ou tiver tido doenças arteriais tromboembólicas(por exemplo, acidente vascular cerebral, angina de peito ou infarto do miocárdio);
- se a paciente tiver porfiria, uma doença rara e hereditária.
Se qualquer um dos estados mencionados acima ocorrer pela primeira vez durante a utilização do medicamento
Systen Sequi, deve interromper a utilização e consultar um médico.
Precauções e advertências
Antes de iniciar o tratamento, deve informar o médico sobre a ocorrência de qualquer uma das doenças
mencionadas abaixo, pois podem ocorrer novamente ou piorar durante a utilização do medicamento Systen
Sequi.
Nesse caso, o médico pode decidir que a paciente precisa de monitorização mais frequente:
- miomas uterinos;
- endometriose (ocorrência de fragmentos do endométrio em locais não típicos para esse tecido) ou hiperplasia endometrial (crescimento excessivo do endométrio) no passado;
- aumento do risco de formação de trombos (ver abaixo "Trombose venosa (doença venosa tromboembólica)");
- doenças tromboembólicas no historial ou presença de fatores de risco para essas doenças;
- aumento do risco de tumores estrogenodependentes, por exemplo, câncer de mama na mãe, irmã ou avó;
- hipertensão;
- doenças hepáticas (por exemplo, adenoma hepático);
- diabetes;
- colelitíase;
- enxaqueca ou cefaleia intensa;
- doenças do sistema imunológico que afetam vários órgãos (lúpus eritematoso sistêmico);
- epilepsia;
- asma brônquica;
- otosclerose (doença do ouvido que leva à perda auditiva progressiva);
- mastopatia
- níveis elevados de triglicérides no sangue;
- retenção de líquidos devido à disfunção cardíaca ou renal;
- condição em que a tireoide não produz hormônios tireoidianos suficientes (hipotireoidismo) e a paciente está sob terapia de substituição com hormônios tireoidianos;
- estado hereditário ou adquirido que causa episódios recorrentes de edema (edema hereditário ou adquirido) ou ocorrência no passado de edema súbito nas mãos, face, pés, lábios, olhos, língua, garganta (obstrução das vias respiratórias) ou trato gastrointestinal.
Em caso de ocorrência das seguintes doenças durante a utilização da THS, deve interromper a utilização do medicamento Systen Sequi e consultar imediatamente um médico:
- se ocorrer qualquer um dos estados mencionados no ponto "Quando não utilizar o medicamento Systen Sequi";
- se a pele ou a esclera dos olhos amarelecer (icterícia), o que pode ser um sinal de disfunção hepática;
- aumento significativo da pressão arterial (sintomas podem incluir dor de cabeça, fadiga e tontura);
- se ocorrer uma cefaleia de tipo migranoso pela primeira vez;
- se for detectada gravidez;
- se ocorrer inchaço da face, língua e (ou) garganta e (ou) dificuldade para engolir ou urticária, em combinação com dificuldade para respirar, o que sugere angioedema;
- se ocorrerem sintomas de trombose, como:
- inchaço doloroso e vermelhidão nas pernas,
- dor súbita no peito,
- dificuldade para respirar. Para obter mais informações, ver o ponto Trombose venosa (doença venosa tromboembólica).
Aviso:Systen Sequi não é um método anticoncepcional. Se menos de 12 meses se passaram desde a última menstruação ou a paciente tiver menos de 50 anos, pode ser necessário utilizar um método adicional de prevenção da gravidez. Deve consultar um médico.
Terapia hormonal de substituição e câncer
Hiperplasia endometrial (crescimento excessivo do endométrio) e câncer do endométrio
A utilização de apenas estrogênios na THS aumenta o risco de hiperplasia endometrial (crescimento excessivo do
endométrio) e câncer do endométrio.
O progestágeno no medicamento Systen Sequi ajuda a reduzir esse risco adicional.
Comparação
Em mulheres com idades entre 50 e 65 anos com útero intacto e que não utilizam THS, o câncer do endométrio é
diagnosticado em média em 5 de cada 1000 mulheres.
Em mulheres com idades entre 50 e 65 anos com útero intacto e que utilizam apenas estrogênios na THS, o
câncer do endométrio é diagnosticado em 10 a 60 de cada 1000 mulheres (ou seja, 5 a 55 casos adicionais).
Sangramento irregular
Durante os primeiros 3 a 6 meses de utilização do medicamento Systen Sequi, podem ocorrer sangramentos
irregulares ou sangramento de mancha. No entanto, se o sangramento irregular:
- persistir por mais de 6 meses;
- ocorrer após a utilização do medicamento Systen Sequi por mais de 6 meses;
- persistir após a interrupção da utilização do medicamento Systen Sequi; deve consultar um médico o mais rápido possível.
Câncer de mama
Dados confirmam que a utilização da terapia hormonal de substituição (THS) na forma de combinação de
estrogênio e progestágeno ou apenas estrogênio aumenta o risco de câncer de mama. O risco adicional depende
do tempo de utilização da THS. Esse risco adicional torna-se aparente após 3 anos de utilização da THS. Após a
interrupção da THS, o risco adicional diminuirá com o tempo, mas o risco pode persistir por 10 anos ou mais, se a
THS durar mais de 5 anos.
Comparação
Em mulheres com idades entre 50 e 54 anos que não utilizam THS, o câncer de mama é diagnosticado em
média em 13 a 17 de cada 1000 mulheres em um período de 5 anos.
Em mulheres com 50 anos que iniciam uma THS com estrogênio por 5 anos, o número de casos será de 16 a 17 de
cada 1000 pacientes (ou seja, 0 a 3 casos adicionais).
Em mulheres com 50 anos que iniciam uma THS com estrogênio e progestágeno por 5 anos, o número de casos
será de 21 de cada 1000 pacientes (ou seja, 4 a 8 casos adicionais).
Em mulheres com idades entre 50 e 59 anos que não utilizam THS, o câncer de mama é diagnosticado em
média em 27 de cada 1000 mulheres em um período de 10 anos.
Em mulheres com 50 anos que iniciam uma THS com estrogênio por 10 anos, o número de casos será de 34 de cada
1000 pacientes (ou seja, 7 casos adicionais).
Em mulheres com 50 anos que iniciam uma THS com estrogênio e progestágeno por 10 anos, o número de casos
será de 48 de cada 1000 pacientes (ou seja, 21 casos adicionais).
Deve realizar exames de mama regularmente. Deve consultar um médico se notar qualquer uma das seguintes alterações:
- enrugamento da pele;
- alterações no mamilo;
- qualquer nódulo palpável ou visível.
Além disso, é recomendável participar de programas de rastreamento de mamografia.
É importante informar a enfermeira ou o profissional de saúde que realizar o exame de raio-X sobre a utilização
da terapia hormonal de substituição, pois o medicamento pode aumentar a densidade da mama, o que pode
afetar o resultado do exame de mamografia. Nem todos os nódulos podem ser detectados durante o exame de
mamografia em áreas de densidade mamária aumentada.
Câncer de ovário
O câncer de ovário é menos comum do que o câncer de mama. Em alguns estudos epidemiológicos, durante a
utilização prolongada (pelo menos 5 a 10 anos) da terapia hormonal de substituição, apenas com estrogênios, em
mulheres pós-menopausa, foi observado um aumento do risco de desenvolver câncer de ovário.
Alguns estudos, incluindo o estudo WHI, sugerem que a utilização prolongada da THS combinada pode causar
um risco semelhante ou ligeiramente menor.
Terapia hormonal de substituição e efeitos no coração e circulação
Trombose venosa (doença venosa tromboembólica)
A utilização da THS está associada a um aumento do risco de trombose venosa, ou seja, trombose venosa profunda
ou embolia pulmonar.
Estudos demonstraram um aumento de 2 a 3 vezes no risco de trombose venosa em mulheres que utilizam a
terapia hormonal de substituição em comparação com mulheres que não a utilizam.
A ocorrência dessa complicação é mais provável no primeiro ano de utilização da THS do que posteriormente.
A trombose pode ser perigosa e, se se deslocar para os pulmões, pode causar dor no peito, falta de ar, perda de
consciência e até mesmo morte.
O risco de trombose venosa é maior se a paciente tiver idade avançada e se ocorrerem os seguintes fatores. Deve
informar o médico se:
- a paciente não puder caminhar por um longo período devido a lesões graves ou cirurgia (ver ponto 3. Se uma cirurgia estiver planejada);
- ocorrer obesidade (índice de massa corporal - IMC >30 kg/m );
- ocorrerem distúrbios tromboembólicos que exigem a utilização prolongada de medicamentos para prevenir a formação de trombos;
- alguém da família próxima tiver tido trombose venosa no passado;
- ocorrer lúpus eritematoso sistêmico.
Se ocorrerem sintomas de trombose, ver Se ocorrerem as seguintes doenças durante a utilização da THS, deve interromper a utilização do medicamento Systen Sequi e consultar imediatamente um médico.
Não há consenso sobre o papel das varizes nos membros inferiores na doença venosa tromboembólica.
As mulheres que já estão sob tratamento anticoagulante devem discutir com o médico o equilíbrio entre os benefícios e os riscos associados à utilização da THS.
Se, após o início do tratamento, ocorrer, por exemplo, inchaço doloroso na perna, dor súbita no peito, falta de ar, que podem ser sintomas de doença venosa tromboembólica, deve interromper a utilização do medicamento e consultar imediatamente um médico.
Terapia hormonal de substituição e doença cardíaca isquêmica
Não há evidências de que a THS previna o infarto do miocárdio.
Em mulheres com mais de 60 anos que utilizam a THS com estrogênio e progestágeno, o risco de doença cardíaca isquêmica é ligeiramente maior do que em mulheres que não utilizam a THS.
Terapia hormonal de substituição e acidente vascular cerebral
O risco de acidente vascular cerebral é cerca de 1,5 vezes maior em mulheres que utilizam a THS em comparação
com mulheres que não a utilizam. O número de casos adicionais de acidente vascular cerebral devido à utilização da
THS aumentará com a idade.
Comparação
Em mulheres com idades entre 50 e 59 anos que não utilizam THS, o número de casos de acidente vascular cerebral
em 5 anos é estimado em 8 de cada 1000 mulheres. Em mulheres com idades entre 50 e 59 anos que utilizam a
THS, o número de casos em 5 anos será de 11 de cada 1000 mulheres (ou seja, 3 casos adicionais).
Condições que exigem monitorização durante a terapia com estrogênio:
- distúrbios ou disfunção hepática leve;
- icterícia com estase biliar no passado;
- a THS não melhora a função cognitiva. Há evidências de um aumento do risco de provável demência em mulheres que iniciam o tratamento contínuo, combinado ou apenas com estrogênio após os 65 anos. Em mulheres com útero intacto que utilizam a terapia hormonal de substituição não equilibrada, foi observado um aumento do risco de hiperplasia e câncer do endométrio. Portanto, para reduzir o risco de hiperplasia e câncer do endométrio em mulheres com útero intacto, é recomendável administrar estrogênio em combinação com progestágeno, como no caso do medicamento Systen Sequi. O medicamento Systen Sequi deve ser armazenado em um local inacessível a crianças e animais.
Crianças e adolescentes
O medicamento Systen Sequi não deve ser utilizado em crianças.
Systen Sequi e outros medicamentos
Alguns medicamentos podem afetar a eficácia do medicamento Systen Sequi, o que pode levar a sangramentos
irregulares. Isso inclui os medicamentos mencionados abaixo:
- medicamentos antiepilépticos (como fenobarbital, fenitoína e carbamazepina),
- medicamentos antituberculose (como rifampicina, rifabutina),
- medicamentos utilizados no tratamento da infecção por HIV (como nevirapina, efavirenz, ritonavir e nelfinavir),
- medicamentos utilizados no tratamento da hepatite C (como telaprevir)
- produtos à base de plantas que contenham erva-de-são-joão ( Hypericum perforatum).
A terapia hormonal de substituição pode afetar a ação de outros medicamentos:
- medicamento para epilepsia (lamotrigina), pois pode aumentar a frequência de convulsões.
- medicamentos utilizados no tratamento da hepatite C (como esquemas de tratamento com ombitasvir/paritaprevir/ritonavir e dasabuvir com ribavirina ou sem ribavirina, com glecaprevir/pibrentasvir ou sofosbuvir/velpatasvir/voxilaprevir) podem causar um aumento nos parâmetros de função hepática nos exames de laboratório de sangue (aumento da atividade da enzima hepática ALT) em mulheres que utilizam a terapia hormonal de substituição combinada contendo etinilestradiol. O medicamento Systen Sequi contém estradiol em vez de etinilestradiol. Não se sabe se o aumento da atividade da enzima hepática ALT pode ocorrer durante a utilização do medicamento Systen Sequi com esse tipo de esquema de tratamento combinado para hepatite C.
Não informe o médico sobre todos os medicamentos que está tomando atualmente ou recentemente, e também sobre os medicamentos que planeja tomar. O médico fornecerá as instruções apropriadas.Exames de laboratório
Se for necessário realizar um exame de sangue, deve informar o médico ou o pessoal do laboratório sobre a utilização
do medicamento Systen Sequi, pois o medicamento pode afetar os resultados de alguns exames, como o teste de
tolerância à glicose ou os exames de função da tireoide.Gravidez e amamentação
O medicamento Systen Sequi é contraindicado durante a gravidez. Se a paciente engravidar durante a utilização do
medicamento, deve interromper a utilização imediatamente.
A utilização do medicamento Systen Sequi é contraindicada durante a amamentação.Condução de veículos e operação de máquinas
Não foram realizados estudos sobre o efeito do medicamento Systen Sequi na capacidade de conduzir veículos ou
operar máquinas.3. Como tomar o medicamento Systen Sequi
Este medicamento deve ser sempre utilizado de acordo com as recomendações do médico. Em caso de dúvida, deve
consultar um médico.
A THS deve ser continuada apenas enquanto os benefícios da redução dos sintomas graves superarem os riscos
associados à utilização da THS.
O médico deve prescrever à paciente a menor dose possível para ser utilizada por um período de tempo o mais
curto possível, garantindo a redução dos sintomas. Se a paciente achar que a dose do medicamento é muito alta
ou muito baixa, deve consultar um médico.Dosagem
Os adesivos Systen 50 e Systen Conti devem ser aplicados na pele do tronco, abaixo da cintura, na seguinte
sequência: primeiro, dois adesivos Systen 50, um a cada 3 ou 4 dias, durante 2 semanas (4 adesivos Systen 50
serão utilizados em 2 semanas), seguidos de um adesivo Systen Conti, trocados no mesmo intervalo de tempo (4
adesivos Systen Conti serão utilizados nas 2 semanas seguintes). Após 4 semanas, todos os adesivos do pacote
terão sido utilizados e um novo pacote deve ser iniciado. O ciclo de troca dos adesivos deve ser repetido sem
interrupção.
Por exemplo, se a aplicação do primeiro adesivo ocorrer na segunda-feira, deve ser trocado na quinta-feira e,
em seguida, na próxima segunda-feira. A definição desses dias pode ser baseada na tabela abaixo, com base no
primeiro dia de aplicação do adesivo:Dia de aplicação do primeiro adesivo Dia de troca do adesivo Dia da próxima troca do adesivo Segunda-feira → Quinta-feira → Segunda-feira Terça-feira → Sexta-feira → Terça-feira Quarta-feira → Sábado → Quarta-feira Quinta-feira → Domingo → Quinta-feira Sexta-feira → Segunda-feira → Sexta-feira Sábado → Terça-feira → Sábado Para lembrar mais facilmente os dias de troca do adesivo, deve marcar a configuração nos locais apropriados do
pacote:Domingo → Quarta-feira → Domingo 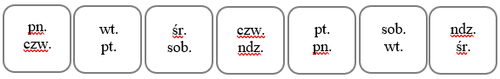
Não é necessário remover o adesivo durante o banho ou chuveiro. No entanto, é recomendável remover o adesivo
antes de usar a sauna e, após a sauna, aplicar um novo adesivo imediatamente.
Para remover o adesivo, deve segurar a borda e delicadamente descolá-lo da pele. Após o uso, o adesivo deve ser
dobrado ao meio e jogado no lixo (não jogar no vaso sanitário).
Os resíduos de cola na pele após a remoção do adesivo podem ser removidos com água e sabão ou esfregados com
os dedos.Uso de dose maior do que a recomendada do medicamento Systen Sequi
Em caso de uso de dose maior do que a recomendada do medicamento, deve consultar imediatamente um médico ou farmacêutico.
Os sintomas de superdose de tratamento combinado com estrogênio e progestágeno podem incluir: náuseas, sangramento
irregular, dor e sensibilidade nas mamas, cólicas e inchaço abdominal. Os sintomas mencionados são temporários
e desaparecem após a remoção do adesivo.Omissão da dose do medicamento Systen Sequi
Se a paciente esquecer de trocar o adesivo, o adesivo omitido deve ser aplicado o mais rápido possível.
No entanto, deve manter o mesmo dia de troca do adesivo. Esquecer de aplicar o medicamento pode aumentar a
probabilidade de sangramento e mancha irregular.Se uma cirurgia estiver planejada
Se a paciente estiver planejando uma cirurgia, deve informar o cirurgião de que está tomando o medicamento Systen
Sequi. Pode ser necessário interromper a utilização do medicamento Systen Sequi por 4 a 6 semanas antes da cirurgia,
para minimizar o risco de trombose (ver ponto 2. Trombose venosa (doença venosa tromboembólica)). Antes de
reiniciar a utilização do medicamento Systen Sequi, deve consultar um médico.4. Efeitos não desejados
Como qualquer medicamento, este medicamento pode causar efeitos não desejados, embora não ocorram em todos.
Em mulheres que utilizam a THS, ocorre um aumento do risco de desenvolver as seguintes doenças, em comparação
com mulheres que não utilizam a THS:- câncer de mama;
- hiperplasia ou câncer do endométrio (crescimento excessivo do endométrio ou câncer);
- câncer de ovário;
- trombose venosa nos membros inferiores ou pulmões (doença venosa tromboembólica);
- doença cardíaca isquêmica;
- acidente vascular cerebral;
- provável demência, se a THS for iniciada após os 65 anos.
Para obter mais informações, ver o ponto 2 "Informações importantes antes de tomar o medicamento Systen Sequi".
Abaixo estão listados todos os efeitos não desejados observados nos estudos clínicos e relatados após a comercialização
do medicamento Systen Sequi.
Muito comuns(podem ocorrer em mais de 1 de cada 10 pacientes):- rubor no local de aplicação, coceira no local de aplicação, erupção no local de aplicação, reação no local de aplicação.
Comuns(podem ocorrer em até 1 de cada 10 pacientes):
- depressão, insônia, instabilidade emocional, nervosismo;
- enxaqueca, dor de cabeça;
- hipertensão;
- dor abdominal, distúrbios gastrointestinais, diarreia*, inchaço*; náuseas;
- coceira, erupção cutânea;
- dor nas articulações, dor nas costas, dor muscular*;
- dor nas mamas, sangramento menstrual doloroso, sangramento menstrual abundante, distúrbios menstruais;
- dor*, inchaço, mal-estar;
- aumento de peso.
Pouco comuns(podem ocorrer em até 1 de cada 100 pacientes):
- infecção por fungos;
- câncer de mama, fibroadenoma de mama;
- hipersensibilidade (alergia);
- diminuição da libido, aumento da libido;
- tontura, parestesia, distúrbios de concentração;
- palpitações;
- aumento das mamas, hiperplasia endometrial (crescimento excessivo do endométrio), sangramento uterino;
- inchaço generalizado*, fadiga.
Frequência desconhecida(frequência não pode ser estimada com base nos dados disponíveis)
- câncer do endométrio (endométrio);
- humor instável;
- incidente cerebrovascular, epilepsia;
- trombose venosa profunda, trombose*;
- embolia pulmonar,
- inchaço abdominal,
- colelitíase,
- erupção cutânea*, síndrome de Stevens-Johnson,
- aumento das mamas;
- inchaço periférico*, inchaço no local de aplicação*.
* Efeitos não desejados adicionais relatados nos estudos clínicos do medicamento Systen 50 (que contém apenas
estradiol).
Outros efeitos não desejados associados à terapia hormonal de substituição oral combinada:- tontura;
- varizes;
- náuseas, vômitos;
- dor nas extremidades, miastenia;
- sensibilidade nas mamas, cólicas uterinas, infecção vaginal;
- mioma uterino, cisto de ovário, pólipos cervicais;
- aumento da atividade das enzimas hepáticas - aminotransferases - nos exames de laboratório;
- doença da vesícula biliar, icterícia;
- distúrbios da pele e tecido subcutâneo: eritema multiforme, lupus eritematoso, eritema nodoso, livedo reticular, acne, pele seca, alopecia;
- provável demência após os 65 anos;
- síndrome do olho seco;
- alteração da composição das lágrimas.
Notificação de efeitos não desejados
Se ocorrerem qualquer efeito não desejado, incluindo quaisquer efeitos não desejados não mencionados neste folheto,
deve informar o médico ou farmacêutico. Os efeitos não desejados podem ser notificados diretamente ao Departamento
de Monitoramento de Efeitos Não Desejados de Medicamentos do Instituto Nacional de Saúde Doutor Ricardo Jorge
Rua Alexandre Herculano, 321
4000-055 Porto
Telefone: +351 22 207 66 00
Fax: +351 22 207 66 01
Sítio da internet: https://www.infarmed.pt/
Os efeitos não desejados também podem ser notificados ao titular da autorização de introdução no mercado.
Ao notificar os efeitos não desejados, é possível reunir mais informações sobre a segurança do medicamento.5. Como armazenar o medicamento Systen Sequi
Armazenar a uma temperatura não superior a 25°C.
O medicamento deve ser armazenado em um local inacessível a crianças.
Essa recomendação também se aplica aos adesivos usados.
Não utilizar o medicamento Systen Sequi após o prazo de validade impresso na embalagem.
O prazo de validade (VAL) refere-se ao último dia do mês indicado.6. Conteúdo do pacote e outras informações
O que contém o medicamento Systen Sequi
O medicamento Systen Sequi é um sistema transdérmico, adesivo, composto por:
4 sistemas transdérmicos, adesivos Systen 50, cada um contendo como substância ativa:- 3,2 mg de estradiol (Estradiolum), na forma de estradiol hemidratado;
4 sistemas transdérmicos, adesivos Systen Conti, cada um contendo como substâncias ativas:
- 3,2 mg de estradiol (Estradiolum), na forma de estradiol hemidratado;
- 11,2 mg de acetato de noretisterona (Norethisteroni acetas).
Os outros componentes do medicamento são:
- Camada adesiva: copolímero de acrilo, goma de guar.
- Camada protetora (camada externa protetora): poliéster.
- Camada protetora (para remoção): polietileno tereftalato.
Como é o medicamento Systen Sequi e o que o pacote contém
8 sistemas transdérmicos, adesivos (4 sistemas transdérmicos, adesivos Systen 50 e 4 sistemas transdérmicos,
adesivos Systen Conti) fechados em sachês de folha, colocados em uma caixa de cartão.
O sistema transdérmico, adesivo Systen 50, com uma área de 16 cm, contém 3,2 mg de estradiol e libera 50 μg
de estradiol em 24 horas.
O sistema transdérmico, adesivo Systen Conti, com uma área de 16 cm, contém 3,2 mg de estradiol, o que corresponde
à liberação nominal de 50 μg de estradiol em 24 horas, e 11,2 mg de acetato de noretisterona, que é liberado em
uma quantidade nominal de 170 μg em 24 horas.Titular da autorização de introdução no mercado:
Theramex Ireland Limited
3rd Floor, Kilmore House,
Park Lane, Spencer Dock,
Dublin 1
D01 YE64
IrlandaFabricante:
Aesica Pharmaceuticals GmbH
Alfred-Nobel-Str. 10
40789 Monheim am Rhein
Alemanha
Para obter mais informações, deve contactar o representante local do titular da autorização de introdução no mercado
no número de telefone: 22 307 71 66.
Data da última revisão do folheto:agosto de 2025
- País de registo
- Substância ativa
- Requer receita médicaSim
- Fabricante
- ImportadorAesica Pharmaceuticals GmbH
- Esta informação é apenas para referência e não constitui aconselhamento médico. Consulte sempre um médico antes de tomar qualquer medicamento. A Oladoctor não se responsabiliza por decisões médicas baseadas neste conteúdo.
- Alternativas a Sisten SequiForma farmacêutica: Gel, 0.5 mgSubstância ativa: estradiolFabricante: Orion CorporationRequer receita médicaForma farmacêutica: Gel, 1 mgSubstância ativa: estradiolFabricante: Orion CorporationRequer receita médicaForma farmacêutica: Gel, 1 mg/gSubstância ativa: estradiolRequer receita médica
Alternativas a Sisten Sequi noutros países
As melhores alternativas com o mesmo princípio ativo e efeito terapêutico.
Alternativa a Sisten Sequi em Espanha
Alternativa a Sisten Sequi em Ukraine
Médicos online para Sisten Sequi
Avaliação de posologia, efeitos secundários, interações, contraindicações e renovação da receita de Sisten Sequi – sujeita a avaliação médica e regras locais.










