ACTRAPID INNOLET 100 UI/ML SOLUCION INYECTABLE EN UNA PLUMA PRECARGADA

Cómo usar ACTRAPID INNOLET 100 UI/ML SOLUCION INYECTABLE EN UNA PLUMA PRECARGADA
Traducción generada por IA
Este contenido ha sido traducido automáticamente y se ofrece solo con fines informativos. No sustituye la consulta con un profesional sanitario.
Ver originalContenido del prospecto
Introducción
Prospecto: información para el usuario
Actrapid InnoLet 100UI/ml (unidades internacionales/ml) solución inyectable en pluma precargada
insulina humana
Lea todo el prospecto detenidamente antes de empezar a usar este medicamento, porque contiene información importante para usted.
- Conserve este prospecto, ya que puede tener que volver a leerlo.
- Si tiene alguna duda, consulte a su médico, farmacéutico o enfermero.
- Este medicamento se le ha recetado solamente a usted, y no debe dárselo a otras personas aunque tengan los mismos síntomas que usted, ya que puede perjudicarles.
- Si experimenta efectos adversos, consulte a su médico, farmacéutico o enfermero, incluso si se trata de efectos adversos que no aparecen en este prospecto. Ver sección 4.
Contenido del prospecto
- Qué es Actrapid y para qué se utiliza
- Qué necesita saber antes de empezar a usar Actrapid
- Cómo usar Actrapid
- Posibles efectos adversos
- Conservación de Actrapid
- Contenido del envase e información adicional
1. Qué es Actrapid y para qué se utiliza
Actrapid es una insulina humana de acción rápida.
Actrapid se utiliza para reducir los niveles elevados de azúcar en sangre en pacientes con diabetes mellitus (diabetes). La diabetes es una enfermedad en la que su organismo no produce suficiente insulina para controlar el nivel de azúcar en sangre. El tratamiento con Actrapid ayuda a prevenir las complicaciones de la diabetes.
Actrapid empieza a reducir su nivel de azúcar en sangre unos 30 minutos después de la inyección y el efecto dura aproximadamente unas 8 horas. Actrapid se suele administrar en combinación con preparados de insulina de acción intermedia o prolongada
2. Qué necesita saber antes de empezar a usar Actrapid
No use Actrapid
?Si es alérgico a la insulina humana o a alguno de los demás componentes de este medicamento, ver sección 6.
?Si sospecha que está empezando a sufrir hipoglucemia (bajo nivel de azúcar en sangre), ver Resumen de efectos adversos graves y muy frecuentes en la sección 4.
? En bombas de perfusión de insulina.
? Si su InnoLet se ha caído, dañado o se ha roto.
?Si no se ha almacenado correctamente o se ha congelado, ver sección 5.
? Si la insulina no tiene un aspecto transparente e incoloro.
Si se da cualquiera de estas circunstancias, no use Actrapid. Consulte a su médico, farmacéutico o enfermero.
Antes de usar Actrapid
? Compruebe la etiqueta para asegurarse de que es el tipo de insulina correcto.
? Utilice siempre una aguja nueva para cada inyección con el fin de evitar la contaminación.
? Las agujas y Actrapid InnoLet no se deben compartir.
? Actrapid InnoLet solo está indicado para inyectarse debajo de la piel. Consulte con su médico si necesita inyectarse la insulina por otro método.
Advertencias y precauciones
Algunas alteraciones y actividades pueden afectar a sus necesidades de insulina. Consulte a su médico:
?Si tiene problemas con el riñón, el hígado, las glándulas suprarrenales, pituitaria o tiroidea.
?Si hace más ejercicio físico de lo normal o si desea cambiar su dieta habitual, ya que ello puede afectar a su nivel de azúcar en sangre.
?Si está enfermo, debe seguir usando la insulina y consultar a su médico.
?Si va a viajar al extranjero, viajar a distintas zonas horarias puede afectar a su requerimiento de insulina y al momento de administración de la misma.
Cambios en la piel en el punto de inyección
Se debe rotar el punto de inyección para ayudar a evitar cambios en el tejido adiposo, como engrosamiento de la piel, encogimiento de la piel o bultos bajo la piel. La insulina puede no funcionar muy bien si se inyecta en una zona abultada, encogida o engrosada (ver sección 3). Informe a su médico si detecta cualquier cambio en la zona de inyección. Informe a su médico si actualmente está inyectándose en estas zonas afectadas, antes de comenzar a inyectarse en una zona distinta. Su médico puede indicarle que compruebe sus niveles de azúcar en sangre más de cerca, y que ajuste la insulina o la dosis de sus otras medicaciones antidiabéticas.
Otros medicamentos y Actrapid
Informe a su médico, farmacéutico o enfermero si está tomando, ha tomado recientemente o pudiera tener que tomar cualquier otro medicamento.
Algunos medicamentos afectan a su nivel de azúcar en sangre, y esto puede implicar que su dosis de insulina se tenga que modificar. A continuación se indican los medicamentos más comunes que pueden afectar a su tratamiento insulínico.
Su nivel de azúcar en sangre puede disminuir (hipoglucemia) si toma:
- Otros medicamentos para el tratamiento de la diabetes
- Inhibidores de la monoamino oxidasa (IMAO) (utilizados para tratar la depresión)
- Betabloqueantes (utilizados para tratar la tensión arterial alta)
- Inhibidores de la enzima conversora de la angiotensina (IECA) (utilizados para tratar ciertas afecciones cardiacas o la tensión arterial alta)
- Salicilatos (utilizados para aliviar el dolor y bajar la fiebre)
- Esteroides anabolizantes (como la testosterona)
- Sulfonamidas (utilizadas para tratar infecciones).
Su nivel de azúcar en sangre puede aumentar (hiperglucemia) si toma:
- Anticonceptivos orales (píldora anticonceptiva)
- Tiazidas (utilizadas para tratar la tensión arterial alta o una retención de líquidos excesiva)
- Glucocorticoides (como la cortisona, utilizada para tratar la inflamación)
- Hormona tiroidea (utilizada para tratar trastornos de la glándula tiroidea)
- Simpaticomiméticos (como epinefrina [adrenalina], salbutamol o terbutalina, utilizados para tratar el asma)
- Hormona de crecimiento (medicamento para estimular el crecimiento óseo y somático y con influencia significativa en los procesos metabólicos del organismo)
- Danazol (medicamento que actúa sobre la ovulación).
La octreotida y la lanreotida (utilizadas para el tratamiento de la acromegalia, un trastorno hormonal poco frecuente que suele darse en adultos de mediana edad, provocado por un exceso de producción de hormona de crecimiento en la glándula pituitaria) pueden aumentar o disminuir el nivel de azúcar en sangre.
Los betabloqueantes (utilizados para tratar la tensión arterial alta) pueden debilitar o suprimir por completo los primeros síntomas de advertencia que ayudan a reconocer un nivel de azúcar en sangre bajo.
Pioglitazona (comprimidos utilizados para el tratamiento de la diabetes tipo 2)
Algunos pacientes con diabetes tipo 2 de larga duración y enfermedad cardiaca o ictus previo que fueron tratados con pioglitazona e insulina desarrollaron insuficiencia cardiaca. Informe a su médico, lo antes posible, si tiene signos de insuficiencia cardiaca tales como una inusual falta de aire, aumento rápido de peso o inflamación localizada (edema).
Si ha tomado alguno de los medicamentos de esta lista, informe a su médico, farmacéutico o enfermero.
Uso de Actrapid con alcohol
? Si bebe alcohol, sus necesidades de insulina pueden cambiar, ya que el nivel de azúcar en sangre puede aumentar o disminuir. Se recomienda seguir un control estricto.
Embarazo y lactancia
? Si está embarazada, cree que podría estar embarazada o tiene intención de quedarse embarazada, consulte a su médico antes de utilizar este medicamento. Actrapid se puede usar durante el embarazo. Puede que sea necesario modificar la dosis de insulina durante el embarazo y tras el parto. Llevar un control estricto de la diabetes, sobre todo para prevenir la hipoglucemia, es importante para la salud de su bebé.
? No hay restricciones en el tratamiento con Actrapid durante la lactancia.
Consulte a su médico, farmacéutico o enfermero antes de utilizar este medicamento durante el embarazo o el periodo de lactancia.
Conducción y uso de máquinas
?Pregunte a su médico si puede conducir vehículos o manejar una máquina:
- Si sufre episodios frecuentes de hipoglucemia.
- Si le resulta difícil reconocer los síntomas de la hipoglucemia.
Si su nivel de azúcar en sangre es alto o bajo, puede afectar a su concentración y capacidad de reacción y, por tanto, también a su capacidad para conducir o manejar una máquina. Tenga en cuenta que se puede poner en peligro a sí mismo o a los demás.
Actrapid contiene sodio
Actrapid contiene menos de 1 mmol de sodio (23 mg) por dosis; esto es, esencialmente “exento de sodio”.
3. Cómo usar Actrapid
Dosis y cuándo usar la insulina
Siga exactamente las instrucciones de administración de este medicamento y la dosis indicada por su médico. En caso de duda, consulte de nuevo a su médico, farmacéutico o enfermero.
Tome alimentos que contengan hidratos de carbono en los 30 minutos siguientes a la inyección para evitar un descenso en el nivel de azúcar en sangre.
No cambie de insulina a menos que su médico se lo indique. Si éste le cambia de un tipo o marca de insulina a otro, es posible que deba realizar un ajuste de la dosis.
Uso en niños y adolescentes
Actrapid se puede utilizar en niños y adolescentes.
Uso en grupos de pacientes especiales
Si tiene insuficiencia renal o hepática o si es mayor de 65 años, debe comprobar su nivel de azúcar en sangre con mayor regularidad y hablar con su médico sobre los posibles cambios en la dosis de insulina.
Cómo y dónde inyectar la insulina
Actrapid se administra mediante inyección bajo la piel (administración subcutánea). Nunca debe inyectarse directamente en una vena (inyección intravenosa) o músculo (inyección intramuscular). Actrapid InnoLet solo está indicado para inyectarse debajo de la piel. Consulte con su médico si necesita inyectarse la insulina por otro método.
Con cada inyección, cambie el punto de inyección dentro de la zona determinada de la piel que utilice. Esto puede reducir el riesgo de desarrollar abultamientos y depresiones en la piel, ver sección 4. Las mejores zonas para la inyección son las siguientes: la parte delantera de la cintura (abdomen), la región glútea, la parte frontal del muslo o la parte superior del brazo. El efecto de la insulina será más rápido si se realiza la inyección en la cintura (abdomen). Debe medir su nivel de azúcar en sangre con regularidad.
Cómo manejar Actrapid InnoLet
Actrapid InnoLet es una pluma desechable precargada que contiene insulina humana.
Lea atentamente las Instrucciones para utilizar Actrapid InnoLet que se incluyen en este prospecto. Debe usar la pluma tal como se describe en las Instrucciones para utilizar Actrapid InnoLet.
Asegúrese siempre de utilizar la pluma adecuada antes de inyectarse la insulina.
Si usa más insulina de la que debe
Si usa demasiada insulina, su nivel de azúcar en sangre descenderá en exceso (hipoglucemia). Ver Resumen de efectos adversos graves y muy frecuentes en la sección 4.
Si olvidó usar la insulina
Si olvida usar la insulina, su nivel de azúcar en sangre puede subir en exceso (hiperglucemia). Ver Efectos derivados de la diabetes en la sección 4.
Si interrumpe el tratamiento con insulina
No deje de usar la insulina sin hablar antes con su médico, quien le indicará lo que debe hacer. Dejar la insulina puede provocar un aumento excesivo del nivel de azúcar en sangre (hiperglucemia grave) y cetoacidosis. Ver Efectos derivados de la diabetes en la sección 4.
Si tiene cualquier otra duda sobre el uso de este medicamento, pregunte a su médico, farmacéutico o enfermero.
4. Posibles efectos adversos
Al igual que todos los medicamentos, este medicamento puede producir efectos adversos, aunque no todas las personas los sufran.
Resumen de efectos adversos graves y muy frecuentes
El descenso del nivel de azúcar en sangre (hipoglucemia)es un efecto adverso muy frecuente. Puede afectar a más de 1 de cada 10 personas.
El nivel de azúcar en sangre puede descender si:
- Se inyecta demasiada insulina.
- Come muy poco o se salta una comida.
- Hace más ejercicio físico de lo habitual.
- Bebe alcohol, ver Uso de Actrapid con alcohol en la sección 2.
Signos de un descenso en el nivel de azúcar en sangre: sudor frío, piel fría y pálida, dolor de cabeza, latido cardiaco acelerado, sensación de malestar, apetito excesivo, trastornos visuales temporales, somnolencia, cansancio y debilidad no habituales, nerviosismo o temblor, ansiedad, confusión y dificultad de concentración.
Un descenso grave en el nivel de azúcar en sangre puede llevar a la pérdida de consciencia. Si el bajo nivel prolongado de azúcar en sangre no se trata, puede causar daño cerebral (transitorio o permanente) e incluso la muerte. Puede recuperar el conocimiento más rápidamente si le administra una inyección de glucagón una persona que sepa cómo hacerlo. Si le administran glucagón, debe tomar también glucosa o un producto azucarado tan pronto como recupere el conocimiento. Si no responde al tratamiento con glucagón, debe acudir inmediatamente a un hospital.
Qué hacer si sufre un descenso en el nivel de azúcar en sangre:
? Si sufre un descenso en el nivel de azúcar en sangre, ingiera pastillas de glucosa u otro producto con gran contenido en azúcar (por ejemplo, caramelos, galletas, zumo de frutas). Mida su nivel de azúcar en sangre, si es posible, y descanse. Lleve siempre consigo pastillas de glucosa o productos con un gran contenido en azúcar, por si acaso.
? Cuando los síntomas del nivel bajo de azúcar en sangre hayan desaparecido o cuando su nivel de azúcar en sangre se haya estabilizado, continúe con el tratamiento con insulina de la forma habitual.
? Si su nivel de azúcar en sangre es tan bajo que llega a desmayarse, si ha necesitado una inyección de glucagón o si ha sufrido muchos episodios de nivel bajo de azúcar en sangre, hable con su médico. Es posible que tenga que ajustar la dosis o frecuencia de administración de la insulina, sus hábitos de alimentación o el ejercicio.
Indique a las personas pertinentes que tiene diabetes y cuáles pueden ser las consecuencias, como el riesgo de desmayarse (perder la consciencia) debido a un bajo nivel de azúcar en sangre. Hágales saber que, si se desmaya, deben girarle sobre un costado y pedir ayuda médica de inmediato. No deben suministrarle alimentos o bebidas, porque se puede asfixiar.
La reacción alérgica gravea Actrapid o a uno de sus componentes (llamada reacción alérgica sistémica) es un efecto adverso muy raro, pero que puede llegar a ser letal. Puede afectar hasta 1 de cada 10.000 personas.
Consulte inmediatamente al médico:
- Si los síntomas de alergia se extienden a otras partes del cuerpo.
- Si de repente se siente enfermo y tiene sudores, sensación de malestar (vómitos), dificultad para respirar, latido cardiaco acelerado y la sensación de que va a perder el conocimiento.
? Si nota cualquiera de estos síntomas, busque ayuda médica de inmediato.
Cambios en la piel en el punto de inyección: Si se inyecta insulina en el mismo lugar, el tejido graso se puede encoger (lipoatrofia) o hacerse más grueso (lipohipertrofia) (puede afectar hasta 1 de cada 100 personas). Los bultos bajo la piel también pueden producirse por la acumulación de una proteína denominada amiloide (amiloidosis cutánea; no se sabe con qué frecuencia se produce esto). La insulina puede no funcionar muy bien si se inyecta en una zona abultada, encogida o engrosada. Cambie el punto de inyección para ayudar a evitar estos cambios en la piel.
Lista de otros efectos adversos
Efectos adversos poco frecuentes
Pueden afectar hasta 1 de cada 100 personas.
Síntomas de alergia:pueden producirse reacciones alérgicas locales (dolor, enrojecimiento, ronchas, inflamación, hematoma, hinchazón y picor) en el punto de inyección. Suelen desaparecer a las pocas semanas de empezar a usar la insulina. Si no desaparecen, o si se extienden por todo el cuerpo, hable de inmediato con su médico. Consulte también las reacciones alérgicas graves que se indican anteriormente.
Problemas de visión:al empezar el tratamiento con insulina, este puede afectar a su visión, pero, por lo general, solo de forma temporal.
Inflamación de las articulaciones:al empezar el tratamiento con insulina, la acumulación de líquido puede causar inflamación de los tobillos y otras articulaciones. Este efecto suele desaparecer rápidamente. De no ser así, hable con su médico.
Neuropatía dolorosa(dolor debido a daño en los nervios): si su nivel de azúcar en sangre mejora muy rápidamente, es posible que sufra dolor relacionado con los nervios. Es lo que se conoce como neuropatía dolorosa aguda y suele ser transitoria.
Efectos adversos muy raros
Pueden afectar hasta 1 de cada 10.000 personas.
Retinopatía diabética(enfermedad ocular relacionada con la diabetes que puede llevar a la pérdida de visión): si tiene retinopatía diabética y su nivel de azúcar en sangre mejora muy rápido, la retinopatía puede empeorar. En este caso debe consultar con su médico.
Comunicación de efectos adversos
Si experimenta cualquier tipo de efecto adverso, consulte a su médico, farmacéutico o enfermero, incluso si se trata de posibles efectos adversos que no aparecen en este prospecto. También puede comunicarlos directamente a través del Sistema Español de Farmacovigilancia de Medicamentos de Uso Humano: www.notificaRAM.es. Mediante la comunicación de efectos adversos usted puede contribuir a proporcionar más información sobre la seguridad de este medicamento.
Efectos derivados de la diabetes
Nivel elevado de azúcar en sangre (hiperglucemia)
Puede experimentar un nivel elevado de azúcar en sangre si:
- No se ha inyectado suficiente insulina.
- Olvida inyectarse la insulina o deja de usarla.
- Se inyecta repetidamente menos insulina de la que necesita.
- Sufre una infección y/o fiebre.
- Come más de lo habitual.
- Hace menos ejercicio físico de lo habitual.
Síntomas de advertencia de un nivel elevado de azúcar en sangre:
Los síntomas de aviso aparecen gradualmente e incluyen orina abundante, sed, pérdida de apetito, sensación de malestar (náuseas y vómitos), somnolencia o cansancio, piel seca y enrojecida, sequedad de boca y aliento con olor afrutado (acetona).
Qué hacer si sufre un aumento en el nivel de azúcar en sangre:
? Si sufre alguno de los síntomas anteriormente indicados: compruebe su nivel de azúcar en sangre y el nivel de cetonas en la orina, si es posible, y, a continuación, busque ayuda médica de inmediato.
? Pueden ser síntomas de una afección muy grave llamada cetoacidosis diabética (formación de ácido en la sangre debido a que el organismo está descomponiendo grasa en lugar de azúcar). Si no se trata, podría producir un coma diabético e incluso la muerte.
5. Conservación de Actrapid
Mantener este medicamento fuera de la vista y del alcance de los niños.
No utilice este medicamento después de la fecha de caducidad que aparece en la etiqueta y el embalaje del InnoLet después de CAD. La fecha de caducidad es el último día del mes que se indica.
Antes de la apertura:conservar en nevera (entre 2°C y 8°C). Mantener alejado del elemento refrigerador. No congelar.
Durante el uso o si se lleva de repuesto:no refrigerar o congelar. Se puede llevar encima y conservar a temperatura ambiente (por debajo de 30°C) hasta 6 semanas.
Conservar siempre el capuchón de la pluma en su InnoLet, cuando no se esté utilizando, para protegerlo de la luz.
Desechar la aguja después de cada inyección.
Los medicamentos no se deben tirar por los desagües ni a la basura. Pregunte a su farmacéutico cómo deshacerse de los envases y de los medicamentos que ya no necesita. De esta forma, ayudará a proteger el medio ambiente.
6. Contenido del envase e información adicional
Composición de Actrapid
- El principio activo es insulina humana. Cada ml contiene 100 UI de insulina humana. Cada pluma precargada contiene 300 UI de insulina humana en 3 ml de solución inyectable.
- Los demás componentes son cloruro de zinc, glicerol, metacresol, hidróxido de sodio, ácido clorhídrico y agua para preparaciones inyectables.
Aspecto del producto y contenido del envase
Actrapid se presenta como solución inyectable.
Tamaños de envases de 1, 5 y 10 plumas precargadas de 3 ml. Puede que solamente estén comercializados algunos tamaños de envases.
La solución es transparente e incolora.
Titular de la autorización de comercialización y responsable de la fabricación
Novo Nordisk A/S, Novo Allé, DK-2880 Bagsværd, Dinamarca
Fecha de la última revisión de este prospecto:
Otras fuentes de información
La información detallada de este medicamento está disponible en la página web de la Agencia Europea de Medicamentos: http://www.ema.europa.eu.
Al dorso se incluyen las instruccionespara utilizarInnoLet.
Instruccionespara utilizarActrapid solución inyectable en InnoLet.
Lea atentamente las instrucciones antes de utilizar su InnoLet.Si no sigue las instrucciones de forma cuidadosa, se puede administrar muy poca o demasiada insulina, lo cual podría producir un nivel de azúcar en sangre demasiado alto o demasiado bajo.
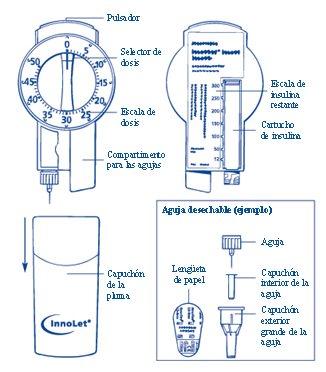
InnoLet es una pluma precargada sencilla y compacta capaz de administrar dosis de 1 a 50 unidades, en incrementos de 1 unidad. InnoLet está diseñado para ser utilizado con agujas desechables NovoFine o NovoTwist de una longitud de hasta 8 mm. Como medida de precaución, lleve siempre consigo un dispositivo de administración de insulina de repuesto, por si su InnoLet se perdiese o estropease.
Primeros pasos
Compruebe el nombre y la etiqueta de colorde su InnoLet para asegurarse de que contiene el tipo correcto de insulina. Esto es especialmente importante si utiliza más de un tipo de insulina. Si utiliza un tipo de insulina equivocado, su nivel de azúcar en sangre puede llegar a ser demasiado alto o demasiado bajo. Retire el capuchón de la pluma.
Montaje de la aguja
- Utilice siempre una aguja nueva para cada inyección. Así se reduce el riesgo de contaminación, infección, pérdida de insulina, que las agujas se atasquen y de que se administren dosificaciones inexactas.
- Tenga cuidado de no doblar o estropear la aguja antes de su uso.
- Retire la lengüeta de papel de una nueva aguja desechable.
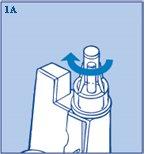
- Enrosque recta y firmemente la aguja en el InnoLet (figura 1A).
- Retire el capuchón exterior grande y el capuchón interior de la aguja. Puede guardar el capuchón exterior grande de la aguja en el compartimento.
No intente volver a poner nunca el capuchón interior de la aguja. Se podría pinchar con la aguja.
Preparación para expulsar el aire antes de cada inyección
Durante el uso pueden quedar pequeñas cantidades de aire en la aguja y en el cartucho de insulina.
Para evitar la inyección de aire y asegurar una dosificación correcta:
- Marque 2 unidades girando el selector de dosis en el sentido de las agujas del reloj.
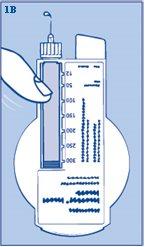
- Sujete su InnoLet con la aguja hacia arriba y golpee el cartucho suavemente con el dedo varias veces (figura 1B) para hacer que las burbujas de aire se depositen en la parte superior del cartucho.
- Manteniendo la aguja hacia arriba, presione el pulsador y el selector de dosis volverá a 0.
- Asegúrese siempre de que aparezca una gota en la punta de la aguja antes de inyectarse (figura 1B). Así se asegura de que la insulina fluye. Si esto no ocurre, cambie la aguja y repita el procedimiento 6 veces como máximo.
Si todavía no aparece una gota de insulina, el dispositivo es defectuoso y no debe utilizarse.
- Si no aparece una gota, no se inyectará insulina, aunque el selector de dosis se mueva. Esto puede indicar que la aguja está bloqueada o dañada.
- Compruebe siempre InnoLet antes de inyectarse. Si no comprueba su InnoLet, podría recibir una cantidad de insulina insuficiente o incluso inexistente. Esto podría producir un nivel de azúcar en sangre demasiado alto.
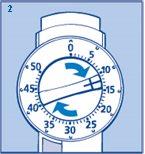
Selección de dosis
- Compruebe siempre que el pulsador está completamente metido y el selector de dosis está en 0.
- Marque el número de unidades requerido girando el selector de dosis en el sentido de las agujas del reloj (figura 2).
- Se oirá un clic por cada unidad marcada. La dosis se puede corregir girando el selector de dosis en ambas direcciones. Asegúrese de que no gira el selector de dosis o corrige la dosis una vez que la aguja esté bajo su piel. Esto podría producir una dosificación inexacta que puede hacer que su nivel de azúcar en sangre sea demasiado alto o demasiado bajo.
Antes de inyectarse la insulina, utilice siempre el selector de dosis y el marcador de dosis para ver cuántas unidades ha seleccionado. No cuente los clics de la pluma. Si selecciona una dosis incorrecta y se la inyecta, su nivel de azúcar en sangre puede llegar a ser demasiado alto o demasiado bajo. No utilice la escala de insulina restante, ya que solo muestra la cantidad aproximada de insulina que queda en la pluma.
No se puede seleccionar una dosis mayor que el número de unidades que quedan en el cartucho.
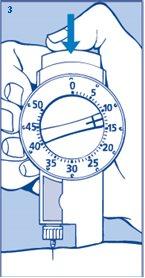
Inyección de la insulina
- Introduzca la aguja bajo la piel. Utilice la técnica de inyección indicada por su médico.
- Administre la dosis presionando el pulsador a fondo (figura 3). Se oirán clics a medida que el selector de dosis vuelve a 0.
- Después de la inyección, mantenga la aguja bajo la piel al menos durante 6 segundos para asegurar que se ha administrado toda la dosis.
- Asegúrese de no bloquear el selector de dosis mientras se inyecta, ya que el selector de dosis debe volver a 0 según se presiona el pulsador. Asegúrese siempre que el selector de dosis vuelve a 0 después de la inyección. Si el selector de dosis se detiene antes de llegar a 0, no se ha administrado la dosis completa, lo que podría resultar en un nivel de azúcar en sangre demasiado alto.
- Deseche la aguja después de cada inyección.
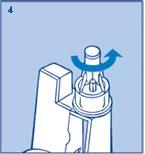
Retirada de la aguja
- Coloque el capuchón exterior grande de la aguja y desenrósquela (figura 4). Deséchela con cuidado.
- Ponga de nuevo el capuchón de la pluma en su InnoLet para proteger la insulina de la luz.
Utilice siempre una aguja nueva para cada inyección.
Retire siempre y deseche la aguja después de cada inyección y conserve su InnoLet sin la aguja puesta. Así se reduce el riesgo de contaminación, infección, pérdida de insulina, que las agujas se atasquen y de que se administren dosificaciones inexactas.
Otra información importante
Las personas que atienden a estos pacientes deben tener mucho cuidado cuando manejen agujas usadas para reducir el riesgo de pinchazos accidentales e infecciones.
Deseche su InnoLet usado con cuidado sin dejar la aguja puesta.
Nunca comparta la pluma o las agujas con otras personas. Esto podría producir infecciones.
Nunca comparta la pluma con otras personas. Su medicamento podría ser perjudicial para la salud de estas personas.
Mantenga siempre su InnoLet y las agujas fuera de la vista y del alcance de otras personas, especialmente de los niños.
Cuidados de la pluma
InnoLet está diseñado para funcionar con precisión y seguridad. Se debe manejar con cuidado. Si se cae, daña o golpea, hay riesgo de que se salga la insulina. Esto podría causar una dosificación inexacta, lo que puede producir un nivel de azúcar en sangre demasiado alto o demasiado bajo.
Puede limpiar su InnoLet con un algodón impregnado en alcohol. No debe sumergirlo, lavarlo ni lubricarlo. Esto puede dañar el mecanismo y podría causar una dosificación incorrecta, lo que puede producir un nivel de azúcar en sangre demasiado alto o demasiado bajo.
No rellene su InnoLet. Una vez vacío, se debe desechar.
- País de registro
- Principio activo
- Requiere recetaSí
- Fabricante
- Esta información es de carácter general y no sustituye la consulta con un profesional sanitario.
- Alternativas a ACTRAPID INNOLET 100 UI/ML SOLUCION INYECTABLE EN UNA PLUMA PRECARGADAForma farmacéutica: INYECTABLE, 100 U/mlPrincipio activo: insulina humanaFabricante: Novo Nordisk A/SRequiere recetaForma farmacéutica: INYECTABLE, 100 UI/MLPrincipio activo: insulina humanaFabricante: Lilly S.A.Requiere recetaForma farmacéutica: INYECTABLE, 100 UI/mlPrincipio activo: insulina humanaFabricante: Sanofi-Aventis Deutschland GmbhRequiere receta
Médicos online para ACTRAPID INNOLET 100 UI/ML SOLUCION INYECTABLE EN UNA PLUMA PRECARGADA
Comenta la dosis, los posibles efectos secundarios, interacciones, contraindicaciones o la revisión de receta de ACTRAPID INNOLET 100 UI/ML SOLUCION INYECTABLE EN UNA PLUMA PRECARGADA, sujeto a valoración médica y a la normativa local.
Preguntas frecuentes