CRUSIA 4.000 UI (40 MG)/0,4 ML SOLUCION INYECTABLE EN JERINGA PRECARGADA


Cómo usar CRUSIA 4.000 UI (40 MG)/0,4 ML SOLUCION INYECTABLE EN JERINGA PRECARGADA
Traducción generada por IA
Este contenido ha sido traducido automáticamente y se ofrece solo con fines informativos. No sustituye la consulta con un profesional sanitario.
Ver originalContenido del prospecto
Introducción
Prospecto: información para el usuario
Crusia 4.000 UI (40 mg)/0,4 ml solución inyectable en jeringa precargada
enoxaparina sódica
Lea todo el prospecto detenidamente antes de empezar a usar este medicamento, porque contiene información importante para usted.
- Conserve este prospecto, ya que puede tener que volver a leerlo.
- Si tiene alguna duda, consulte a su médico, farmacéutico o enfermero.
- Este medicamento se le ha recetado solamente a usted y no debe dárselo a otras personas aunque tengan los mismos síntomas que usted, ya que puede perjudicarles.
- Si experimenta efectos adversos, consulte a su médico o farmacéutico, incluso si se trata de efectos adversos que no aparecen en este prospecto. Ver sección 4.
Contenido del prospecto
- Qué es Crusia y para qué se utiliza
- Qué necesita saber antes de empezar a usar Crusia
- Cómo usar Crusia
- Posibles efectos adversos
- Conservación de Crusia
- Contenido del envase e información adicional
1. Qué es Crusia y para qué se utiliza
Crusia contiene un principio activo denominado enoxaparina sódica, que es una heparina de bajo peso molecular (HBPM).
Crusia actúa de dos formas:
- Impidiendo que los coágulos de sangre ya existentes se hagan más grandes. Esto ayuda a su organismo a romperlos y que no sigan haciéndole daño.
- Interrumpiendo la formación de coágulos en la sangre.
Crusia puede usarse para:
- Tratar los coágulos que hay en sangre.
- Evitar la formación de coágulos en sangre en las siguientes situaciones:
- Antes y después de una operación quirúrgica.
- Cuando tiene una enfermedad aguda y tiene que afrontar un período de movilidad reducida.
- Si ha tenido un coágulo de sangre debido al cáncer, para prevenir que se formen más coágulos.
- Cuando tiene angina inestable (una enfermedad en la que no llega suficiente cantidad de sangre al corazón).
- Después de un ataque al corazón.
- Evitar la formación de coágulos de sangre en los tubos del aparato de diálisis (que se emplea en personas que padecen problemas graves de riñón).
2. Qué necesita saber antes de empezar a usar Crusia
No use Crusia
- Si es alérgico a enoxaparina sódica o a alguno de los demás componentes de este medicamento (incluidos en la sección 6). Los signos de una reacción alérgica incluyen: erupción, problemas para tragar o respirar, hinchazón de labios, cara, garganta o lengua.
- Si es alérgico a la heparina o a otras heparinas de bajo peso molecular, como nadroparina, tinzaparina o dalteparina.
- Si ha tenido alguna reacción a la heparina que causó una disminución grave en el número de las células que intervienen en la coagulación (plaquetas) —esta reacción se denomina trombocitopenia inducida por heparina— en los últimos 100 días o si tiene en sangre anticuerpos frente a la enoxaparina.
- Si está sangrando abundantemente o padece enfermedades de alto riesgo de sangrado (como úlcera de estómago, intervención reciente de ojos o cerebro), incluyendo accidente cerebrovascular (ictus) hemorrágico reciente.
- Si está usando Crusia para tratar coágulos en la sangre, y va a recibir anestesia espinal o anestesia epidural o punción lumbar en 24 horas.
Advertencias y precauciones
Crusia no se debe intercambiar con otros medicamentos del grupo de las heparinas de bajo peso molecular. Esto es porque no son exactamente iguales y no tienen la misma actividad ni las mismas instrucciones de uso.
Consulte a su médico o farmacéutico antes de empezar a usar Crusia si:
- alguna vez ha tenido una reacción a la heparina que causó una disminución grave en el número de las plaquetas
- va a recibir anestesia espinal/lumbar o punción lumbar (ver «Operaciones quirúrgicas y anestesia»): se debe respetar un retraso entre Crusia y el uso de este procedimiento
- le han implantado una válvula cardiaca
- tiene endocarditis (una infección del revestimiento interior del corazón)
- tiene antecedentes de úlcera gástrica
- ha tenido recientemente un ictus (accidente cerebrovascular)
- tiene alta la presión sanguínea
- tiene diabetes o problemas en los vasos sanguíneos de los ojos causados por la diabetes (denominado retinopatía diabética)
- ha sido operado recientemente de ojos o cerebro
- es una persona de edad avanzada (por encima de los 65 años) y especialmente si es mayor de 75 años
- tiene problemas de riñón
- tiene problemas de hígado
- presenta un peso muy bajo o tiene sobrepeso
- tiene altos los niveles de potasio en sangre (que podría comprobarse con un análisis de sangre)
- actualmente está usando medicamentos que afectan al sangrado (ver a continuación - Uso de Crusia con otros medicamentos).
Podría tener que realizarse un análisis de sangre antes de empezar a utilizar este medicamento, y mientras lo esté usando; esto es para comprobar el nivel de las células que intervienen en la coagulación (plaquetas) y los niveles de potasio en sangre.
Niños y adolescentes
No se ha evaluado la seguridad y eficacia de enoxaparina en niños o adolescentes.
Uso de Crusia con otros medicamentos
Informe a su médico o farmacéutico si está utilizando, ha utilizado recientemente o podría tener que utilizar cualquier otro medicamento.
- Warfarina - empleada para reducir la coagulación de la sangre
- Aspirina (también conocida como ácido acetilsalicílico o AAS), clopidogrel u otros medicamentos usados para interrumpir la formación de coágulos en la sangre (ver también sección 3, “Cambio de tratamiento anticoagulante”)
- Inyección de dextrano - usado como sustitutivo de la sangre
- Ibuprofeno, diclofenaco, ketorolaco y otros medicamentos conocidos como antiinflamatorios no esteroideos utilizados para tratar el dolor y la inflamación en artritis y otras enfermedades
- Prednisolona, dexametasona y otros medicamentos utilizados para tratar el asma, la artritis reumatoide y otras enfermedades
- Medicamentos que aumenten el nivel de potasio en sangre, como sales de potasio, medicamentos para eliminar líquidos (diuréticos), y algunos medicamentos para tratar problemas de corazón.
Operaciones quirúrgicas y anestesia
En caso de que le vayan a realizar una punción lumbar o vaya a someterse a una operación quirúrgica donde se vaya a utilizar una anestesia espinal o epidural, informe a su médico que está usando Crusia. Ver “Uso de Crusia con otros medicamentos”. También informe a su médico si tiene cualquier problema con su columna o si se ha sometido alguna vez a cirugía de columna.
Embarazo y lactancia
Si está embarazada, cree que podría estar embarazada o tiene intención de quedarse embarazada, consulte a su médico o farmacéutico antes de utilizar este medicamento.
Si está embarazada y tiene implantada una válvula cardíaca mecánica, podría tener un riesgo mayor de que se formen coágulos en sangre. Su médico hablará con usted de este tema.
Si está en periodo de lactancia o planea dar la lactancia, debe consultar a su médico antes de utilizar este medicamento.
Conducción y uso de máquinas
Crusia no afecta a la capacidad para conducir y usar máquinas.
Se recomienda que el profesional sanitario anote el nombre comercial y el número de lote del producto que usted esté usando.
Crusia contiene sodio
Este medicamento contiene menos de 23 mg de sodio (1mmol) por dosis; esto es, esencialmente “exento de sodio”.
3. Cómo usar Crusia
Siga exactamente las instrucciones de administración de este medicamento indicadas por su médico o farmacéutico. En caso de duda, consulte de nuevo a su médico o farmacéutico.
Uso del medicamento
- Normalmente su médico o enfermero le administrará Crusia. Esto es porque se tiene que administrar mediante una inyección.
- Cuando regrese a casa, es posible que necesite seguir usando Crusia y se lo tenga que administrar usted mismo (consulte las instrucciones sobre cómo hacerlo).
- Crusia generalmente se administra por inyección debajo de la piel (vía subcutánea).
- Crusia se puede administrar por inyección en sus venas (vía intravenosa) después de ciertos tipos de ataques al corazón y operaciones quirúrgicas.
- Crusia se puede añadir al tubo que sale del cuerpo (línea arterial) al comienzo de la sesión de diálisis.
No administre Crusia en músculo (vía intramuscular).
Qué cantidad se le administrará
- Su médico decidirá la cantidad de Crusia que se le administrará. La cantidad dependerá del motivo por el que se vaya a usar.
- Si tiene algún problema de riñón puede que se le administre una cantidad menor de Crusia.
- Tratamiento de la formación de coágulos en sangre:
- La dosis habitual es de 150 UI (1,5 mg) por kilogramo de peso corporal cada día o 100 UI (1 mg) por kilogramo de peso corporal dos veces al día.
- Su médico decidirá cuánto tiempo recibirá Crusia.
- Interrupción de la formación de coágulos en sangre en las siguientes situaciones:
?Operaciones o periodos de movilidad limitada por una enfermedad
- La dosis dependerá de la probabilidad que usted tenga de desarrollar un coágulo. Se le administrará 2.000 UI (20 mg) o 4.000 UI (40 mg) de Crusia al día.
- Si le van a operar, le administrarán generalmente la primera inyección 2 ó 12 horas antes de la operación.
- Si tiene movilidad reducida por una enfermedad, le administrarán generalmente 4.000 UI (40 mg) de Crusia al día.
- Su médico decidirá cuánto tiempo recibirá Crusia.
?Después de que haya tenido un ataque al corazón
Se puede usar Crusia en 2 tipos diferentes de ataques al corazón, los denominados IAMCEST (infarto de miocardio con elevación del segmento ST) o los no IAMCEST (IAMSEST). La cantidad de Crusia que se le administre dependerá de la edad y del tipo de ataque al corazón que haya tenido.
Ataque de corazón tipo IAMSEST:
- La dosis habitual es de 100 UI (1 mg) por kilogramo de peso corporal cada 12 horas.
- Por lo general, su médico le dirá que también tome aspirina (ácido acetilsalicílico).
- Su médico decidirá cuánto tiempo recibirá Crusia.
Ataque de corazón tipo IAMCEST si es menor de 75 años:
- Se le administrará una inyección inicial intravenosa de 3.000 UI (30 mg) de Crusia.
- A la vez se le administrará una inyección de Crusia debajo de la piel (inyección subcutánea). La dosis habitual es de 100 UI (1 mg) por kilogramo de peso corporal cada 12 horas.
- Por lo general, su médico le dirá que también tome aspirina (ácido acetilsalicílico).
- Su médico decidirá cuánto tiempo recibirá Crusia.
Ataque de corazón tipo IAMCEST si tiene 75 años o más:
- La dosis habitual es de 75 UI (0,75 mg) por kilogramo de peso corporal cada 12 horas.
- La cantidad máxima de Crusia administrada en las dos primeras inyecciones es de 7.500 UI (75 mg).
- Su médico decidirá cuánto tiempo recibirá Crusia.
Para pacientes sometidos a una intervención coronaria percutánea (ICP):
Dependiendo de cuándo se le administró la última inyección de Crusia, su médico podrá decidir administrarle una dosis adicional de Crusia antes de una intervención ICP. Sería por inyección en vena.
- Interrupción de la formación de coágulos sanguíneos en los tubos del aparato de diálisis:
- La dosis habitual es de 100 UI (1 mg) por kilogramo de peso corporal.
- Crusia se añade al tubo que sale del cuerpo (línea arterial) al comienzo de la sesión de diálisis. Esta cantidad suele ser suficiente para una sesión de 4 horas. Sin embargo, es posible que su médico practique una nueva inyección de 50 UI a 100 UI (de 0,5 a 1 mg) por kilogramo de peso corporal, si fuera necesario.
Instrucciones para el uso de la jeringa
Si va a inyectarse usted mismo Crusia
Si puede administrarse usted mismo Crusia, su médico o personal de enfermería le mostrarán cómo hacerlo. No intente inyectarse usted mismo si no le han enseñado la forma de hacerlo. Si no sabe qué ha de hacer, consulte a su médico o enfermero de inmediato. Si la inyección se realiza bajo la piel de forma correcta (lo que se denomina “inyección subcutánea”), esto ayudará a reducir el dolor y el hematoma en el punto de inyección.
Antes de inyectarse usted mismo Crusia
? Prepare lo que vaya a necesitar: jeringa, trozo de algodón con alcohol o jabón y agua, y contenedor para objetos punzantes.
? Compruebe la fecha de caducidad del medicamento. Si ha caducado, no lo utilice.
? Compruebe que la jeringa no está dañada y que la solución del medicamento sea transparente. Si no es así, utilice otra jeringa.
? Asegúrese que conoce la cantidad que se va a inyectar.
? Revise en la zona de su estómago si la última inyección le provocó enrojecimiento, cambio del color de la piel, hinchazón, supuración o dolor que aún persiste. Si esto ocurriera, consulte con su médico o enfermera.
Instrucciones para inyectarse usted mismo Crusia:
(Instrucciones para jeringas sin dispositivo de seguridad)
Preparación del lugar de inyección
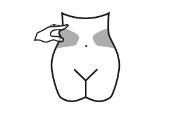
- Elija una zona en el lado derecho o izquierdo de su estómago. Al menos a 5 cm del ombligo y hacia cualquiera de los dos costados.
? No se inyecte dentro de los 5 cm que rodean su ombligo o alrededor del mismo si existen cicatrices o hematomas.
? Para inyectarse, alterne el lado izquierdo y derecho de su estómago, dependiendo de dónde se inyectó la última vez.
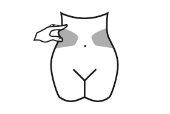
- Lávese las manos. Limpie (no frote) la zona en la que va a realizar la inyección con un trozo de algodón con alcohol o con jabón y agua.
- Siéntese o túmbese en una posición cómoda para que esté relajado. Compruebe que puede ver la zona en la que se va a inyectar. Lo más adecuado es en un diván, un sillón reclinable, o en una cama con cojines.
Selección de la dosis
- Retire cuidadosamente el capuchón de la aguja de la jeringa tirando de él. Deseche el capuchón.
? Antes de inyectarse no presione el émbolo para eliminar las burbujas de aire. Esto puede dar lugar a una pérdida de medicamento.
? Una vez que haya retirado el capuchón, no toque nada con la aguja. De este modo se asegurará que la aguja siga estando limpia (estéril).
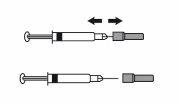
- Cuando la cantidad de medicamento en la jeringa coincide con la dosis que le han prescrito, no hay necesidad de ajustar la dosis. Ahora ya está preparado para la administración de la inyección.
- Cuando la dosis depende de su peso corporal, podría necesitar ajustar la dosis en la jeringa para que coincida con la dosis prescrita. En este caso, podrá deshacerse del exceso de medicamento manteniendo la jeringa apuntando hacia abajo (para mantener la burbuja de aire en la jeringa) y expulsando el exceso en un contenedor.
- Podría aparecer una gota en el extremo de la aguja. Si esto sucede, hay que eliminar la gota antes de administrar la inyección dando golpecitos suaves a la jeringa con la aguja apuntando hacia abajo. Ahora ya está preparado para la administración de la inyección.
Administración de la inyección
- Sujete la jeringa con la mano que escribe (como si fuera un lápiz). Con la otra mano, pellizque suavemente, la zona que ha limpiado de su estómago, entre el dedo índice y el pulgar para formar un pliegue en la piel.
? Asegúrese de sostener este pliegue de piel mientras dure la inyección.
- Mantenga la jeringa de manera que la aguja apunte recta hacia abajo (verticalmente con un ángulo de 90º). Introduzca toda la aguja en el pliegue de piel.
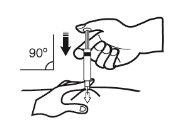
- Presione el émbolo con su pulgar. De este modo administrará la medicación en el tejido graso del estómago. Complete la inyección usando todo el medicamento de la jeringa.
- Retire la aguja del lugar de inyección tirando recto de ella. Oriente la aguja alejada de si mismo y de otras personas. Ahora puede soltar el pliegue de piel.
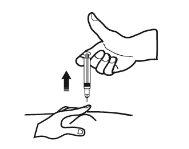
Cuando haya finalizado
- Para evitar que le salga un hematoma, no frote la zona de inyección después de que se haya inyectado.
- Deposite la jeringa usada en el contenedor para objetos punzantes. Cierre bien la tapa del contenedor y coloque el contenedor fuera del alcance de los niños. Cuando el contenedor esté lleno, elimínelo tal como su médico o farmacéutico le haya indicado.
La eliminación del medicamento no utilizado y de todos los materiales que hayan estado en contacto con él, se realizará de acuerdo con la normativa local.
Si tiene la impresión de que la dosis es demasiado alta (por ejemplo, si tiene una hemorragia imprevista) o demasiado baja (por ejemplo, si la dosis no parece hacer efecto), consulte a su médico o farmacéutico.
Instrucciones para jeringas con dispositivo de seguridad:
Preparación del lugar de inyección
- Elija una zona en el lado derecho o izquierdo de su estómago. Al menos a 5 cm del ombligo y hacia cualquiera de los dos costados.
? No se inyecte dentro de los 5 cm que rodean su ombligo o alrededor del mismo si existen cicatrices o hematomas.
? Para inyectarse, alterne el lado izquierdo y derecho de su estómago, dependiendo de dónde se inyectó la última vez.
- Lávese las manos. Limpie (no frote) la zona en la que va a realizar la inyección con un trozo de algodón con alcohol o con jabón y agua.
- Siéntese o túmbese en una posición cómoda para que esté relajado. Compruebe que puede ver la zona en la que se va a inyectar. Lo más adecuado es en un diván, sillón reclinable, o en una cama con cojines.
Selección de la dosis
- Retire cuidadosamente el capuchón de la aguja de la jeringa tirando de él. Deseche el capuchón.
? Antes de inyectarse no presione el émbolo para eliminar las burbujas de aire. Esto puede dar lugar a una pérdida de medicamento.
? Una vez que haya retirado el capuchón, no toque nada con la aguja. De este modo se asegurará que la aguja siga estando limpia (estéril).
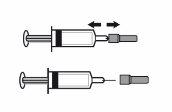
- Cuando la cantidad de medicamento en la jeringa coincide con la dosis que le han prescrito, no hay necesidad de ajustar la dosis. Ahora ya está preparado para la administración de la inyección.
- Cuando la dosis depende de su peso corporal, podría necesitar ajustar la dosis en la jeringa para que coincida con la dosis prescrita. En este caso, podrá deshacerse del exceso de medicamento manteniendo la jeringa apuntando hacia abajo (para mantener la burbuja de aire en la jeringa) y expulsando el exceso en un contenedor.
- Podría aparecer una gota en el extremo de la aguja. Si esto sucede, hay que eliminar la gota antes de administrar la inyección dando golpecitos suaves a la jeringa con la aguja apuntando hacia abajo. Ahora ya está preparado para la administración de la inyección.
Administración de la inyección
- Sujete la jeringa con la mano que escribe (como si fuera un lápiz). Con la otra mano, pellizque suavemente, la zona que ha limpiado de su estómago, entre el dedo índice y el pulgar para formar un pliegue en la piel.
- Asegúrese de sostener este pliegue de piel mientras dure la inyección.
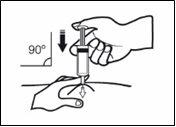 Mantenga la jeringa de manera que la aguja apunte recta hacia abajo (verticalmente con un ángulo de 90º). Introduzca toda la aguja en el pliegue de piel.
Mantenga la jeringa de manera que la aguja apunte recta hacia abajo (verticalmente con un ángulo de 90º). Introduzca toda la aguja en el pliegue de piel.
- Presione el émbolo con su pulgar. De este modo administrará la medicación en el tejido graso del estómago. Complete la inyección usando todo el medicamento de la jeringa.
- Retire la aguja del lugar de inyección tirando recto de ella y manteniendo el dedo en el émbolo. La aguja se deberá orientar lejos del usuario y de cualquier otra persona que esté presente. El sistema de seguridad se activa al presionar con firmeza el émbolo. El manguito protector cubrirá automáticamente la aguja y emitirá un clic audible que confirma la activación del dispositivo. Ahora puede soltar el pliegue de piel.
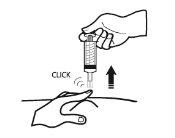
Cuando haya finalizado
- Para evitar que le salga un hematoma, no frote la zona de inyección después de que se haya inyectado.
- Deposite la jeringa usada en el contenedor para objetos punzantes. Cierre bien la tapa del contenedor y coloque el contenedor fuera del alcance de los niños. Cuando el contenedor esté lleno, elimínelo tal como su médico o farmacéutico le haya indicado.
La eliminación del medicamento no utilizado y de todos los materiales que hayan estado en contacto con él, se realizará de acuerdo con la normativa local.
Si tiene la impresión de que la dosis es demasiado alta (por ejemplo, si tiene una hemorragia imprevista) o demasiado baja (por ejemplo, si la dosis no parece hacer efecto), consulte a su médico o farmacéutico.
Cambio de tratamiento anticoagulante
- Cambio de Crusia a medicamentos para reducir la coagulación de la sangre denominados antagonistas de la vitamina K (p.ej., warfarina)
Su médico solicitará la determinación en sangre de un parámetro denominado INR y le dirá cuándo debe interrumpir, por lo tanto, el tratamiento con Crusia.
- Cambio de medicamentos para reducir la coagulación de la sangre denominados antagonistas de la vitamina K (p. ej., warfarina) a Crusia
Interrumpa el uso del antagonista de la vitamina K. Su médico solicitará la determinación en sangre de un parámetro denominado INR y le dirá cuándo empezar a utilizar, por lo tanto, Crusia.
- Cambio de Crusia a tratamiento con anticoagulantes orales directos
Interrumpa el uso de Crusia. Empiece a tomar el anticoagulante oral directo 0-2 horas antes de cuando le hubiera tocado la siguiente inyección, y después continúe como habitualmente lo hace.
- Cambio de tratamiento con anticoagulante oral directo a Crusia
Deje de tomar el anticoagulante oral directo. No inicie el tratamiento con Crusia hasta pasadas 12 horas desde la última dosis del anticoagulante oral directo.
Si usa más Crusia de la que debe
Si considera que ha usado demasiada cantidad o demasiado poco Crusia, informe inmediatamente a su médico, enfermero o farmacéutico, incluso si no presenta signos de que esté padeciendo algún problema. Si un niño se inyecta o traga Crusia accidentalmente, llévelo inmediatamente al servicio de urgencias de un hospital.
En caso de sobredosis o administración accidental, consulte inmediatamente a su médico o diríjase al servicio de urgencias del hospital más próximo llevando consigo este prospecto, o llame al Servicio de Información Toxicológica, teléfono 91 562 04 20, indicando el medicamento y la cantidad administrada.
Si olvidó usar Crusia
Si olvidó administrarse una dosis, hágalo tan pronto como lo recuerde. No use una dosis doble en el mismo día para compensar las dosis olvidadas. Para asegurarse que no olvida ninguna dosis, puede serle de utilidad el uso de un diario.
Si interrumpe el tratamiento con Crusia
Si tiene cualquier otra duda sobre el uso de este medicamento, pregunte a su médico o farmacéutico o enfermero.
Es importante que usted siga recibiendo Crusia hasta que su médico decida interrumpir el tratamiento. Si deja de usarlo, se podría formar un coágulo de sangre, lo que puede ser muy peligroso.
4. Posibles efectos adversos
Al igual que todos los medicamentos, este medicamento puede producir efectos adversos, aunque no todas las personas los sufran.
Al igual que otros medicamentos similares (medicamentos para reducir los coágulos en sangre), Crusia podría causar sangrado lo que podría potencialmente poner en peligro su vida. En algunos casos el sangrado podría no ser evidente.
Si aprecia cualquier episodio de sangrado que no para por sí mismo o si nota signos de sangrado excesivo (debilidad fuera de lo normal, cansancio, palidez, mareo, dolor de cabeza o hinchazón inexplicable) consulte inmediatamente con su médico.
Su médico podría decidir mantenerle bajo estricta observación o cambiar su medicación.
Interrumpa el tratamiento con enoxaparina e informe inmediatamente a su médico o enfermera si experimenta alguno de los siguientes síntomas:
- Cualquier signo de reacción alérgica grave (como dificultad para respirar, hinchazón de labios, boca, garganta u ojos).
- Una erupción generalizada, roja y escamosa, con protuberancias bajo la piel y ampollas, acompañada de fiebre. Los síntomas suelen aparecer al inicio del tratamiento (pustulosis exantemática generalizada aguda).
Debe informar inmediatamente a su médico
- Si presenta cualquier signo de bloqueo de un vaso sanguíneo por un coágulo de sangre como:
- dolor tipo calambre, enrojecimiento, calor o hinchazón en una de sus piernas- que son síntomas de trombosis venosa profunda.
- dificultad para respirar, dolor en el pecho, desmayo o tos con sangre- que son síntomas de embolismo pulmonar.
- Si tiene erupción cutánea dolorosa con puntos de color rojo oscuro bajo la piel que no desaparecen al presionarlos.
Su médico podría solicitar un análisis de sangre para comprobar el número de plaquetas.
Lista general de posibles efectos adversos:
Muy frecuentes (pueden afectar a más de 1 de cada 10 personas)
- Sangrado.
- Aumento de las enzimas hepáticas.
Frecuentes (pueden afectar hasta 1 de cada 10 personas)
- Si aparecen hematomas con mayor frecuencia de lo habitual. Esto podría deberse a un problema de la sangre debido a un número bajo de plaquetas.
- Placas rosadas en la piel. Aparecen con mayor frecuencia en la zona en la que le han inyectado Crusia.
- Erupción en la piel (habones, urticaria).
- Enrojecimiento y picor en la piel.
- Moratón o dolor en el lugar de inyección.
- Disminución del número de células rojas en sangre.
- Aumento del número de plaquetas en la sangre.
- Dolor de cabeza.
Poco frecuentes (pueden afectar hasta 1 de cada 100 personas)
- Dolor de cabeza grave repentino. Esto podría ser un signo de hemorragia en el cerebro.
- Sensación de sensibilidad a la palpación e hinchazón del estómago. Podría ser indicativo de una hemorragia gástrica.
- Lesiones rojas y grandes en la piel, de forma irregular con o sin ampollas.
- Irritación en la piel (irritación local).
- Podría apreciar amarilleamiento de la piel u ojos, y oscurecimiento del color de la orina. Esto podría ser debido a un problema de hígado.
Raros (pueden afectar hasta 1 de cada 1.000 personas)
- Reacción alérgica grave. Los signos de esta reacción podrían incluir: erupción en la piel, problemas para tragar o respirar, hinchazón en los labios, cara, garganta o lengua.
- Aumento del potasio en sangre. Esto es más probable que suceda en personas con problemas de riñón o diabetes. Su médico podrá comprobarlo realizando un análisis de sangre.
- Aumento del número de eosinófilos en sangre. Su médico podrá comprobarlo realizando un análisis de sangre.
- Pérdida de pelo.
- Osteoporosis (una enfermedad en la que los huesos se pueden fracturar con mayor probabilidad).
- Hormigueo, entumecimiento y debilidad en los músculos (especialmente en la parte inferior del cuerpo) cuando le han practicado una punción lumbar o una anestesia espinal.
- Pérdida de control de la vejiga o el intestino (de modo que no puede controlar sus necesidades).
- Endurecimiento o nódulo en el lugar de inyección.
Comunicación de efectos adversos
Si experimenta cualquier tipo de efecto adverso, consulte a su médico, farmacéutico o enfermero, incluso si se trata de posibles efectos adversos que no aparecen en este prospecto. También puede comunicarlos directamente a través del Sistema Español de Farmacovigilancia de Medicamentos de Uso Humano: www.notificaRAM.es. Mediante la comunicación de efectos adversos usted puede contribuir a proporcionar más información sobre la seguridad de este medicamento.
5. Conservación de Crusia
Conservar por debajo de 25 ºC. No congelar.
Las jeringas precargadas de Crusia contienen una sola dosis; deseche cualquier sobrante no utilizado del producto.
Mantener este medicamento fuera de la vista y del alcance de los niños.
No utilice este medicamento después de la fecha de caducidad que aparece en el envase después de CAD. La fecha de caducidad es el último día del mes que se indica.
No utilice este medicamento si observa que la jeringa está dañada o que el producto no es transparente.
Los medicamentos no se deben tirar por los desagües ni a la basura. Deposite los envases y los medicamentos que no necesita en el Punto SIGRE de la farmacia. Pregunte a su farmacéutico cómo deshacerse de los envases y de los medicamentos que ya no necesita. De esta forma, ayudará a proteger el medio ambiente.
6. Contenido del envase e información adicional
Composición de Crusia
- El principio activo es enoxaparina sódica.
Cada jeringa precargada contiene enoxaparina sódica con actividad anti-Xa de 4.000 UI (equivalente a 40 mg) en 0,4 ml de agua para preparaciones inyectables.
- Los demás componentes son agua para preparaciones inyectables.
Aspecto del producto y contenido del envase
Crusia es una solución inyectable transparente, entre incolora y amarillo claro, en una jeringa precargada de vidrio de tipo I equipada con una aguja de inyección, con o sin dispositivo de seguridad automático. Se presenta del modo siguiente:
Crusia 4.000 UI (40 mg)/0,4 ml solución inyectable en jeringa precargada de 0,5 ml sin escala graduada.
Envases de 2, 6, 10, 20, 30 y 50 jeringas.
Puede que solamente estén comercializados algunos tamaños de envases.
En algunos tamaños de envases, la jeringa precargada puede presentarse combinada con un dispositivo de seguridad.
Titular de la autorización de comercialización y responsable de la fabricación
Titular de la autorización de comercialización
Laboratorios Farmacéuticos ROVI, S.A.
Julián Camarillo, 35
28037 - Madrid. España
Responsable de la fabricación
ROVI Pharma Industrial Services, S.A.
Julián Camarillo, 35
28037 - Madrid. España
Este medicamento está autorizado en los estados miembros del Espacio Económico Europeo y en el Reino Unido (Irlanda del Norte) con lossiguientesnombres:
Alemania, Austria, Bulgaria, República Checa, Dinamarca, Estonia, Grecia, España, Finlandia, Croacia, Hungría, Letonia, Países Bajos, Noruega, Polonia, Portugal, Rumania, Suecia, Eslovaquia, Reino Unido (Irlanda del Norte): Crusia
Francia: Enoxaparine Crusia
Italia: Rovinadil
Bélgica, Irlanda, Luxemburgo, Eslovenia: Teuro
Fecha de la última revisión de este prospecto: Enero 2025
Otras fuentes de información
La información detallada de este medicamento está disponible en la página web de la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) (http://www.aemps.gob.es/)
- País de registro
- Principio activo
- Requiere recetaSí
- Fabricante
- Esta información es de carácter general y no sustituye la consulta con un profesional sanitario.
- Alternativas a CRUSIA 4.000 UI (40 MG)/0,4 ML SOLUCION INYECTABLE EN JERINGA PRECARGADAForma farmacéutica: INYECTABLE, 100 mg (10000 UI) enoxaparina sodica/mlPrincipio activo: enoxaparinFabricante: Sanofi Aventis S.A.Requiere recetaForma farmacéutica: INYECTABLE, 120 mg (12000 UI) /0,8 mlPrincipio activo: enoxaparinFabricante: Sanofi Aventis S.A.Requiere recetaForma farmacéutica: INYECTABLE, 150 mg (15000 UI) /1 mlPrincipio activo: enoxaparinFabricante: Sanofi Aventis S.A.Requiere receta
Médicos online para CRUSIA 4.000 UI (40 MG)/0,4 ML SOLUCION INYECTABLE EN JERINGA PRECARGADA
Comenta la dosis, los posibles efectos secundarios, interacciones, contraindicaciones o la revisión de receta de CRUSIA 4.000 UI (40 MG)/0,4 ML SOLUCION INYECTABLE EN JERINGA PRECARGADA, sujeto a valoración médica y a la normativa local.
Preguntas frecuentes