

Sisten 50

Consulta con un médico sobre la receta médica de Sisten 50

Cómo usar Sisten 50
Hoja de instrucciones del paquete: información para el usuario
SYSTEN 50
3,2 mg, sistema transdérmico, parche
Estradiol
Es importante leer detenidamente el folleto antes de tomar el medicamento, ya que contiene información importante para el paciente.
- Debe conservar este folleto para poder volver a leerlo si es necesario.
- Si tiene alguna duda, consulte a su médico o farmacéutico.
- Este medicamento ha sido recetado específicamente para usted. No lo debe dar a otros. El medicamento puede ser perjudicial para otra persona, incluso si sus síntomas son los mismos que los suyos.
- Si el paciente experimenta algún efecto adverso, incluidos los efectos adversos no mencionados en este folleto, debe informar a su médico o farmacéutico. Véase el punto 4.
Índice de la hoja de instrucciones:
1 .Qué es Systen 50 y para qué se utiliza.
- 2. Información importante antes de tomar Systen 50.
- 3. Cómo tomar Systen 50.
- 4. Efectos adversos.
- 5. Cómo conservar Systen 50.
- 6. Contenido del paquete y otra información.
1. Qué es Systen 50 y para qué se utiliza
Systen 50 es un medicamento utilizado en la terapia hormonal sustitutiva (THS). Contiene estradiol (hormona femenina que pertenece a los estrógenos) y es un sistema transdérmico en forma de parche, para aplicar sobre la piel.
El estradiol contenido en Systen 50 es idéntico al hormona producido naturalmente por los ovarios en las mujeres antes de la menopausia.
Systen 50 se utiliza para:aliviar los síntomas asociados con la menopausia
Durante la menopausia, disminuye la cantidad de estrógenos producidos en el cuerpo de la mujer, lo que puede causar síntomas como sensación de calor en la cara, cuello y pecho (``olas de calor''), problemas para dormir, irritabilidad y depresión. Systen 50 alivia estos síntomas asociados con la menopausia.
Systen 50 solo debe ser recetado a una paciente cuando los síntomas sean lo suficientemente graves como para interferir con su vida diaria.
prevenir la osteoporosis
Después de la menopausia, algunas mujeres desarrollan fragilidad ósea (osteoporosis). Debe discutir con su médico todas las opciones de tratamiento disponibles. Si una mujer tiene un mayor riesgo de fracturas debido a la osteoporosis y otros medicamentos no son adecuados, Systen 50 puede ser utilizado para prevenir la osteoporosis después de la menopausia.
La experiencia en el tratamiento de mujeres mayores de 65 años es limitada.
2. Información importante antes de tomar Systen 50
Historia clínica y exámenes médicos regulares
La THS conlleva riesgos que deben ser considerados cuando la paciente decide si debe tomar o continuar con la terapia hormonal sustitutiva.
La experiencia en el tratamiento de mujeres en la menopausia prematura (debido a la fallo ovárica o cirugía) es limitada. Si la paciente experimenta una menopausia prematura, el riesgo asociado con la THS puede ser diferente. Debe hablar con su médico.
Antes de comenzar (o reanudar) la THS, el médico debe realizar una historia clínica, incluyendo la historia familiar. El médico puede decidir realizar exámenes, incluyendo un examen de senos y (o) un examen ginecológico, si es necesario.
Si la paciente comienza a tomar Systen 50, debe someterse a exámenes médicos regulares (al menos una vez al año). Durante estos exámenes, debe discutir con su médico los beneficios y riesgos de continuar tomando Systen 50.
La paciente debe someterse a exámenes de senos regulares, según las recomendaciones de su médico.
Cuándo no tomar Systen 50
Si se presenta alguno de los siguientes trastornos o si tiene alguna duda, debe informar a su médico antes de tomar Systen 50.
No debe comenzar a tomar Systen 50:
- si es alérgica al estradiol o a alguno de los demás componentes de este medicamento (enumerados en el punto 6);
- si ha tenido o se sospecha que tiene cáncer de seno;
- si ha tenido o se sospecha que tiene un tumor dependiente de estrógenos (por ejemplo, cáncer de endometrio);
- si tiene hiperplasia endometrial no tratada - hiperplasia endometrial;
- si tiene sangrado vaginal de origen desconocido;
- si está embarazada o en período de lactancia;
- si ha tenido o tiene enfermedad hepática, y los resultados de las pruebas de función hepática no han regresado a los valores normales;
- si ha tenido o tiene trombosis venosa (enfermedad tromboembólica venosa) por ejemplo, en las venas de las extremidades inferiores (trombosis venosa profunda), en los pulmones (embolia pulmonar);
- si tiene trastornos de coagulación (deficiencia de proteína C, proteína S o antitrombina);
- si ha tenido o tiene enfermedad tromboembólica arterial (por ejemplo, accidente cerebrovascular, angina de pecho, infarto de miocardio);
- si tiene porfiria, una enfermedad rara y hereditaria.
Si alguno de los estados mencionados anteriormente se presenta por primera vez durante el tratamiento con Systen 50, debe suspender el tratamiento y consultar a su médico.
Precauciones y advertencias
Antes de comenzar el tratamiento, debe informar a su médico si ha tenido alguno de los siguientes trastornos en el pasado, ya que pueden volver a ocurrir o empeorar durante el tratamiento con Systen 50.
En tal caso, el médico puede decidir que la paciente requiere un seguimiento más frecuente:
- miomas uterinos;
- endometriosis (presencia de tejido endometrial en lugares anormales) o hiperplasia endometrial en el pasado;
- aumento del riesgo de trombosis;
- aumento del riesgo de cáncer de seno, por ejemplo, si su madre, hermana o abuela han tenido cáncer de seno;
- hipertensión;
- enfermedad hepática (por ejemplo, adenoma hepático);
- diabetes;
- colelitiasis;
- migraña o dolores de cabeza severos;
- enfermedad del sistema inmunológico que afecta muchos órganos (lupus eritematoso sistémico);
- epilepsia;
- asma bronquial;
- otosclerosis (enfermedad del oído que conduce a una pérdida auditiva progresiva);
- mastopatía;
- altos niveles de triglicéridos en la sangre;
- retención de líquidos debido a una disfunción cardíaca o renal;
- estado en el que la glándula tiroides no produce suficientes hormonas tiroideas (hipotiroidismo) y la paciente está tomando terapia de reemplazo con hormonas tiroideas;
- estado hereditario y adquirido que causa episodios recurrentes de edema (edema angioneurótico hereditario y adquirido) o antecedentes de edema súbito de las manos, cara, pies, labios, ojos, lengua, garganta (obstrucción de las vías respiratorias) o tracto gastrointestinal.
Si se presentan los siguientes trastornos durante el tratamiento con THS, debe suspender el tratamiento y consultar a su médico de inmediato:
- si se presenta alguno de los estados mencionados en el punto ``Cuándo no tomar Systen 50'';
- si la piel o la esclera de los ojos se vuelve amarilla (ictericia), lo que puede ser un signo de trastornos hepáticos;
- aumento significativo de la presión arterial (síntomas pueden incluir dolor de cabeza, fatiga y mareos);
- si se presenta un dolor de cabeza tipo migraña por primera vez;
- si se confirma un embarazo;
- si se produce hinchazón de la cara, lengua y (o) garganta y (o) dificultad para tragar o urticaria, en combinación con dificultad para respirar, lo que sugiere edema angioneurótico;
- si se producen síntomas de trombosis, como:
- dolor y hinchazón en las extremidades inferiores,
- dolor súbito en el pecho,
- dificultad para respirar.
Advertencia:Systen 50 no es un método anticonceptivo. Si han pasado menos de 12 meses desde la última menstruación o la paciente tiene menos de 50 años, puede ser necesario utilizar un método adicional de anticoncepción. Debe hablar con su médico.
Terapia hormonal sustitutiva y cáncer
Hiperplasia endometrial y cáncer de endometrio
En mujeres con útero conservado, el riesgo de hiperplasia y cáncer de endometrio aumenta cuando se toman estrógenos en monoterapia durante períodos prolongados de tiempo. Se ha observado que en mujeres que toman solo estrógenos, el riesgo de cáncer de endometrio es 2 a 12 veces mayor en comparación con mujeres que no toman estos medicamentos, dependiendo de la duración del tratamiento y la dosis de estrógenos (véase el punto 4). Después de suspender el tratamiento, el riesgo aumentado puede persistir durante al menos 10 años.
La administración cíclica de progestágeno adicional durante 12 días al mes durante un ciclo de tratamiento de 28 días o la administración de una combinación de estrógeno y progestágeno de manera continua en mujeres con útero conservado evita el aumento del riesgo asociado con la THS con solo estrógenos.
En los primeros meses del tratamiento, puede ocurrir sangrado o manchado intermenstrual. Si estos síntomas ocurren después de un tiempo desde el inicio del tratamiento o persisten después de su finalización, debe informar a su médico, quien realizará exámenes adicionales.
En mujeres con útero conservado que no toleran progestágenos, se puede considerar la administración de terapia estrogenica no equilibrada, con recomendación de seguimiento a largo plazo, con biopsias de endometrio realizadas anualmente o con más frecuencia en caso de sangrado o manchado.
La estimulación estrogenica no equilibrada con progestágeno puede llevar a un cambio preneoplásico o neoplásico en los focos persistentes de endometriosis. Por lo tanto, en mujeres a las que se les ha extirpado el útero debido a endometriosis, especialmente si se sabe que quedan focos de endometriosis, se debe agregar progestágeno a la terapia de reemplazo con estrógenos.
No se ha estudiado la seguridad de los sistemas transdérmicos > 50 μg/día con progestágeno agregado.
Sangrado inesperado
Durante el tratamiento con Systen 50, la paciente experimentará un sangrado mensual (llamado sangrado de retirada). Si la paciente experimenta sangrado o manchado inesperado no relacionado con el sangrado mensual que:
- persiste durante más de 6 meses;
- ocurre después de más de 6 meses de tratamiento con Systen 50;
- persiste después de suspender el tratamiento con Systen 50; debe consultar a su médico lo antes posible.
Cáncer de seno
Los datos confirman que tomar THS en forma de combinación de estrógeno y progestágeno o solo estrógeno aumenta el riesgo de cáncer de seno. El riesgo adicional depende de la duración del tratamiento con THS. Este riesgo adicional se manifiesta después de 3 años de tratamiento con THS. Después de suspender la THS, el riesgo adicional disminuirá con el tiempo, pero puede persistir durante 10 años o más si la THS duró más de 5 años.
Comparación
En mujeres de 50 a 54 años que no toman THS, el cáncer de seno se diagnostica en aproximadamente 13 a 17 de cada 1000 mujeres en un período de 5 años.
En mujeres de 50 años que comienzan una THS con estrógenos durante 5 años, el número de casos es de 16 a 17 por 1000 pacientes (es decir, 0 a 3 casos adicionales).
En mujeres de 50 años que comienzan una THS con estrógenos y progestágenos durante 5 años, el número de casos es de 21 por 1000 pacientes (es decir, 4 a 8 casos adicionales).
En mujeres de 50 a 59 años que no toman THS, el cáncer de seno se diagnostica en aproximadamente 27 de cada 1000 mujeres en un período de 10 años.
En mujeres de 50 años que comienzan una THS con estrógenos durante 10 años, el número de casos es de 34 por 1000 pacientes (es decir, 7 casos adicionales).
En mujeres de 50 años que comienzan una THS con estrógenos y progestágenos durante 10 años, el número de casos es de 48 por 1000 pacientes (es decir, 21 casos adicionales).
Debes examinar tus senos regularmente. Debes consultar a tu médico si notas alguno de los siguientes cambios:
- arrugamiento de la piel;
- cambios en el pezón;
- cualquier bulto palpable o visible.
Además, se recomienda participar en programas de detección de cáncer de seno. Es importante informar a la enfermera o al personal médico que realiza la radiografía de que estás tomando THS, ya que este medicamento puede aumentar la densidad de los senos, lo que puede afectar el resultado de la mammografía. No todos los bultos pueden ser detectados durante una mammografía en áreas con mayor densidad de los senos.
Cáncer de ovario
El cáncer de ovario es menos común que el cáncer de seno. En algunos estudios epidemiológicos, durante el tratamiento prolongado (al menos 5 a 10 años) con THS que incluye solo estrógenos, en mujeres después de la histerectomía, se ha observado un aumento del riesgo de desarrollar cáncer de ovario.
Algunos estudios, incluyendo el estudio WHI, sugieren que el tratamiento prolongado con THS combinada puede causar un riesgo similar o ligeramente menor.
Terapia hormonal sustitutiva y efectos sobre el corazón y la circulación
Trombosis venosa (enfermedad tromboembólica venosa)
La THS se asocia con un aumento del riesgo de trombosis venosa, es decir, trombosis venosa profunda o embolia pulmonar.
En los estudios, se ha observado un aumento de 2 a 3 veces del riesgo de trombosis venosa en mujeres que toman THS en comparación con mujeres que no la toman.
La ocurrencia de esta complicación es más probable en el primer año de tratamiento con THS que más tarde.
Los coágulos sanguíneos pueden ser peligrosos y, si se desplazan a los pulmones, pueden causar dolor en el pecho, dificultad para respirar, pérdida de conciencia e incluso la muerte.
El riesgo de trombosis venosa es mayor si la paciente es mayor y si se presentan los siguientes factores. Debe informar a su médico si:
- no puede caminar durante un período prolongado debido a lesiones graves o cirugía (véase el punto 3. ``Si se planea una operación'');
- tiene obesidad (índice de masa corporal - IMC > 30 kg/m2);
- tiene trastornos tromboembólicos que requieren anticoagulación a largo plazo;
si alguien en su familia cercana ha tenido trombosis venosa en el pasado;
- si tiene lupus eritematoso sistémico.
Si se producen síntomas de trombosis, véase ``Si se presentan los siguientes trastornos durante el tratamiento con THS, debe suspender el tratamiento y consultar a su médico de inmediato''.
No hay consenso sobre el papel de las varices en la enfermedad tromboembólica venosa.
Las mujeres que ya están tomando tratamiento anticoagulante deben discutir con su médico el equilibrio de beneficios y riesgos asociados con la THS.
Terapia hormonal sustitutiva y enfermedad coronaria
No hay evidencia de que la THS prevenga el infarto de miocardio.
En mujeres mayores de 60 años que toman THS con estrógenos y progestágenos, el riesgo de enfermedad coronaria es ligeramente mayor que en mujeres que no toman THS.
En mujeres con histerectomía que toman solo THS con estrógenos, no se ha observado un aumento del riesgo de enfermedad coronaria.
Terapia hormonal sustitutiva y accidente cerebrovascular
El riesgo de accidente cerebrovascular es aproximadamente 1,5 veces mayor en mujeres que toman THS en comparación con mujeres que no la toman. El número de casos adicionales de accidente cerebrovascular debido a la THS aumentará con la edad.
Comparación
En mujeres de 50 a 59 años que no toman THS, se estima que el número de casos de accidente cerebrovascular en un período de 5 años es de 8 por 1000 mujeres. En mujeres de 50 a 59 años que toman THS, el número de casos en un período de 5 años es de 11 por 1000 mujeres (es decir, 3 casos adicionales).
Condiciones que requieren seguimiento durante la terapia con estrógenos:
- trastornos o disfunción hepática leve;
- ictericia obstructiva en la historia;
- la THS no mejora la función cognitiva. Hay evidencia de un aumento del riesgo de demencia probable en mujeres que comienzan el tratamiento con THS a los 65 años o más.
En mujeres con útero conservado que toman terapia estrogenica no equilibrada, se ha observado un aumento del riesgo de hiperplasia y cáncer de endometrio. Por lo tanto, para reducir el riesgo de hiperplasia y cáncer de endometrio en mujeres con útero conservado, se recomienda administrar estrógenos en combinación con progestágeno, como en el caso de Systen 50.
Systen 50 debe almacenarse en un lugar inaccesible para los niños y los animales.
Niños y adolescentes
No se debe administrar Systen 50 a niños.
Systen 50 y otros medicamentos
Algunos medicamentos pueden afectar la eficacia de Systen 50, lo que puede llevar a sangrados irregulares. Esto incluye los medicamentos enumerados a continuación:
- medicamentos antiepilépticos (como fenobarbital, fenitoína y carbamacepina),
- medicamentos antituberculosos (como rifampicina, rifabutina),
- medicamentos utilizados en el tratamiento del VIH (como nevirapina, efavirenz, ritonavir y nelfinavir),
- medicamentos utilizados en el tratamiento de la hepatitis C (como telaprevir)
- productos herbales que contienen hierba de San Juan (Hypericum perforatum).
La terapia hormonal sustitutiva con estrógenos puede afectar la eficacia de otros medicamentos:
- medicamento para la epilepsia (lamotrigina), ya que puede aumentar la frecuencia de convulsiones.
- medicamentos utilizados en el tratamiento de la hepatitis C (como esquemas de tratamiento con ombitasvir/paritaprevir/ritonavir y dasabuvir con ribavirina o sin ribavirina, o glecaprevir/pibrentasvir o sofosbuvir/velpatasvir/voxilaprevir) pueden causar un aumento de los parámetros de función hepática en las pruebas de laboratorio de sangre (aumento de la actividad de la enzima hepática ALAT) en mujeres que toman anticonceptivos orales combinados que contienen etinilestradiol. Systen 50 contiene estradiol en lugar de etinilestradiol. No se sabe si el aumento de la actividad de la enzima hepática ALAT puede ocurrir durante el tratamiento con Systen 50 junto con este esquema de tratamiento combinado para la hepatitis C.
Debe informar a su médico sobre todos los medicamentos que esté tomando actualmente o que planea tomar, incluyendo los medicamentos que se venden sin receta, los medicamentos herbales y los productos naturales. Su médico le dará las instrucciones adecuadas.
Pruebas de laboratorio
Si es necesario realizar una prueba de sangre, debe informar a su médico o al personal del laboratorio que está tomando Systen 50, ya que puede afectar los resultados de algunas pruebas, como la prueba de tolerancia a la glucosa o las pruebas de función tiroidea.
Embarazo y lactancia
Systen 50 está contraindicado durante el embarazo. Si se confirma que la paciente está embarazada durante el tratamiento, debe suspender el medicamento de inmediato.
La administración de Systen 50 está contraindicada durante la lactancia.
Conducción de vehículos y uso de maquinaria
No se han realizado estudios sobre el efecto de Systen 50 en la capacidad para conducir vehículos o operar maquinaria.
3. Cómo tomar Systen 50
Este medicamento debe tomarse siempre según las indicaciones de su médico. Si tiene alguna duda, consulte a su médico.
La THS debe continuar solo mientras los beneficios de aliviar los síntomas graves superen el riesgo de tomar la THS.
Su médico debe prescribir la dosis más baja posible para la paciente durante el período más corto posible que proporcione alivio de los síntomas. Si la paciente considera que la dosis del medicamento es demasiado alta o demasiado baja, debe consultar a su médico.
Dosis
Su médico ajustará la dosis del medicamento según la eficacia en la mujer.
Systen 50 se debe aplicar dos veces a la semana.
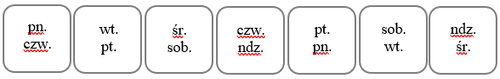
Los parches deben cambiarse cada 3 o 4 días. El medicamento se debe tomar en un ciclo de 3 semanas, seguido de una pausa de 7 días. Durante este período, puede ocurrir sangrado vaginal. Por ejemplo, si se aplica el primer parche un lunes, debe cambiarse el jueves y luego el lunes siguiente. Al programar estos días, se puede basar en la siguiente tabla:
| Día de aplicación del primer parche | Día de cambio del parche | Día del siguiente cambio del parche | ||
| Lunes | → | Jueves | → | Lunes |
| Martes | → | Viernes | → | Martes |
| Miércoles | → | Sábado | → | Miércoles |
| Jueves | → | Domingo | → | Jueves |
| Viernes | → | Lunes | → | Viernes |
| Sábado | → | Martes | → | Sábado |
| Domingo | → | Miércoles | → | Domingo |
Para recordar mejor los días de cambio del parche, se puede marcar la configuración en el espacio designado en el paquete:
El tratamiento continuo con Systen 50 puede ser adecuado para mujeres con histerectomía o para aquellas que experimentan síntomas graves de deficiencia de estrógenos durante la pausa en el tratamiento.
El tratamiento debe comenzar con un parche de Systen 50.
La dosis del medicamento se debe ajustar según la gravedad de los síntomas de sobredosis de estrógeno (efectos adversos) o la falta de efecto terapéutico.
En el tratamiento de mantenimiento, el médico recetará la dosis más baja efectiva.
En mujeres con histerectomía, no se debe administrar una dosis mayor de 100 μg de estradiol por día.
En mujeres con útero conservado, no se debe administrar una dosis mayor de 50 μg de estradiol por día.
En mujeres con histerectomía, excepto aquellas con endometriosis diagnosticada previamente, no se recomienda agregar progestágeno a la terapia de reemplazo con estrógenos.
En el tratamiento de los síntomas posmenopáusicos, el médico recetará la dosis más baja efectiva.
Si el parche se despega parcial o completamente, debe aplicarse un nuevo parche lo antes posible. Sin embargo, debe mantener el mismo día de cambio del parche.
En todas las mujeres con útero conservado, se recomienda administrar progestágeno de la siguiente manera:
- durante 12 a 14 días consecutivos al mes durante el tratamiento continuo con Systen 50
o
- durante los últimos 12 a 14 días (es decir, comenzando en el día 8 o 10 del ciclo) de un ciclo de 21 días de tratamiento con Systen 50.
En ambos casos, el sangrado vaginal ocurre generalmente 12 días después de la administración de la primera dosis de progestágeno.
En pacientes con hiperplasia endometrial previamente diagnosticada (incluyendo mujeres con histerectomía), durante el tratamiento con Systen 50, se debe agregar progestágeno periódicamente. El sangrado ocurrirá después de agregar progestágeno al tratamiento.
En mujeres con útero conservado tratadas con THS combinada, la administración de un parche durante más de 4 días o la falta de un parche durante cualquier período puede aumentar la probabilidad de sangrado o manchado intermenstrual.
Uso de Systen 50 en pacientes con trastornos renales y (o) hepáticos
No hay datos suficientes sobre la dosificación en pacientes con insuficiencia hepática grave o insuficiencia renal.
Los estrógenos pueden causar retención de líquidos en el cuerpo, por lo que las pacientes con insuficiencia cardíaca y renal deben estar bajo estrecha supervisión mientras toman Systen 50.
Uso de Systen 50 en mujeres de edad avanzada
No hay datos suficientes que permitan el uso de Systen 50 en mujeres mayores de 65 años.
Método de administración
| El parche debe aplicarse sobre la piel limpia, seca, sana y no dañada del tronco, por debajo de la cintura. Los cremas, lociones para el cuerpo o polvos pueden interactuar con la capa adhesiva del parche y no deben aplicarse en el lugar de aplicación. | 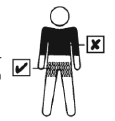 |
| Systen 50 no debe aplicarse sobre la piel de los senos o en sus alrededores. El lugar donde se aplica el parche debe cambiarse. Para aplicar el parche en el mismo lugar, debe esperar al menos una semana. | 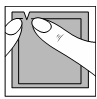 |
| Después de abrir la bolsa que contiene el parche, quite una parte de la cubierta protectora. | 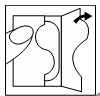 |
| Luego, sin doblar el parche, aplíquelo a la piel en el lugar donde debe estar, desde el borde hacia el centro. | 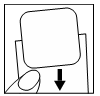 |
| La paciente debe quitar la segunda parte de la cubierta protectora y presionar el parche sobre la piel con la palma de la mano, sin doblarlo nuevamente, y presionar el parche sobre la piel durante al menos 10 segundos, calentándolo con el calor de la mano hasta la temperatura corporal, lo que es crucial para lograr la mejor adhesión del parche. Durante la aplicación del parche, la paciente no debe tocar directamente la capa adhesiva del parche. | 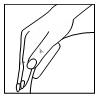 |
| No es necesario retirar el parche durante el baño o la ducha. Sin embargo, se recomienda retirar el parche antes de usar un sauna, y después del sauna, aplicar un nuevo parche de inmediato. Para retirar el parche, agarre el borde y despréndalo suavemente de la piel. Después de usar el parche, dóblelo por la mitad y tírelo a la basura (no lo tire por el inodoro). Los restos de adhesivo en la piel después de retirar el parche se pueden eliminar con agua y jabón o frotando con los dedos. | 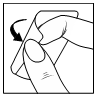 |
Uso de una dosis mayor de la recomendada de Systen 50
Si se toma una dosis mayor de la recomendada, debe consultar a su médico o farmacéutico de inmediato.
Los síntomas de sobredosis pueden incluir dolor y sensibilidad en los senos, náuseas, sangrado intermenstrual, calambres y distensión abdominal. Los síntomas mencionados son temporales y desaparecen sin tratamiento específico después de retirar el parche.
Olvido de la administración de Systen 50
Si la paciente olvida cambiar el parche, debe aplicar el parche olvidado lo antes posible.
Debe mantener el mismo día de cambio del parche. Olvidar la administración del medicamento puede aumentar la probabilidad de sangrado o manchado intermenstrual.
Si se planea una operación
Si se planea una operación en la paciente, debe informar al cirujano de que está tomando Systen 50. Puede ser necesario suspender el tratamiento con Systen 50 durante 4 a 6 semanas antes de la operación para minimizar el riesgo de trombosis (véase el punto 2. ``Trombosis venosa (enfermedad tromboembólica venosa)''). Antes de reanudar el tratamiento con Systen 50, debe consultar a su médico.
4. Posibles efectos adversos
Como todos los medicamentos, este medicamento puede causar efectos adversos, aunque no todos los pacientes los experimentarán.
En mujeres que toman THS, se ha observado un aumento del riesgo de desarrollar las siguientes enfermedades en comparación con mujeres que no toman THS:
- cáncer de seno;
- hiperplasia o cáncer de endometrio;
- cáncer de ovario;
- trombosis venosa en las piernas o los pulmones (enfermedad tromboembólica venosa);
- enfermedad coronaria;
- accidente cerebrovascular;
- probable demencia si se comienza la THS a los 65 años o más.
Para obtener más información, véase el punto 2 ``Información importante antes de tomar Systen 50''.
A continuación, se presentan los efectos adversos observados en los estudios clínicos y notificados después de la comercialización del sistema transdérmico, parche Systen 50.
Muy frecuentes(pueden ocurrir en más de 1 de cada 10 pacientes):
- picazón en el lugar de aplicación, erupción en el lugar de aplicación.
Frecuentes(pueden ocurrir en hasta 1 de cada 10 pacientes):
- estado de ánimo depresivo,
- migraña, mareos, dolor de cabeza,
- dolor abdominal, diarrea, náuseas,
- picazón, erupción,
- dolor articular,
- dolor en los senos, sangrado uterino,
- dolor, enrojecimiento en el lugar de aplicación, hinchazón en el lugar de aplicación, reacción en el lugar de aplicación,
- aumento de peso.
Poco frecuentes(pueden ocurrir en hasta 1 de cada 100 pacientes):
- infección por levaduras en los genitales,
- hipersensibilidad (alergia),
- palpitaciones,
- distensión abdominal,
- dolor muscular,
- aumento de senos, trastornos menstruales,
- hinchazón, hinchazón generalizada, hinchazón periférica.
Raros(pueden ocurrir en hasta 1 de cada 1000 pacientes):
- cáncer de seno,
- epilepsia,
- trombosis,
- distensión abdominal,
- colelitiasis.
Frecuencia no conocida(la frecuencia no puede determinarse a partir de los datos disponibles)
- cáncer de endometrio (revestimiento del útero),
- incidente cerebrovascular,
- infarto de miocardio,
- trombosis venosa profunda,
- embolia pulmonar,
- edema angioneurótico.
El tipo de efectos adversos, la frecuencia de su ocurrencia y la gravedad en mujeres con útero conservado tratadas con Systen 50 junto con progestágeno pueden variar dependiendo del tipo y la dosis de progestágeno administrado junto con Systen 50.
Otros efectos adversos asociados con la terapia de reemplazo hormonal oral combinada:
- mareos;
- náuseas, vómitos;
- dolor en las extremidades, miastenia;
- SENSIBILIDAD en los senos, calambres uterinos, infección vaginal;
- mioma uterino, quiste ovárico;
- aumento de la actividad de las enzimas hepáticas - aminotransferasas - en las pruebas;
- enfermedad de la vesícula biliar, ictericia;
- trastornos de la piel y el tejido subcutáneo: eritema multiforme, eritema nodoso, eritema palmoplantar, eritema facial, acné, piel seca, alopecia;
- probable demencia a los 65 años o más;
- síndrome del ojo seco;
- cambio en la composición de las lágrimas.
Notificación de efectos adversos
Si se presentan efectos adversos, incluidos los efectos adversos no mencionados en esta hoja de instrucciones, debe informar a su médico o farmacéutico. Los efectos adversos pueden notificarse directamente al Departamento de Vigilancia de Reacciones Adversas de Medicamentos del Ministerio de Sanidad y Consumo
Calle de Alcalá, 56
28071 Madrid
Teléfono: 902 10 50 50
Fax: 913 32 69 93
Sitio web: https://www.aemps.gob.es/
Los efectos adversos también pueden notificarse al titular de la autorización de comercialización.
Al notificar los efectos adversos, se pueden recopilar más información sobre la seguridad del medicamento.
5. Cómo conservar Systen 50
Conservar a una temperatura máxima de 25°C.
El medicamento debe conservarse en un lugar inaccesible y fuera del alcance de los niños.
Esta recomendación también se aplica a los sistemas transdérmicos usados, parches.
No use este medicamento después de la fecha de caducidad que se indica en el paquete.
La fecha de caducidad (EXP) es el último día del mes indicado.
No tire los medicamentos por el desagüe. Pregunte a su farmacéutico cómo eliminar los medicamentos que ya no necesita. Este comportamiento ayudará a proteger el medio ambiente.
6. Contenido del paquete y otra información
Qué contiene Systen 50
Cada sistema transdérmico, parche de Systen 50, contiene como principio activo 3,2 mg de estradiol (Estradiolum) en forma de estradiol hemihidratado.
Los demás componentes del medicamento son:
- Capa adhesiva
- Absorbente-goma
- Película de poliéster
Cómo se presenta Systen 50 y contenido del paquete
6 u 8 sistemas transdérmicos, parches, en bolsas de plástico cerradas en una caja de cartón.
El sistema transdérmico, parche Systen 50 de 16 cm2 contiene 3,2 mg de estradiol y libera 50 μg de estradiol en 24 horas.
Título de la autorización de comercialización:
Theramex Ireland Limited
3rd Floor, Kilmore House,
Park Lane, Spencer Dock,
Dublin 1
D01 YE64
Irlanda
Fabricante:
Aesica Pharmaceuticals GmbH
Alfred-Nobel-Str. 10
40789 Monheim am Rhein
Alemania
Para obtener más información sobre este medicamento, puede contactar al representante local de Theramex en el teléfono 91 456 28 00.
Fecha de la última revisión del folleto:junio de 2025
- País de registro
- Principio activo
- Requiere recetaNo
- Fabricante
- ImportadorAesica Pharmaceuticals GmbH LTS Lohmann Terapie-Systeme AG
- Esta información ha sido traducida con IA y es solo orientativa. No constituye asesoramiento médico. Consulta siempre con un médico antes de tomar cualquier medicamento.
- Alternativas a Sisten 50Forma farmacéutica: Gel, 0.5 mgPrincipio activo: EstradiolFabricante: Orion CorporationRequiere recetaForma farmacéutica: Gel, 1 mgPrincipio activo: EstradiolFabricante: Orion CorporationRequiere recetaForma farmacéutica: Gel, 1 mg/gPrincipio activo: EstradiolRequiere receta
Alternativas a Sisten 50 en otros países
Las mejores alternativas con el mismo principio activo y efecto terapéutico.
Alternativa a Sisten 50 en España
Alternativa a Sisten 50 en Ucrania
Médicos online para Sisten 50
Consulta sobre dosis, efectos secundarios, interacciones, contraindicaciones y renovación de la receta de Sisten 50 – sujeta a valoración médica y normativa local.










