Cómo usar Mirena
Hoja de instrucciones del paquete: información para el usuario
Atención! Debe conservar la hoja de instrucciones. La información en el paquete primario está en un idioma extranjero.
Mirena
52 mg, 20 microgramos/24 horas, sistema terapéutico intrauterino
Levonorgestrel
Es importante leer atentamente el contenido de la hoja de instrucciones antes de usar el medicamento, ya que contiene información importante para el paciente.
- Debe conservar esta hoja de instrucciones para poder volver a leerla si es necesario.
- En caso de dudas, debe consultar a un médico, farmacéutico o enfermera.
- Este medicamento ha sido recetado específicamente para usted. No debe dárselo a otros. El medicamento puede ser perjudicial para otra persona, incluso si los síntomas de su enfermedad son los mismos.
- Si el paciente experimenta algún efecto adverso, incluidos los efectos adversos no mencionados en esta hoja de instrucciones, debe informar a su médico, farmacéutico o enfermera. Véase el punto 4.
Índice de la hoja de instrucciones
- 1. Qué es Mirena y para qué se utiliza
- 2. Información importante antes de usar Mirena
- 3. Cómo usar Mirena
- 4. Posibles efectos adversos
- 5. Cómo conservar Mirena
- 6. Contenido del paquete y otra información
1. Qué es Mirena y para qué se utiliza
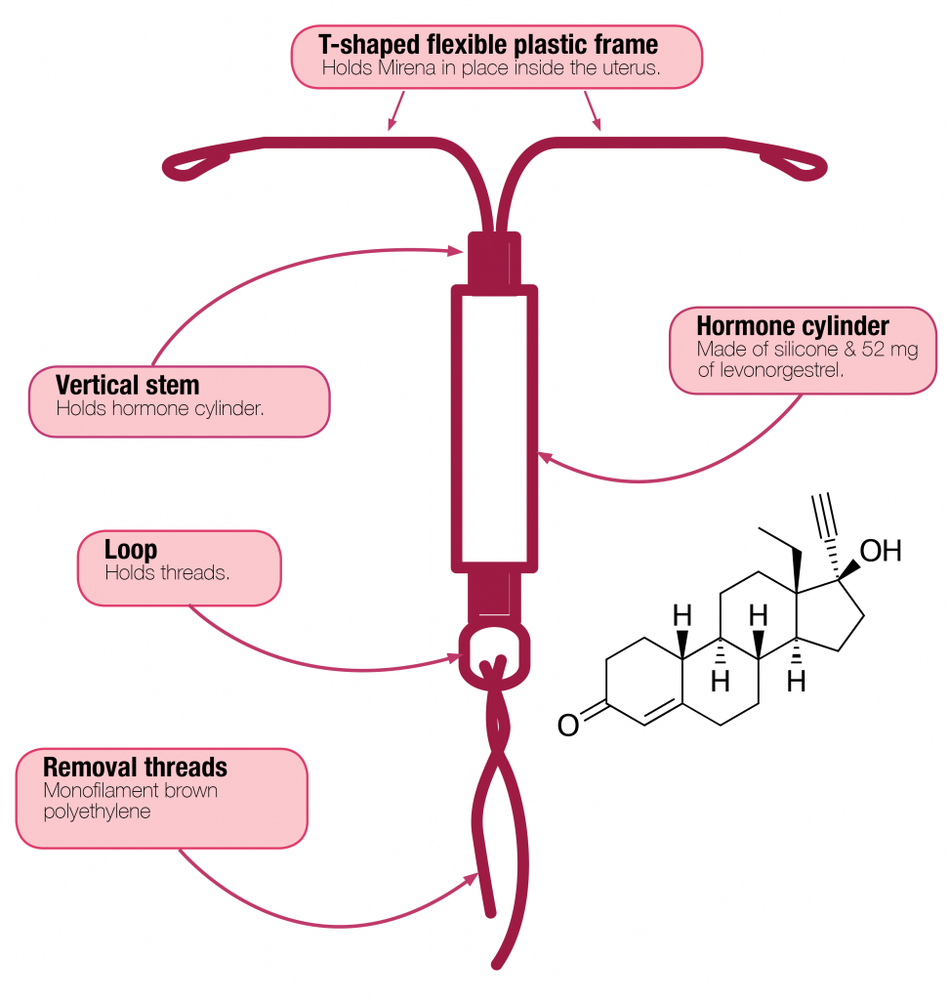
Mirena es un sistema terapéutico intrauterino en forma de T que, una vez insertado, libera el hormona levonorgestrel en el útero. La forma en T garantiza que el sistema se adapte al útero. En la parte vertical del sistema blanco, hay un contenedor con el medicamento que contiene levonorgestrel. En el bucle del extremo inferior de la base del sistema, hay dos hilos marrones que se utilizan para retirar el sistema del útero.
Mirena se utiliza para prevenir el embarazo (acción anticonceptiva) y para tratar sangrados menstruales excesivos (de causa desconocida).
Niños y adolescentes
Mirena no está indicado para su uso antes del inicio de la menstruación (primera menstruación).
2. Información importante antes de usar Mirena
Precauciones generales
Antes de insertar el sistema Mirena, el médico le hará algunas preguntas sobre su salud y la salud de sus familiares cercanos.
En esta hoja de instrucciones, se describen algunas situaciones en las que es necesario retirar el sistema Mirena o en las que la eficacia del sistema puede estar reducida. En estos casos, debe abstenerse de tener relaciones sexuales o usar métodos anticonceptivos no hormonales adicionales, como condones o otros métodos mecánicos. No debe usar el método del calendario ni la medición de la temperatura. Estos métodos pueden ser ineficaces, ya que Mirena afecta los cambios mensuales en la temperatura corporal y los cambios en el moco cervical.
Mirena, al igual que otros productos anticonceptivos hormonales, no protege contra el VIH (SIDA) ni contra otras enfermedades de transmisión sexual.
No se debe insertar Mirena si se presenta alguno de los siguientes casos:
- si es alérgico a la levonorgestrel o a alguno de los demás componentes de este medicamento (enumerados en el punto 6)
- embarazo o sospecha de embarazo
- tumores que crecen dependiendo de la acción de la progesterona, como el cáncer de mama
- infecciones actuales o recurrentes de los órganos pélvicos (infecciones de los órganos reproductivos femeninos)
- cervicitis
- infecciones de las vías urinarias inferiores
- infección puerperal de la mucosa uterina
- infecciones uterinas después de un aborto en los últimos 3 meses
- condiciones que favorecen el desarrollo de infecciones
- células anormales del epitelio cervical
- cáncer o sospecha de cáncer del cuello o del cuerpo uterino
- sangrados uterinos anormales inexplicados
- anomalías en el cuello o la cavidad uterina, incluyendo fibromas, si deforman la cavidad uterina
- enfermedades hepáticas activas o tumor hepático.
Precauciones y advertencias
Antes de iniciar el uso del sistema Mirena, debe consultar a un médico.
Debe consultar a un médico que decida si retirar o no el sistema Mirena si, por primera vez mientras usa el sistema Mirena, se presenta alguno de los siguientes estados:
- migraña, pérdida asimétrica del campo visual u otros síntomas que pueden ser signos de isquemia cerebral transitoria (bloqueo temporal del flujo sanguíneo al cerebro)
- dolor de cabeza severo
- ictericia (decoloración amarilla de la piel, las escleras y las uñas)
- aumento significativo de la presión arterial
- enfermedad arterial grave, como accidente cerebrovascular o infarto de miocardio
- enfermedad venosa tromboembólica aguda.
El sistema Mirena debe usarse con precaución en mujeres con defectos cardíacos congénitos o defectos de las válvulas cardíacas que aumenten el riesgo de endocarditis.
En mujeres diabéticas que usan el sistema Mirena, debe controlarse el nivel de glucosa en sangre.
Sangrados irregulares pueden enmascarar algunos síntomas y signos de pólipos endometriales o cáncer, y en estos casos, debe considerarse la realización de pruebas diagnósticas.
Examen médico/consulta
El examen previo a la inserción del sistema Mirena puede incluir un frotis cervical, así como otros exámenes, como pruebas de infección, incluyendo enfermedades de transmisión sexual, si es necesario, prueba de embarazo. El examen ginecológico debe realizarse para determinar la posición y el tamaño del útero.
El sistema Mirena no es un método anticonceptivo adecuado para su uso en casos de emergencia (anticoncepción después de la relación sexual, anticoncepción de emergencia).
Infecciones
El tubo aplicador ayuda a proteger el sistema Mirena contra la contaminación con microorganismos durante la inserción del sistema. El aplicador del sistema Mirena ha sido diseñado para reducir el riesgo de infección. A pesar de esto, existe un riesgo aumentado de infección poco después de la inserción y durante el primer mes después de la inserción del sistema Mirena. Las infecciones de los órganos pélvicos en mujeres que usan el sistema Mirena a menudo están relacionadas con enfermedades de transmisión sexual. El riesgo de infección aumenta con las relaciones sexuales con múltiples parejas. Las infecciones de los órganos pélvicos deben tratarse adecuadamente, ya que pueden afectar la fertilidad y aumentar el riesgo de embarazo ectópico. El sistema Mirena debe retirarse en caso de infecciones recurrentes del endometrio o los órganos pélvicos, si se presentan infecciones agudas y graves, o si no responden a varios días de tratamiento.
En casos extremadamente raros, poco después de la inserción del sistema terapéutico intrauterino, puede ocurrir una infección grave o sepsis (infección muy grave que puede ser mortal).
Debe comunicarse con un médico de inmediato si se presenta dolor persistente en la parte inferior del abdomen, fiebre, dolor durante la relación sexual o sangrados anormales de las vías genitales.
Expulsión espontánea
Los calambres uterinos durante la menstruación pueden causar el desplazamiento o la expulsión del sistema. Esto es más probable si la mujer tiene sobrepeso en el momento de la inserción o si ha tenido sangrados menstruales abundantes en el pasado. Si el sistema no está en su lugar, puede no funcionar según lo previsto, y por lo tanto, aumenta el riesgo de embarazo. La expulsión del sistema causa la pérdida de protección contra el embarazo.
Los síntomas posibles de expulsión incluyen sangrados genitales o dolor en la parte inferior del abdomen, pero el sistema Mirena también puede expulsarse sin que se note. Dado que el sistema Mirena reduce la abundancia de los sangrados menstruales, la intensidad de estos sangrados puede ser un signo de expulsión o desplazamiento del sistema.
Se recomienda verificar con los dedos (por ejemplo, durante el baño) si los hilos están en su lugar correcto. Véase también el punto 3 "Cómo usar Mirena - Verificación personal de la presencia del sistema Mirena en su lugar correcto". Si se presentan síntomas que indican la expulsión del sistema o no se pueden sentir los hilos en la zona de la abertura cervical, debe usar otros métodos anticonceptivos (como condones) y comunicarse con un médico.
Perforación de la pared uterina
Puede ocurrir una perforación o lesión de la pared uterina, generalmente durante la inserción del sistema, aunque puede detectarse solo después de un tiempo. El sistema Mirena que se encuentra fuera de la cavidad uterina no es eficaz para prevenir el embarazo y debe retirarse lo antes posible. Para retirar el sistema Mirena, puede ser necesaria una operación. El riesgo de perforación es mayor en mujeres que están amamantando y en el período de hasta 36 semanas después del parto; este riesgo también puede estar aumentado en mujeres con útero inclinado hacia atrás (retroversión uterina). Si se sospecha una perforación de la pared uterina, debe comunicarse con el médico que lo atiende y decirle que tiene un sistema Mirena, especialmente si no es el médico que insertó el sistema.
Los signos y síntomas posibles de perforación pueden incluir:
- dolor severo (como calambres menstruales) o dolor más severo de lo esperado
- sangrados graves (después de la inserción)
- dolor o sangrados que duran más de varias semanas
- cambio repentino en sus períodos
- dolor durante la relación sexual
- incapacidad para sentir los hilos del sistema Mirena (véase el punto 3 "Cómo usar Mirena", subpunto "Verificación personal de la presencia del sistema Mirena en su lugar correcto").
Página 3 de 11
Embarazo ectópico
Quedar embarazada mientras se usa el sistema Mirena es muy poco probable. Sin embargo, si una mujer queda embarazada mientras usa el sistema Mirena, la probabilidad de un embarazo ectópico es relativamente mayor. En aproximadamente 1 de cada 1000 mujeres que usan el sistema Mirena correctamente, se produce un embarazo ectópico en el transcurso de un año de uso.
Esto es menos que en mujeres que no usan ningún método anticonceptivo (alrededor de 3 a 5 de cada 1000 mujeres en un año). En mujeres que han tenido un embarazo ectópico previo, que han sido operadas de las trompas de Falopio o que han tenido una infección de los órganos pélvicos, existe un riesgo aumentado de embarazo ectópico. El embarazo ectópico es una condición grave que requiere atención médica inmediata. Los síntomas que pueden indicar un embarazo ectópico y que requieren atención médica inmediata incluyen:
- cese de los sangrados menstruales, seguido de sangrados persistentes o dolor
- dolor pélvico bajo o muy severo
- síntomas típicos de embarazo con sangrados y mareos.
Mareo
Algunas mujeres pueden sentir mareo después de la inserción del sistema Mirena. Esto es una reacción fisiológica normal. El médico recomendará un descanso después de la inserción del sistema Mirena.
Quistes ováricos aumentados de tamaño que rodean la célula del óvulo en maduración en el ovario
Las propiedades anticonceptivas del sistema Mirena están relacionadas con su acción local, por lo que en mujeres en edad reproductiva, los ciclos menstruales suelen ser ovulatorios y se produce la ruptura del folículo ovárico. A veces, el folículo no roto no desaparece durante un tiempo y puede aumentar de tamaño. En la mayoría de los casos, estos quistes ováricos aumentados de tamaño no causan síntomas, aunque pueden causar dolor pélvico o dolor durante la relación sexual. Estos quistes ováricos aumentados de tamaño suelen desaparecer por sí solos, pero también pueden requerir intervención médica.
Trastornos psicológicos
Algunas mujeres que usan anticonceptivos hormonales, incluyendo el sistema Mirena, han informado depresión o estado de ánimo deprimido. La depresión puede ser grave y, a veces, puede llevar a pensamientos suicidas.
Si se producen cambios de humor y síntomas de depresión, debe comunicarse con un médico lo antes posible para obtener asesoramiento médico adicional.
Mirena y otros medicamentos
Dado que el mecanismo de acción del sistema Mirena es principalmente local, la ingesta de otros medicamentos no debe aumentar el riesgo de embarazo mientras se usa este sistema.
Se recomienda, sin embargo, que informe a su médico sobre todos los medicamentos que ha tomado recientemente, incluyendo aquellos que se venden sin receta.
Embarazo, lactancia y efecto en la fertilidad
Embarazo
No se debe usar Mirena durante el embarazo o si se sospecha que se está embarazada.
Es muy raro que una mujer quede embarazada mientras el sistema Mirena está en su lugar correcto. Sin embargo, si el sistema Mirena se desplaza, la protección anticonceptiva se reduce, y debe usarse otro método anticonceptivo hasta que se consulte a un médico.
Durante el uso del sistema Mirena, algunos sangrados menstruales pueden desaparecer después de un tiempo. La falta de sangrados menstruales no siempre significa que se está embarazada.
Si los sangrados menstruales han desaparecido y se presentan otros signos de embarazo (por ejemplo, náuseas, fatiga, sensibilidad en los senos), debe consultar a un médico para realizar un examen y un test de embarazo.
Si una mujer queda embarazada mientras usa el sistema Mirena, debe comunicarse con un médico de inmediato para retirar el sistema. La retirada del sistema puede causar un aborto. Sin embargo, dejar el sistema Mirena insertado durante el embarazo puede aumentar no solo el riesgo de aborto, sino también el riesgo de parto prematuro. Si no se puede retirar el sistema Mirena, debe hablar con un médico sobre los beneficios y los riesgos asociados con continuar el embarazo. Si el embarazo se mantiene, debe estar bajo control médico especial y debe informar a su médico de inmediato si se presentan síntomas como calambres abdominales, dolor abdominal o fiebre.
El sistema Mirena contiene un hormona llamada levonorgestrel, y se han recibido informes individuales sobre su efecto en los genitales de las niñas expuestas a la levonorgestrel liberada por el sistema intrauterino.
Lactancia
El sistema Mirena puede usarse durante la lactancia. La levonorgestrel pasa a la leche materna en pequeñas cantidades (alrededor del 0,1% de la dosis de levonorgestrel puede pasar a la leche y al organismo del bebé). Después de 6 semanas después del parto, el uso del sistema Mirena no tiene ningún efecto perjudicial en el crecimiento y el desarrollo del bebé. No se ha demostrado que los productos anticonceptivos que contienen solo progestágenos afecten la cantidad y la calidad de la leche.
La anticoncepción hormonal no se recomienda como método de primera elección durante la lactancia; solo se recomiendan métodos anticonceptivos no hormonales. Los métodos de segunda elección son los métodos anticonceptivos que utilizan progestágenos solos, como el sistema Mirena. La dosis diaria y la concentración de levonorgestrel en sangre son más bajas que con otros métodos anticonceptivos hormonales.
Fertilidad
La retirada del sistema Mirena restaura la fertilidad normal de la mujer.
Si está embarazada, está amamantando o sospecha que está embarazada, o planea quedar embarazada, debe consultar a un médico o farmacéutico antes de tomar este medicamento.
Conducción de vehículos y uso de máquinas
No se ha demostrado que el sistema Mirena afecte la capacidad de conducir vehículos o usar máquinas.
Información importante sobre algunos componentes del sistema Mirena:
El esqueleto del sistema Mirena en forma de T contiene sulfato de bario, lo que permite que el sistema sea visible durante la radiografía con rayos X.
3. Cómo usar Mirena
Eficacia del sistema Mirena
La eficacia anticonceptiva del sistema Mirena es la misma que la de la mejor dispositivo intrauterino que contiene cobre. En estudios clínicos, se encontró que alrededor de 2 embarazos por cada 1000 mujeres que usan el sistema Mirena en el primer año.
En el tratamiento de sangrados menstruales excesivos (de causa desconocida), después de 3 meses de uso del sistema Mirena, se reduce la intensidad de los sangrados. En algunas mujeres, es posible que los sangrados menstruales cesen por completo.
Cuándo se debe insertar el sistema Mirena?
Inicio del uso del sistema Mirena
- Antes de insertar el sistema Mirena, debe asegurarse de que la paciente no esté embarazada.
- El sistema Mirena debe insertarse dentro de los 7 días después del inicio de los sangrados menstruales. Si el sistema Mirena se inserta en estos días, el sistema será efectivo de inmediato y prevenirá el embarazo.
- Si no se puede insertar el sistema Mirena dentro de los 7 días después del inicio de los sangrados menstruales, o si los sangrados menstruales son irregulares, el sistema puede insertarse en cualquier día. En este caso, no debe tener relaciones sexuales sin anticoncepción desde la última menstruación y antes de la inserción del sistema, y también debe tener un resultado de prueba de embarazo negativo. Además, Mirena puede no prevenir el embarazo de inmediato de manera confiable. Por lo tanto, debe usar un método anticonceptivo de barrera (como condones) o abstenerse de tener relaciones sexuales durante los primeros 7 días después de la inserción del sistema Mirena.
Inicio del uso del sistema Mirena después del parto
- El sistema Mirena puede insertarse después del parto, cuando el útero haya regresado a su tamaño normal, pero no antes de 6 semanas después del parto (véase el punto 2: "Información importante antes de usar Mirena - Perforación de la pared uterina").
- Véase también "Inicio del uso del sistema Mirena" anteriormente para saber más sobre el momento de la inserción del sistema.
Inicio del uso del sistema Mirena después de un aborto
- El sistema Mirena puede insertarse de inmediato después de un aborto en el primer trimestre, siempre que no haya infección de las vías genitales. Mirena será efectivo de inmediato.
Cambio de otro método anticonceptivo (por ejemplo, anticonceptivos orales combinados, implante)
- El sistema Mirena puede insertarse de inmediato, si se tiene la certeza de que la paciente no está embarazada.
- Si han pasado más de 7 días desde el inicio de los sangrados menstruales, debe abstenerse de tener relaciones sexuales o usar anticoncepción adicional durante los siguientes 7 días.
Cómo se inserta el sistema Mirena?
El sistema Mirena debe insertarse solo por un médico o por otro personal médico capacitado que tenga experiencia en la inserción del sistema.
Después de realizar un examen ginecológico, se coloca un espéculo en la vagina y se lava el cuello uterino con una solución antiséptica. Luego, el sistema intrauterino se coloca en el útero mediante un tubo delgado y flexible de plástico (aplicador). Si es necesario, se puede anestesiar localmente el cuello uterino antes de la inserción del sistema.
En algunas personas, después de la inserción del sistema, puede ocurrir dolor y mareo. Si estos síntomas no desaparecen dentro de media hora en una persona que está acostada, puede indicar que el sistema se ha insertado de manera incorrecta. Debe realizarse un examen y, si es necesario, retirar el sistema.
Después de la inserción del sistema Mirena, la paciente debe recibir una tarjeta de recordatorio del médico, en la que se anotarán las fechas de los controles. La paciente debe llevar esta tarjeta consigo en cada visita programada.
Cuándo debe comunicarse con un médico?
El médico debe verificar la presencia del sistema dentro de 4 a 12 semanas después de su inserción, y luego controlará regularmente la presencia del sistema al menos una vez al año. El médico determinará individualmente con qué frecuencia y qué controles deben realizarse. En cada visita programada, la paciente debe llevar consigo la tarjeta de recordatorio que recibió del médico. Además, debe comunicarse con un médico si:
- no se pueden sentir los hilos en la vagina
- se siente la parte inferior del sistema
- se sospecha que se está embarazada
- se presenta dolor abdominal persistente, fiebre o secreción vaginal anormal
- la mujer o su pareja sienten dolor o malestar durante la relación sexual
- se producen cambios repentinos en el ciclo menstrual (por ejemplo, sangrados menstruales escasos o ausentes, seguidos de sangrados persistentes o dolor, o sangrados intensos)
- se presentan otros problemas de salud, como migrañas, dolores de cabeza severos que se repiten, problemas visuales repentinos, ictericia o aumento de la presión arterial
- se presenta alguno de los estados mencionados en el punto 2 "Información importante antes de usar Mirena".
Recuerde informar a su médico de que tiene un sistema Mirena, especialmente si no es el médico que insertó el sistema.
Cuánto tiempo se puede usar el sistema Mirena?
El sistema Mirena previene el embarazo (tiene un efecto anticonceptivo) durante 8 años después de su inserción. Si la paciente usa el sistema Mirena para este propósito, el sistema debe retirarse o reemplazarse como máximo después de 8 años.
El sistema Mirena es eficaz durante 5 años después de su inserción para el tratamiento de sangrados menstruales excesivos (de causa desconocida). Si la paciente usa Mirena para este propósito, el sistema debe retirarse o reemplazarse cuando los sangrados menstruales excesivos regresen, o como máximo después de 8 años. Si la paciente lo desea, después de retirar el sistema anterior, puede insertarse un nuevo sistema.
Qué pasa si se quiere retirar el sistema Mirena para quedar embarazada o por otro motivo?
Un médico puede retirar el sistema en cualquier momento, y luego es posible quedar embarazada.
La retirada del sistema es generalmente indolora. Después de retirar el sistema Mirena, la fertilidad regresa.
Anticoncepción después de la retirada del sistema
Si no se planea quedar embarazada, no se debe retirar el sistema Mirena después del día 7 del ciclo menstrual (menstrual) a menos que se usen otros métodos anticonceptivos (como condones) durante al menos 7 días antes de la retirada del sistema. Si la mujer tiene menstruaciones irregulares (menstruales) o no tiene menstruaciones, debe usar métodos anticonceptivos mecánicos durante al menos 7 días antes de la retirada del sistema y hasta que regrese el sangrado menstrual. También se puede insertar un nuevo sistema Mirena de inmediato después de retirar el sistema anterior, y en este caso, no se requiere anticoncepción adicional. Si la paciente no desea continuar con el mismo método, la paciente debe pedir asesoramiento a un médico sobre otros métodos anticonceptivos confiables.
Puede quedar embarazada después de dejar de usar el sistema Mirena?
Sí. La retirada del sistema Mirena no altera la fertilidad. Puede quedar embarazada durante el primer ciclo menstrual después de la retirada del sistema Mirena.
El sistema Mirena afecta los sangrados menstruales?
El sistema Mirena afecta el ciclo menstrual. El sistema puede causar cambios en la menstruación, como manchados (pérdida de sangre leve), sangrados menstruales más cortos o más largos, sangrados escasos o intensos, o su ausencia.
En muchas mujeres, durante los primeros 3 a 6 meses después de la inserción del sistema Mirena, además de los sangrados menstruales, pueden ocurrir manchados frecuentes o sangrados leves. En algunas mujeres, los sangrados menstruales pueden aumentar o durar más de lo habitual. Debe informar a un médico si estos síntomas no desaparecen.
En general, es posible que se reduzca gradualmente el número de días de sangrados y la cantidad de sangre perdida cada mes. En algunas mujeres, puede ocurrir un cese completo de la menstruación. Como el sistema Mirena reduce generalmente la abundancia de los sangrados, en muchas mujeres se produce un aumento en la concentración de hemoglobina en la sangre.
Después de la retirada del sistema, los sangrados menstruales regresan a la normalidad.
Es normal no tener sangrados?
Sí, cuando se usa el sistema Mirena. La falta de sangrados menstruales es un signo del efecto del hormona en el endometrio. No se produce el engrosamiento mensual del endometrio. Por lo tanto, no hay nada que se elimine con la sangre menstrual. Esto no tiene que ser un signo de la menopausia o del embarazo. Los niveles de hormonas siguen siendo normales.
En realidad, la falta de sangrados menstruales puede ser un gran beneficio para la salud de la mujer.
Diagnóstico de embarazo
Quedar embarazada mientras se usa el sistema Mirena es poco probable, incluso si no se presentan sangrados menstruales.
Si no se produce un sangrado menstrual durante 6 semanas y esto causa preocupación, se puede realizar una prueba de embarazo. Si el resultado es negativo, no hay necesidad de realizar más exámenes, a menos que se presenten otros síntomas de embarazo, como náuseas, fatiga o sensibilidad en los senos.
Puede el sistema Mirena causar dolor o malestar?
Algunas mujeres sienten dolor (como dolores menstruales) durante las primeras semanas después de la inserción del sistema. Debe volver a consultar a un médico o a una clínica si se presenta un dolor severo o si el dolor persiste durante más de 3 semanas después de la inserción del sistema Mirena.
Cómo afecta el sistema Mirena las relaciones sexuales?
Tanto la paciente como su pareja no deben sentir el sistema durante la relación sexual. Si lo sienten, deben evitar las relaciones sexuales hasta que un médico verifique si el sistema sigue en su lugar correcto.
Cuándo se puede tener relaciones sexuales después de la inserción del sistema?
Para permitir que el organismo se recupere, es mejor esperar alrededor de 24 horas después de la inserción del sistema. Dependiendo de cuándo se inserte el sistema Mirena en el ciclo menstrual, puede ser necesario usar anticoncepción de emergencia (como condones) o abstenerse de tener relaciones sexuales durante los primeros 7 días después de la inserción (véase el punto 3 "Cómo usar Mirena - Cuándo se debe insertar el sistema Mirena?").
Uso de tampones o copas menstruales
Se recomienda usar protectores higiénicos. Si se usan tampones o copas menstruales, deben cambiarse con cuidado para no jalar los hilos del sistema Mirena. Si la paciente cree que el sistema Mirena se ha desplazado de su lugar correcto (véase el punto "Cuándo debe comunicarse con un médico" que incluye los síntomas posibles), debe evitar las relaciones sexuales o usar anticoncepción mecánica (como condones) y comunicarse con un médico.
Qué pasa si se expulsa el sistema Mirena?
Raramente, pero es posible, que el sistema Mirena se expulse sin que la paciente lo sepa durante los sangrados menstruales. Si los sangrados menstruales son más abundantes de lo habitual, puede indicar que el sistema Mirena se ha expulsado a través de la vagina. También es posible que se expulse parcialmente el sistema Mirena de la cavidad uterina (la paciente y su pareja pueden notarlo durante la relación sexual). Si el sistema Mirena se expulsa completamente o parcialmente, no protege contra el embarazo.
Verificación personal de la presencia del sistema Mirena en su lugar correcto
La mujer puede verificar personalmente si los hilos del sistema están en su lugar correcto. Para hacer esto, debe introducir suavemente un dedo en la vagina y verificar la presencia de los hilos cerca del cuello uterino.
No debe jalar los hilos, ya que podría retirar accidentalmente el sistema. Si no se pueden sentir los hilos, puede indicar que el sistema se ha expulsado de la cavidad uterina o que ha perforado el útero. Debe usar anticoncepción mecánica (como condones) y comunicarse con un médico.
4. Posibles efectos adversos
Como cualquier medicamento, Mirena puede causar efectos adversos, aunque no todos los pacientes los experimentarán.
Además de los posibles efectos adversos mencionados en otros puntos (por ejemplo, punto 2 "Información importante antes de usar Mirena"), a continuación se presentan los posibles efectos adversos, clasificados por sistemas del cuerpo y frecuencia de ocurrencia:
Muy frecuentes efectos adversos:pueden ocurrir en más de 1 de cada 10 personas
Trastornos del sistema reproductivo y de los senos
- sangrados uterinos o vaginales, incluyendo manchados, sangrados menstruales escasos o ausentes
- quistes ováricos benignos (véase el punto 2 "Quistes ováricos aumentados de tamaño que rodean la célula del óvulo en maduración en el ovario")
Frecuentes efectos adversos:pueden ocurrir en menos de 1 de cada 10 personas
Trastornos psicológicos
- estado de ánimo deprimido o depresión
- nerviosismo
- disminución del deseo sexual
Trastornos del sistema nervioso
- dolor de cabeza
Trastornos vasculares
- mareo
Trastornos gastrointestinales
- dolor abdominal
- náuseas
Trastornos de la piel y del tejido subcutáneo
- acné
Trastornos musculoesqueléticos, del tejido conjuntivo y óseo
- dolor de espalda
Trastornos del sistema reproductivo y de los senos
- dolor pélvico
- dolor menstrual
- flujo vaginal
- vaginitis
- sensibilidad en los senos
- dolor en los senos
- expulsión del sistema terapéutico intrauterino
Pruebas diagnósticas
- aumento de peso
Poco frecuentes efectos adversos:pueden ocurrir en menos de 1 de cada 100 personas
Trastornos del sistema nervioso
- migraña
Trastornos gastrointestinales
- hinchazón abdominal
Trastornos de la piel y del tejido subcutáneo
- hirsutismo (crecimiento excesivo del vello corporal en mujeres)
- pérdida de cabello (alopecia)
- picazón (prurito)
- erupción (dermatitis)
- melasma (manchas oscuras en la piel) o hiperpigmentación cutánea
Trastornos del sistema reproductivo y de los senos
- perforación uterina
- infección pélvica
- endometritis
- cericitis - resultado normal de la prueba de Papanicolaou de clase II
Trastornos generales y en el lugar de administración
- edema
Raros efectos adversos:pueden ocurrir en menos de 1 de cada 1000 personas
Trastornos de la piel y del tejido subcutáneo
- erupción cutánea
- urticaria
Si una mujer queda embarazada mientras usa Mirena, existe la probabilidad de que el embarazo sea ectópico (véase el punto 2 "Embarazo ectópico").
Se han reportado casos de sepsis (infección grave que puede ser mortal) después de la inserción del sistema terapéutico intrauterino.
Notificación de efectos adversos
Si se presentan algún efecto adverso, incluidos los efectos adversos no mencionados en esta hoja de instrucciones, debe informar a su médico, farmacéutico o enfermera.
Los efectos adversos pueden notificarse directamente al Departamento de Vigilancia de Reacciones Adversas de Medicamentos de la Agencia Reguladora de Medicamentos, Dispositivos Médicos y Productos Biocidas
Calle Jerozolimskie 181C
02-222 Varsovia
Teléfono: +48 (22) 49 21 301
Fax: +48 (22) 49 21 309
Sitio web: https://smz.ezdrowie.gov.pl
La notificación de efectos adversos permitirá recopilar más información sobre la seguridad del medicamento.
5. Cómo conservar Mirena
Conservar en un lugar donde no pueda ser visto o alcanzado por los niños.
Página 10 de 11
Conservación: Conservar a una temperatura por debajo de 30°C. Proteger de la humedad.
No insertar el sistema Mirena después de la fecha de vencimiento indicada en el paquete. La fecha de vencimiento indica el último día del mes indicado.
No desechar los medicamentos por el desagüe o en los contenedores de basura doméstica. Debe preguntar a un farmacéutico cómo eliminar los medicamentos que ya no se utilizan. Este procedimiento ayudará a proteger el medio ambiente.
6. Contenido del paquete y otra información
Qué contiene Mirena
- El principio activo de Mirena es la levonorgestrel. 1 sistema terapéutico intrauterino contiene 52 mg de levonorgestrel.
- Los demás componentes de Mirena son: elastómero de polidimetilsiloxano, tubo de polidimetilsiloxano, cuerpo en T compuesto por:polietileno que contiene 20-24% de sulfato de bario, hilos compuestos por:polietileno, óxido de hierro negro (E 172).
Cómo se presenta Mirena y qué contiene el paquete
Tamaño del paquete: 1 sistema terapéutico intrauterino estéril para uso intrauterino.
Para obtener más información, debe consultar a un médico, al titular de la autorización de comercialización o al importador paralelo.
Titular de la autorización de comercialización en Grecia, país de exportación:
Bayer Hellas ABEE, Agisilaou 6-8, 151 23 Maroussi, Ática, Grecia
Fabricante:
Bayer Oy, Pansiontie 47, 20210 Turku, Finlandia
Importador paralelo:
Delfarma Sp. z o.o., ul. Św. Teresy od Dzieciątka Jezus 111, 91-222 Łódź
Reempaquetado por:
Delfarma Sp. z o.o., ul. Św. Teresy od Dzieciątka Jezus 111, 91-222 Łódź
Número de autorización en Grecia, país de exportación: 20731/1-4-2008
46275/25-6-2009
Número de autorización de importación paralela: 831/15
En caso de preguntas adicionales, debe consultar a un médico o farmacéutico.
Fecha de aprobación de la hoja de instrucciones: 04.09.2024
[Información sobre la marca registrada]
Página 11 de 11
- País de registro
- Principio activo
- Requiere recetaSí
- Titular de la autorización de comercialización (TAC, MAH)Bayer Hellas ABEE
- Esta información ha sido traducida con IA y es solo orientativa. No constituye asesoramiento médico. Consulta siempre con un médico antes de tomar cualquier medicamento.
- Alternativas a MirenaForma farmacéutica: Sistema, 19,5 mg/sistemaPrincipio activo: plastic IUD with progestogenFabricante: BAYER OyRequiere recetaForma farmacéutica: Sistema, 52 mg (20 mcg/24h)Principio activo: plastic IUD with progestogenRequiere recetaForma farmacéutica: Sistema, 52 mg (20 mcg/24 h)Principio activo: plastic IUD with progestogenRequiere receta
Alternativas a Mirena en otros países
Las mejores alternativas con el mismo principio activo y efecto terapéutico.
Alternativa a Mirena en Ucrania
Alternativa a Mirena en España
Médicos online para Mirena
Consulta sobre dosis, efectos secundarios, interacciones, contraindicaciones y renovación de la receta de Mirena – sujeta a valoración médica y normativa local.