
Fem 7
Consulta con un médico sobre la receta médica de Fem 7

Cómo usar Fem 7
Hoja de instrucciones del paquete: información para el paciente
Fem 7
Estradiol
50 µg/24 h (1,5 mg), sistema transdérmico
Es importante leer atentamente el contenido de la hoja de instrucciones antes de usar el medicamento, ya que contiene información importante para el paciente.
- Debe conservar esta hoja de instrucciones para poder volver a leerla si es necesario.
- Si tiene alguna duda adicional, debe consultar a su médico o farmacéutico.
- Este medicamento ha sido recetado específicamente para usted. No debe dárselo a otros. El medicamento puede ser perjudicial para otra persona, incluso si los síntomas de su enfermedad son los mismos.
- Si el paciente experimenta algún efecto adverso, incluidos los posibles efectos adversos no mencionados en esta hoja de instrucciones, debe informar a su médico o farmacéutico. Véase el punto 4.
Índice de la hoja de instrucciones:
- 1. Qué es Fem 7 y para qué se utiliza
- 2. Información importante antes de usar Fem 7
- 3. Cómo usar Fem 7
- 4. Posibles efectos adversos
- 5. Cómo conservar Fem 7
- 6. Contenido del paquete y otra información
1. Qué es Fem 7 y para qué se utiliza
Fem 7 es un sistema transdérmico que contiene estradiol como principio activo. El estradiol que compone Fem 7 es 17β (beta) estradiol, una hormona idéntica al estradiol natural.
El estradiol pertenece a un grupo de hormonas sexuales, los estrógenos, y se produce principalmente en las células de la granulosa del folículo ovárico. En menor medida, los estrógenos se producen en el cuerpo lúteo, la placenta y las glándulas suprarrenales. Después de la menopausia (cuando cesan completamente los períodos menstruales), la función ovárica disminuye, y el organismo solo produce una pequeña cantidad de estradiol. La deficiencia de estrógenos es la causa de various trastornos en muchas mujeres: sofocos, trastornos del sueño, atrofia de la mucosa uterina y otros tejidos del tracto urinario y reproductivo, así como osteoporosis.
Fem 7 está disponible en forma de sistema transdérmico. Esto significa que el estrógeno que el organismo necesita se suministra lentamente a través de la piel mediante un parche adhesivo. El estradiol que compone este parche alivia los síntomas desagradables de la menopausia. También se puede utilizar para prevenir la osteoporosis (disminución de la densidad ósea), si el paciente no puede tomar otros medicamentos para este fin.
La experiencia con el uso de este medicamento en mujeres mayores de 65 años es limitada.
Fem 7 no es un medicamento anticonceptivo.
2. Información importante antes de usar Fem 7
Cuándo no usar Fem 7
- si el paciente es alérgico al estradiol o a alguno de los demás componentes de este medicamento (enumerados en el punto 6)
- si el paciente tiene o se sospecha que tiene cáncer de mama (véase el subpunto siguiente sobre cáncer de mama);
- si el paciente tiene o se sospecha que tiene cáncer de endometrio (endometrio - mucosa uterina) o cualquier otro tumor maligno dependiente de estrógenos (véase los subpuntos siguientes sobre cáncer de endometrio y cáncer de ovario);
- si el paciente tiene hiperplasia endometrial no tratada (aumento del número de células de la mucosa uterina que recubre su cavidad);
- si el paciente tiene sangrado genital de causa desconocida;
- si el paciente tiene o ha tenido trombosis venosa (trombosis de las venas profundas) o émbolos que se desplazan a los pulmones o otras partes del cuerpo (véase el subpunto siguiente sobre trombosis);
- si el paciente tiene trastornos de coagulación sanguínea(como deficiencia de proteína C, proteína S o antitrombina);
- si el paciente ha tenido un ataque al corazón, un accidente cerebrovascular o angina de pecho (véase el subpunto siguiente sobre enfermedad cardíaca y accidente cerebrovascular);
- si el paciente tiene o ha tenido enfermedad hepática aguda o la enfermedad hepática ha ocurrido en el pasado, hasta que los resultados de las pruebas de función hepática se normalicen;
- si el paciente tiene porfiria.
Niños y adolescentes
No se debe usar Fem 7 en niños.
Precauciones y advertencias
Antes de comenzar a usar Fem 7, debe discutirlo con su médico, farmacéutico o enfermera.
Examen médico / controles
Antes de comenzar o reanudar la terapia hormonal sustitutiva, el médico realizará un examen médico detallado, incluyendo un historial familiar. El examen físico (incluyendo un examen pélvico y de senos) debe incluir los datos del historial y las contraindicaciones y advertencias para la terapia hormonal sustitutiva. Durante el tratamiento, el médico realizará controles periódicos, cuya frecuencia y tipo deben adaptarse a las necesidades de cada paciente. La terapia hormonal sustitutiva debe usarse solo durante el tiempo que los beneficios superen los riesgos.
Si el paciente nota cambios en los senos que se asemejan a tumores mamarios (véase el punto "Cáncer de mama" a continuación), debe informar a su médico, quien puede derivarla a una mamografía.
Condiciones que requieren un control especial
Si alguna de las siguientes situaciones o condiciones ocurren, ocurrieron anteriormente y/o empeoraron durante el embarazo o la terapia hormonal sustitutiva anterior, el estado de salud del paciente debe estar bajo estrecha supervisión médica. Debe considerarse que los trastornos enumerados pueden volver a ocurrir o empeorar durante el uso de Fem 7. Esto se aplica especialmente a condiciones como:
- tumores benignos del útero (miomas uterinos / leiomiomas uterinos) o endometriosis (presencia de fragmentos de mucosa uterina en diferentes partes de la pelvis);
- trastornos tromboembólicos anteriores o factores de riesgo (véase más abajo);
- factores de riesgo de cáncer dependiente de estrógenos, como cáncer de mama en parientes cercanos;
- hipertensión;
- enfermedades hepáticas (como adenoma hepático);
- diabetes con o sin cambios vasculares;
- colelitiasis;
- migraña o dolores de cabeza intensos;
- lupus eritematoso sistémico (enfermedad autoinmune);
- hiperplasia endometrial en el pasado (véase más abajo);
- epilepsia;
- asma;
- otosclerosis (enfermedad que afecta el oído interno y puede causar pérdida auditiva);
- edema angioneurótico hereditario o adquirido.
Indicaciones para interrumpir el tratamiento de inmediato.
El tratamiento debe interrumpirse de inmediato si ocurre alguno de los estados enumerados en el punto "Cuándo no usar Fem 7" o si ocurre:
- ictericia o empeoramiento de la función hepática;
- aumento significativo de la presión arterial;
- aparición de dolores de cabeza tipo migraña;
- embarazo;
- hinchazón de la cara, lengua y/o garganta y/o dificultad para tragar o urticaria, en combinación con dificultad para respirar, que sugieren edema angioneurótico.
Seguridad del uso de la terapia hormonal sustitutiva
Además de los beneficios, la terapia hormonal sustitutiva está asociada con ciertos riesgos que el paciente debe considerar al decidir sobre este tipo de tratamiento o su continuación.
Cáncer de endometrio (cáncer de la mucosa uterina)
La administración de estrógenos solos durante un período prolongado aumenta el riesgo de cáncer de la mucosa uterina (cáncer de endometrio). La administración adicional de progestágeno reduce significativamente este riesgo.
- Los pacientes con útero conservado suelen recibir una terapia que combina progestágeno y estrógeno. Estas sustancias pueden prescribirse por separado o en forma de un medicamento combinado como parte de la terapia hormonal sustitutiva.
- En el caso de pacientes con útero extirpado (después de una histerectomía), el médico discutirá con la paciente la seguridad del uso de estrógeno solo sin progestágeno.
- En el caso de pacientes con útero extirpado debido a endometriosis, en los que quedan restos de mucosa uterina en el organismo, el riesgo puede afectar a cualquier fragmento de mucosa uterina que permanezca en el organismo. Por lo tanto, el médico puede prescribir una terapia hormonal sustitutiva que combine progestágeno y estrógeno.
Comparación:
En mujeres con útero conservado que no usan terapia hormonal sustitutiva, se diagnostica cáncer de endometrio en aproximadamente 5 de cada 1,000mujeres entre las edades de 50 y 65 años.
En el caso de mujeres que usen terapia hormonal sustitutiva con estrógenos solos, este número será 2 a 12 veces mayor, dependiendo de la dosis y la duración de la terapia hormonal sustitutiva.
La adición de progestágeno a la terapia hormonal sustitutiva con estrógenos solos reduce significativamente el riesgo de cáncer de endometrio.
Si el paciente experimentasangrado intermenstrual o manchado, generalmente no debe ser causa de preocupación, especialmente durante los primeros meses de tratamiento con terapia hormonal sustitutiva.
Si, sin embargo, el sangrado o el manchado:
- persiste durante más de los primeros meses
- aparece por primera vez algún tiempo después de comenzar la terapia hormonal sustitutiva
- persiste incluso después de interrumpir la terapia hormonal sustitutiva, debe informar a su médico. Esto puede indicar que la mucosa uterina se ha engrosado.
Cáncer de mama
Las mujeres con cáncer de mama actual o previo no deben usar terapia hormonal sustitutiva.
Los datos confirman que el uso de terapia hormonal sustitutiva (en forma de combinación de estrógeno y progestágeno o solo estrógeno) aumenta el riesgo de cáncer de mama. El riesgo adicional depende de la duración del tratamiento con terapia hormonal sustitutiva. Este riesgo adicional se manifiesta después de 3 años de tratamiento con terapia hormonal sustitutiva.
Después de interrumpir la terapia hormonal sustitutiva, el riesgo adicional disminuirá con el tiempo, pero el riesgo puede persistir durante 10 años o más, si la terapia hormonal sustitutiva duró más de 5 años.
El riesgo de cáncer de mama también es mayor:
- en pacientes con antecedentes familiares de cáncer de mama (madre, hermana o abuela)
- en pacientes con sobrepeso significativo.
Comparación:
En mujeres entre las edades de 50 y 54 años que no usan terapia hormonal sustitutiva, se diagnostica cáncer de mama en aproximadamente 13 a 17 de cada 1,000mujeres en un período de 5 años.
En el caso de mujeres de 50 años que comienzan una terapia hormonal sustitutiva con estrógenos durante 5 años, el número de casos será de 16 a 17 de cada 1,000pacientes (es decir, 0 a 3 casos adicionales).
En el caso de mujeres de 50 años que comienzan una terapia hormonal sustitutiva con estrógeno y progestágeno durante 5 años, el número de casos será de 21 de cada 1,000pacientes (es decir, 4 a 8 casos adicionales).
En mujeres entre las edades de 50 y 59 años que no usan terapia hormonal sustitutiva, se diagnostica cáncer de mama en aproximadamente 27 de cada 1,000mujeres en un período de 10 años.
En el caso de mujeres de 50 años que comienzan una terapia hormonal sustitutiva con estrógenos durante 10 años, el número de casos será de 34 de cada 1,000pacientes (es decir, 7 casos adicionales).
En el caso de mujeres de 50 años que comienzan una terapia hormonal sustitutiva con estrógeno y progestágeno durante 10 años, el número de casos será de 48 de cada 1,000pacientes (es decir, 21 casos adicionales).
Si el paciente notacualquier cambio en los senos, como:
- deformidades en la piel del seno
- cambios en los pezones
- cualquier bulto visible o palpable, debe acudir lo antes posible a su médico.
Trombosis
La terapia hormonal sustitutiva está asociada con un mayor riesgo de trombosis venosa (trombosis de las venas profundas), especialmente durante el primer año de tratamiento con terapia hormonal sustitutiva.
Estas trombosis no siempre son peligrosas para la salud y la vida, pero si una de ellas se desplaza a los pulmones, puede causar dolor en el pecho, dificultad para respirar, colapso y incluso la muerte. Este estado se llama embolia pulmonar.
La trombosis venosa y la embolia pulmonar son ejemplos de enfermedad tromboembólica venosa (ETV).
La trombosis es más probable:
- en pacientes con sobrepeso significativo
- en pacientes con antecedentes de trombosis
- si en la familia del paciente han ocurrido trombosis
- si el paciente ha tenido un aborto
- si el paciente tiene trastornos de coagulación que requieren tratamiento con medicamentos anticoagulantes
- en pacientes inmovilizados durante un período prolongado debido a una cirugía mayor, lesión o enfermedad
- en pacientes con una enfermedad rara llamada lupus eritematoso sistémico.
Si alguna de estas condiciones ocurre en el paciente, debe consultar a su médico para determinar si puede comenzar la terapia hormonal sustitutiva.
Comparación:
En mujeres entre las edades de 50 y 59 años que no usan terapia hormonal sustitutiva, se estima que el número de casos de trombosis sanguínea en las venas en un período de 5 años es de 4 a 7 de cada 1,000mujeres. En mujeres entre las edades de 50 y 59 años que usan terapia hormonal sustitutiva con estrógeno y progestágeno, el número de casos de trombosis sanguínea en las venas en un período de 5 años será de 9 a 12 de cada 1,000mujeres (es decir, 5 casos adicionales). Sin embargo, en mujeres entre las edades de 50 y 59 años con útero extirpado que usan solo terapia hormonal sustitutiva con estrógeno, el número de casos de trombosis sanguínea en las venas en un período de 5 años será de 5 a 8 de cada 1,000mujeres (es decir, 1 caso adicional).
Si el paciente experimenta:
- hinchazón dolorosa en la pierna
- dolor repentino en el pecho
- dificultad para respirar, debe acudir lo antes posible a su médico y no debe usar la terapia hormonal sustitutiva hasta que su médico lo autorice. Estos pueden ser síntomas de trombosis.
Si el paciente planea someterse a una cirugía, debe informar a su médico. Es posible que sea necesario interrumpir la terapia hormonal sustitutiva durante 4 a 6 semanas antes de la cirugía para reducir el riesgo de formación de un coágulo. El médico informará al paciente sobre cuándo puede reanudar la terapia hormonal sustitutiva.
Enfermedad cardíaca
La terapia hormonal sustitutiva no se recomienda para mujeres con enfermedad cardíaca actual o reciente. Si el paciente ha tenido enfermedad cardíaca en el pasado, debe consultar a su médico para determinar si puede usar la terapia hormonal sustitutiva.
La terapia hormonal sustitutiva no ayuda a prevenir enfermedades cardíacas.
Estudios con un tipo de terapia hormonal sustitutiva (estrógenos conjugados y medroxiprogesterona) han demostrado que el riesgo de enfermedad cardíaca puede ser ligeramente mayor durante el primer año de tratamiento con el medicamento.
En el caso de otros tratamientos con terapia hormonal sustitutiva, es probable que el riesgo sea similar, pero no hay certeza al respecto.
Si el paciente experimenta:
- dolor en el pecho que irradia al brazo y el cuello, debe acudir lo antes posible a su médico y no debe usar la terapia hormonal sustitutiva hasta que su médico lo autorice. Estos pueden ser síntomas de enfermedad cardíaca.
Accidente cerebrovascular
Los estudios recientes sugieren que la terapia hormonal sustitutiva aumenta ligeramente el riesgo de accidente cerebrovascular. Otros factores que pueden aumentar el riesgo de accidente cerebrovascular incluyen:
- envejecimiento
- hipertensión
- tabaquismo
- abuso de alcohol
- ritmo cardíaco irregular
Si el paciente tiene alguno de los factores de riesgo de accidente cerebrovascular mencionados anteriormente, o si ha tenido un accidente cerebrovascular en el pasado, debe consultar a su médico para determinar si puede usar la terapia hormonal sustitutiva.
Comparación:
En mujeres entre las edades de 50 y 59 años que no usan terapia hormonal sustitutiva, se diagnostica un accidente cerebrovascular en aproximadamente 8 de cada 1,000mujeres en un período de 5 años. En mujeres entre las edades de 50 y 59 años que usan terapia hormonal sustitutiva, el número de casos de accidente cerebrovascular en un período de 5 años será de 11 de cada 1,000mujeres (es decir, 3 casos adicionales).
Cáncer de ovario
El cáncer de ovario es raro, mucho más raro que el cáncer de mama. El uso de terapia hormonal sustitutiva que incluye solo estrógenos o una combinación de estrógenos y progestágenos se asocia con un riesgo ligeramente mayor de cáncer de ovario.
El riesgo de cáncer de ovario depende de la edad. Por ejemplo, en mujeres entre las edades de 50 y 54 años que no usan terapia hormonal sustitutiva, se diagnostica cáncer de ovario en un período de 5 años en aproximadamente 2 de cada 2,000mujeres. En mujeres que han tomado terapia hormonal sustitutiva durante 5 años, se diagnostica en aproximadamente 3 de cada 2,000mujeres (es decir, 1 caso adicional).
Otras afecciones
Los estrógenos pueden causar retención de líquidos, por lo que es importante vigilar a los pacientes con trastornos de la función cardíaca o renal. Los pacientes con insuficiencia renal terminal deben ser monitoreados cuidadosamente, ya que se puede esperar un aumento en la concentración de los principios activos de Fem 7 en la sangre.
Los pacientes con hipertrigliceridemia previa deben ser monitoreados cuidadosamente durante el tratamiento con estrógenos o cualquier otra terapia hormonal sustitutiva, ya que se han notificado casos raros en los que el aumento de la concentración de triglicéridos en la sangre condujo a pancreatitis durante el tratamiento con estrógenos.
Los estrógenos afectan las concentraciones de otras hormonas y proteínas.
La terapia hormonal sustitutiva no mejora la función cognitiva (pérdida de memoria, trastornos de la percepción, la atención). Hay evidencia de un mayor riesgo de demencia en mujeres que comienzan la terapia hormonal sustitutiva a una edad superior a 65 años.
Fem 7 y otros medicamentos
El metabolismo de los estrógenos y progestágenos puede aumentar durante el uso simultáneo de sustancias que inducen la actividad de las enzimas que metabolizan los medicamentos (principalmente enzimas del citocromo P-
- 450), como medicamentos anticonvulsivos (por ejemplo, fenobarbital, fenitoína, carbamazepina) y medicamentos antimicrobianos (rifampicina, rifabutina, nevirapina, efavirenz). El ritonavir y el nelfinavir, aunque conocidos como inhibidores potentes de las enzimas, muestran propiedades inductoras de enzimas cuando se usan junto con hormonas esteroideas. Los productos herbales que contienen hierba de San Juan (Hypericum
perforatum)pueden inducir
el metabolismo de los estrógenos.
Al aplicar el medicamento a través de la piel, no se produce el llamado "efecto de primer paso" en el hígado, por lo que las sustancias inductoras de enzimas tienen un efecto menor en los estrógenos y progestágenos administrados de esta manera que en los administrados por vía oral.
Desde el punto de vista clínico, el metabolismo acelerado de los estrógenos y progestágenos puede conducir a una disminución de la eficacia de estas hormonas y trastornos en el perfil de sangrado vaginal.
Atención!Esto también se aplica a los medicamentos tomados recientemente.
La terapia hormonal sustitutiva puede afectar la eficacia de otros medicamentos:
- medicamentos para la epilepsia (lamotrigina), ya que puede aumentar la frecuencia de convulsiones;
- medicamentos utilizados para tratar la infección por el virus de la hepatitis C (como el esquema de tratamiento con ombitasvir / paritaprevir / ritonavir con dazabuvir o sin dazabuvir, y el esquema de tratamiento con glecaprevir / pibrentasvir) ya que puede causar un aumento en los parámetros de función hepática en las pruebas de laboratorio de sangre (aumento de la actividad de la enzima hepática ALAT) en mujeres que toman medicamentos anticonceptivos hormonales combinados que contienen etinilestradiol. Fem 7 contiene estradiol en lugar de etinilestradiol. No se sabe si el aumento de la actividad de la enzima hepática ALAT puede ocurrir durante el uso de Fem 7 junto con este tipo de esquema de tratamiento para la hepatitis C.
Debe informar a su médico sobre todos los medicamentos que está tomando actualmente o recientemente, así como sobre los medicamentos que planea tomar. El médico proporcionará las instrucciones adecuadas.
Pruebas de laboratorio
Si es necesario realizar una prueba de sangre, debe informar a su médico o al personal de laboratorio que está tomando Fem 7, ya que este medicamento puede afectar los resultados de algunas pruebas.
Embarazo y lactancia
Si el paciente está embarazada o en período de lactancia, sospecha que puede estar embarazada o planea tener un hijo, debe consultar a su médico o farmacéutico antes de usar este medicamento.
Fem 7 no está indicado para uso durante el embarazo. Si el paciente se embaraza durante el tratamiento con Fem 7, debe interrumpir el medicamento de inmediato.
Los resultados de la mayoría de los estudios epidemiológicos realizados hasta la fecha sobre la exposición accidental del feto a estrógenos no han demostrado efectos perjudiciales para el embrión y el feto.
Lactancia
Fem 7 no está indicado para uso durante la lactancia.
Conducción de vehículos y uso de máquinas
No se han notificado efectos de Fem 7 en la capacidad para conducir vehículos o operar máquinas.
3. Cómo usar Fem 7
Este medicamento debe usarse siempre según las indicaciones de su médico. En caso de duda, debe consultar a su médico o farmacéutico.
Dosificación en adultos
- Fem 7 se aplica una vez a la semana, es decir, el parche usado debe reemplazarse con uno nuevo cada 7 días (siempre el mismo día de la semana).
- El tratamiento debe comenzar con la aplicación de un parche.
- Si no se produce una mejora en los síntomas de la menopausia, la dosis puede aumentarse a dos parches por semana.
- No debe usarse más de dos parches por semana.
- Si ocurren síntomas de sobredosis, como sensibilidad en los senos, la dosis debe reducirse adecuadamente.
- Fem 7 debe usarse en ciclos (3 semanas de tratamiento, 1 semana sin aplicar el parche) o de manera continua.
- En el caso de mujeres con útero conservado que usan el parche Fem 7, también debe administrarse un progestágeno (hormona del cuerpo lúteo) durante al menos 12 días del ciclo. Después de terminar de tomar el progestágeno, puede ocurrir un sangrado regular de retirada.
En mujeres que han tenido una histerectomía y no están tomando terapia hormonal sustitutiva o están cambiando de otro producto a la terapia hormonal sustitutiva, el uso de Fem 7 puede comenzar en cualquier momento.
En mujeres con útero conservado que no están tomando terapia hormonal sustitutiva, el uso de Fem 7 puede comenzar en cualquier momento.
En mujeres con útero conservado que están tomando terapia hormonal sustitutiva secuencial, el uso de Fem 7 puede comenzar después de terminar el ciclo de tratamiento anterior.
No se debe usar Fem 7 en niños.
Método de aplicación
Las instrucciones para aplicar el parche se ilustran en las figuras a continuación.
El parche consiste en una delgada película transparente en forma de hexágono, unida a una película de protección más fuerte y de dos partes.
La parte hexagonal del parche es el parche activo real. La superficie adhesiva interna contiene el hormono estradiol, que se libera de manera continua a través de la piel.
Cada parche de Fem 7 está empacado en una bolsa de plástico sellada individual.
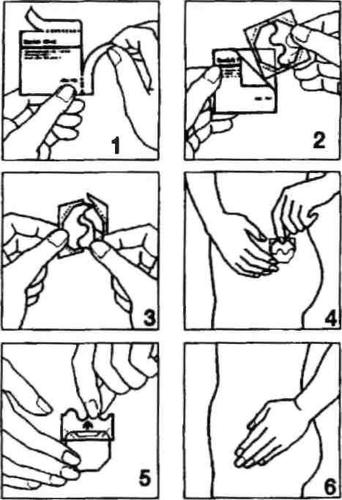
- Abrir una de las bolsas a lo largo de las incisiones laterales (no usar tijeras), y luego sacar el parche. (Fig. 1 y 2).
- El parche debe aplicarse a la piel directamente después de sacarlo del empaque.
- Quitar la mitad de la película de protección de dos partes. No tocar la superficie adhesiva del parche con los dedos. Aplicar la parte adhesiva del parche a la piel. (Fig. 3 y 4).
- Quitar la segunda mitad de la película de protección. Presionar el parche con la mano y mantenerlo durante 30 segundos. El parche se calentará a la temperatura corporal, lo que garantizará su adhesión óptima a la piel. (Fig. 5 y 6). Debe asegurarse de que todo el parche esté adherido a la piel, especialmente en los bordes.
- El lugar de aplicación del parche debe cambiarse cada vez, es decir, un nuevo parche puede aplicarse en el mismo lugar después de dos semanas.
- La piel en el lugar elegido debe estar sana, libre de grasa, seca y no dañada.
- Los mejores lugares para aplicar el parche son las caderas, las partes superiores de los glúteos y las partes inferiores del abdomen, ya que en estos lugares la piel es relativamente lisa. No se debe aplicar el parche de Fem 7 en los senos o en sus alrededores! No se debe aplicar el parche en la cintura!
.
- El parche se adhiere firmemente a la piel. Bañarse en la bañera, ducharse y realizar ejercicios físicos no deben afectar el funcionamiento del parche.
- Debe evitar frotar el parche con una esponja o toalla, ya que esto puede hacer que el parche se despegue.
- No debe usar ropa ajustada que pueda hacer que el parche se despegue.
- Si el parche se despega completamente antes de transcurridos 7 días, simplemente debe aplicar un nuevo parche.
- Cada parche debe usarse durante 7 días. Se recomienda cambiar el parche siempre el mismo día de la semana.
- El parche siguiente debe aplicarse según el plan de tratamiento original. Debe evitar exponer el parche a la luz solar directa. Si después de aplicar el parche a la piel queda algo de adhesivo, debe eliminarlo suavemente con una crema o un lácteo cosmético.
Cuánto tiempo se puede usar Fem 7
Cada parche debe usarse durante 7 días.
La terapia hormonal sustitutiva debe continuar mientras los beneficios de aliviar los síntomas de la menopausia superen los riesgos asociados con el uso de la terapia hormonal sustitutiva.
Uso de una dosis mayor de la recomendada de Fem 7
Debido a la vía de administración, una sobredosis significativa de estradiol en el caso de Fem 7 es poco probable, y los efectos de la sobredosis pueden eliminarse de inmediato retirando el parche.
Los síntomas de sobredosis son principalmente: sensibilidad en los senos, hinchazón, náuseas y sangrado vaginal.
En caso de sobredosis, la dosis del medicamento debe reducirse adecuadamente.
Olvido de la aplicación de Fem 7
También en caso de olvido del cambio del parche después de 7 días, debe reemplazarlo de inmediato, y la próxima vez que cambie el parche, debe hacerlo en la fecha programada, en el horario habitual.
No debe usar una dosis doble para compensar el parche olvidado.
Interrupción del uso de Fem 7
La duración del tratamiento completo la determina el médico. Debe establecerse regularmente (por ejemplo, cada 6 meses) si es necesario continuar el tratamiento. En caso de interrupción prematura del tratamiento o si ocurren efectos adversos, debe consultar a su médico.
Si tiene alguna duda adicional relacionada con el uso de este medicamento, debe consultar a su médico o farmacéutico.
4. Posibles efectos adversos
Como cualquier medicamento, este medicamento puede causar efectos adversos, aunque no todos los pacientes los experimentarán.
A continuación, se enumeran los posibles efectos adversos que pueden ocurrir durante el tratamiento con terapia hormonal sustitutiva en la menopausia.
Efectos adversos muy frecuentes (que pueden ocurrir en más de 1 de cada 10 pacientes):
- Reacción en la piel en el lugar de aplicación del parche, incluyendo picazón, enrojecimiento de la piel (eritema), erupción, urticaria, hinchazón de la piel y cambios en la pigmentación de la piel. Estos efectos generalmente desaparecen después de 2 a 3 días de retirar el parche.
Efectos adversos frecuentes (que pueden ocurrir en menos de 1 de cada 10 pacientes):
- aumento o disminución de peso
- dolores de cabeza,
- dolor abdominal, náuseas,
- erupción, picazón,
- sangrado o manchado vaginal
Efectos adversos poco frecuentes (que pueden ocurrir en menos de 1 de cada 100 pacientes):
- reacción de hipersensibilidad,
- estado de ánimo depresivo,
- trastornos de la visión,
- palpitaciones,
- eritema nodoso, urticaria,
- dolor en los senos, sensibilidad en los senos,
- mareos,
- náuseas,
- hinchazón,
Efectos adversos raros (que pueden ocurrir en menos de 1 de cada 1,000 pacientes):
- nerviosismo,
- disminución o aumento de la libido,
- migraña,
- intolerancia a las lentes de contacto,
- hinchazón y vómitos,
- hirsutismo, acné,
- calambres musculares,
- dolor menstrual, flujo, síndrome premenstrual, aumento de los senos,
- fatiga,
- miomas uterinos.
Si ocurre alguno de estos síntomas, debe informar a su médico, quien ajustará la dosis del medicamento.
Notificación de efectos adversos
Si ocurren efectos adversos, incluidos cualquier efecto adverso no mencionado en esta hoja de instrucciones, debe informar a su médico o farmacéutico. Los efectos adversos pueden notificarse directamente al Departamento de Vigilancia de Reacciones Adversas de Medicamentos del Ministerio de Sanidad y Consumo
Al. Jerozolimskie 181C
02-222 Varsovia
Tel.: + 48 22 49 21 301
Fax: + 48 22 49 21 309
Página web: https://smz.ezdrowie.gov.pl
Los efectos adversos también pueden notificarse al titular de la autorización de comercialización.
Al notificar los efectos adversos, se pueden recopilar más información sobre la seguridad del medicamento.
5. Cómo conservar Fem 7
- El medicamento debe conservarse en un lugar donde no esté a la vista y fuera del alcance de los niños
- Conservar a una temperatura por debajo de 30°C.
- No usar este medicamento después de la fecha de caducidad que figura en el paquete: Fecha de caducidad. La fecha de caducidad es el último día del mes indicado.
- Los parches usados deben doblarse plegando la superficie adhesiva hacia adentro y luego desecharse.
- No se deben tirar los medicamentos por el desagüe ni depositarlos en los contenedores de basura doméstica. Debe preguntar a su farmacéutico cómo eliminar los medicamentos que ya no se utilizan. Este procedimiento ayudará a proteger el medio ambiente.
6. Contenido del paquete y otra información
Qué contiene Fem 7
El principio activo de Fem 7 es el estradiol.
1 sistema transdérmico contiene:
principio activo
1,5 mg de estradiol (Estradiolum)hemihidratado
La superficie activa del sistema es de 15 cm2.
La velocidad de liberación de estradiol es de 50 µg/24 h durante 7 días.
Los demás componentes son:Capa adhesiva: copolímero de estireno e isopreno, ésteres de glicerina con ácidos resínicos hidrogenados.
Capa de protección externa: polietileno tereftalato (PET).
Capa de protección (para retirar): polietileno tereftalato (PET) recubierto con silicona.
Cómo se presenta Fem 7 y qué contiene el paquete
Fem 7 es un sistema transdérmico hexagonal, completamente transparente. Su capa interna (adhesiva) está cubierta con una película de protección transparente de dos partes.
4 sistemas transdérmicos y 12 sistemas transdérmicos
No todos los tamaños de paquete pueden estar en circulación.
Título de la autorización de comercialización:
Theramex Ireland Limited
3er piso, Kilmore House,
Park Lane, Spencer Dock,
Dublín 1
D01 YE64
Irlanda
Fabricante:
LTS Lohmann Therapie-Systeme AG
Lohmannstr.2
56626 Andernach
Alemania
Para obtener información más detallada, debe ponerse en contacto con el representante local del titular de la autorización de comercialización al número de teléfono: 22 307 71 66.
Fecha de la última actualización de la hoja de instrucciones:
- País de registro
- Principio activo
- Requiere recetaSí
- Fabricante
- ImportadorLTS Lohmann Terapie-Systeme GmbH
- Esta información ha sido traducida con IA y es solo orientativa. No constituye asesoramiento médico. Consulta siempre con un médico antes de tomar cualquier medicamento.
- Alternativas a Fem 7Forma farmacéutica: Gel, 0.5 mgPrincipio activo: EstradiolFabricante: Orion CorporationRequiere recetaForma farmacéutica: Gel, 1 mgPrincipio activo: EstradiolFabricante: Orion CorporationRequiere recetaForma farmacéutica: Gel, 1 mg/gPrincipio activo: EstradiolRequiere receta
Alternativas a Fem 7 en otros países
Las mejores alternativas con el mismo principio activo y efecto terapéutico.
Alternativa a Fem 7 en Hiszpania
Alternativa a Fem 7 en Ukraina
Médicos online para Fem 7
Consulta sobre dosis, efectos secundarios, interacciones, contraindicaciones y renovación de la receta de Fem 7 – sujeta a valoración médica y normativa local.










