
LENALIDOMIDE STADA 25 mg HARD CAPSULES

How to use LENALIDOMIDE STADA 25 mg HARD CAPSULES
Translated with AI
This page provides general information and does not replace a doctor’s consultation. Always consult a doctor before taking any medication. Seek urgent medical care if symptoms are severe.
Show originalContents of the leaflet
Introduction
Package Leaflet: Information for the Patient
Lenalidomide Stada 5 mg hard capsules EFG
Lenalidomide Stada 10 mg hard capsules EFG
Lenalidomide Stada 15 mg hard capsules EFG
Lenalidomide Stada 20 mg hard capsules EFG
Lenalidomide Stada 25 mg hard capsules EFG
Read all of this leaflet carefully before you start taking this medicine because it contains important information for you.
- Keep this leaflet, you may need to read it again.
- If you have any further questions, ask your doctor or pharmacist.
- This medicine has been prescribed for you only. Do not pass it on to others. It may harm them, even if their signs of illness are the same as yours.
- If you get any side effects, talk to your doctor or pharmacist. This includes any possible side effects not listed in this leaflet. See section 4.
Contents of the pack
- What is Lenalidomide Stada and what is it used for
- What you need to know before you take Lenalidomide Stada
- How to take Lenalidomide Stada
- Possible side effects
- Storage of Lenalidomide Stada
- Contents of the pack and other information
1. What is Lenalidomide Stada and what is it used for
What is Lenalidomide Stada
Lenalidomide Stada contains the active substance “lenalidomide”. This medicine belongs to a group of medicines that affect how the immune system works.
What is Lenalidomide Stada used for
Lenalidomide Stada is used in adults to:
- Multple myeloma
- Myelodysplastic syndromes (MDS)
- Mantle cell lymphoma (MCL)
- Follicular lymphoma
Multple myeloma
Multple myeloma is a type of cancer that affects a specific type of white blood cell called plasma cells. These cells build up in the bone marrow and multiply out of control. This can damage the bones and kidneys.
Multple myeloma usually cannot be cured. However, the signs and symptoms can be greatly reduced or may disappear for a period of time. This is called “remission”.
Newly diagnosed multple myeloma: in patients who have undergone a bone marrow transplant
Lenalidomide is used as maintenance treatment after recovering from a bone marrow transplant.
Newly diagnosed multple myeloma: in patients who cannot be treated with a bone marrow transplant
Lenalidomide is taken with other medicines, including:
- a chemotherapy medicine called “bortezomib”;
- an anti-inflammatory called “dexamethasone”;
- a chemotherapy medicine called “melphalan”;
- an immunosuppressant called “prednisone”.
You will take these medicines at the start of treatment and then continue to take lenalidomide alone.
If you are 75 years or older or have moderate to severe kidney problems, your doctor will monitor you closely before starting treatment.
Multple myeloma: in patients previously treated
Lenalidomide is taken with an anti-inflammatory called “dexamethasone”.
Lenalidomide may slow down the worsening of the signs and symptoms of multple myeloma. It has also been shown to delay the return of multple myeloma after treatment.
Myelodysplastic syndromes (MDS)
MDS are a group of many different blood and bone marrow disorders. The blood cells become abnormal and do not work properly. Patients may experience a variety of signs and symptoms including low red blood cell count (anemia), the need for blood transfusions, and the risk of infection.
Lenalidomide is used to treat adult patients with MDS when all of the following apply:
- need regular blood transfusions to treat low red blood cell count (“transfusion-dependent anemia”);
- have a bone marrow abnormality called “isolated deletion 5q cytogenetic abnormality”. This means that your body does not produce enough healthy blood cells;
- other treatments you have used before are not suitable or have not worked well enough.
Lenalidomide may increase the number of healthy red blood cells your body produces by reducing the number of abnormal cells:
- this may reduce the number of blood transfusions needed. You may not need transfusions at all.
Mantle cell lymphoma (MCL)
MCL is a cancer of part of the immune system (lymphatic tissue). It affects a type of white blood cell called “B lymphocytes” or B cells. MCL is a disease in which B cells grow out of control and build up in lymphatic tissue, bone marrow, or blood.
Lenalidomide is used alone to treat adult patients who have previously been treated with other medicines.
Follicular lymphoma (FL)
FL is a slow-growing cancer that affects B lymphocytes. These are a type of white blood cell that help the body fight infection. When a person has FL, they may have too many of these B lymphocytes in the blood, bone marrow, lymph nodes, and spleen.
Lenalidomide is used with another medicine called “rituximab” to treat adult patients who have previously been treated for follicular lymphoma.
How Lenalidomide Stada works
Lenalidomide works by affecting the immune system and directly attacking the cancer. It works in several ways:
- stops the growth of cancer cells;
- stops the growth of blood vessels in the cancer;
- stimulates part of the immune system to attack cancer cells.
.
2. What you need to know before you take Lenalidomide Stada
You must read the package leaflet of all medicines you are going to take in combination with lenalidomide before starting treatment with Lenalidomide Stada
Do not take Lenalidomide Stada:
- if you are pregnant, think you may be pregnant or plan to become pregnant, as lenalidomide is expected to be harmful to the fetus(see section 2, “Pregnancy, breastfeeding and contraception: information for women and men”);
- if you can become pregnant, unless you use effective contraception (see section 2, “Pregnancy, breastfeeding and contraception: information for women and men”). If you can become pregnant, your doctor will record with each prescription that all necessary measures have been taken and will provide you with this confirmation;
- if you are allergic to lenalidomide or any of the other ingredients of this medicine (listed in section 6). If you think you may be allergic, talk to your doctor.
If any of these conditions apply to you, do not take lenalidomide. If in doubt, talk to your doctor.
Warnings and precautions
Talk to your doctor, pharmacist or nurse before starting treatment with Lenalidomide Stada if:
- you have ever had blood clots; during treatment, you have a higher risk of getting blood clots in your veins and arteries;
- you have any signs of infection, such as cough or fever;
- you have or have had a viral infection, especially hepatitis B, varicella zoster, HIV. If in doubt, talk to your doctor. Treatment with lenalidomide may cause the virus to become active again in patients who carry the virus. This can lead to the infection coming back. Your doctor should check if you have ever had a hepatitis B infection;
- you have kidney problems; your doctor may adjust your dose of lenalidomide;
- you have had a heart attack, have ever had a blood clot, or if you smoke, have high blood pressure or high cholesterol levels;
- you have had an allergic reaction while using thalidomide (another medicine used to treat multple myeloma), such as skin rash, itching, swelling, dizziness or breathing problems;
- you have experienced in the past a combination of any of the following symptoms: widespread rash, skin redness, high body temperature, flu-like symptoms, elevated liver enzymes, blood abnormalities (eosinophilia), swollen lymph nodes (these are signs of a severe skin reaction called drug reaction with eosinophilia and systemic symptoms, also known as DRESS or drug hypersensitivity syndrome) (see also section 4 “Possible side effects”).
If any of the above conditions apply to you, tell your doctor, pharmacist or nurse before starting treatment.
At any time, during or after treatment, tell your doctor or nurse immediately if you:
- have blurred vision, loss of vision or double vision, difficulty speaking, weakness in an arm or leg, a change in the way you walk or balance problems, numbness, decreased sensation or loss of sensation, memory loss or confusion. These can be symptoms of a serious and potentially life-threatening brain disease called progressive multifocal leukoencephalopathy (PML). If you have any of these symptoms before starting treatment with lenalidomide, tell your doctor if you notice any change in these symptoms.
- have shortness of breath, tiredness, dizziness, chest pain, faster heart rate or swelling in your legs or ankles. These can be symptoms of a serious condition called pulmonary hypertension (see section 4).
Tests and examinations
Before starting treatment with lenalidomide and during treatment, you will have regular blood tests. This is because lenalidomide can cause a decrease in the blood cells that help fight infections (white blood cells) and those that help the blood to clot (platelets).
Your doctor will ask you to have a blood test:
- before treatment;
- every week, during the first 8 weeks of treatment;
- then at least every month.
You may be evaluated for signs of heart and lung problems before and during treatment with lenalidomide.
For patients with MDS taking Lenalidomide Stada
If you have MDS, you may be more likely to develop a more advanced disease called acute myeloid leukemia (AML). Additionally, it is not known how lenalidomide affects the chances of developing AML. Your doctor may therefore have you undergo tests to detect signs that may predict a better chance of developing AML during treatment with lenalidomide.
For patients with MCL taking Lenalidomide Stada
Your doctor will ask you to have a blood test:
? before treatment;
? every week during the first 8 weeks (2 cycles) of treatment;
- then every 2 weeks in cycles 3 and 4 (see section 3 “Treatment cycle” for more information);
? then at the start of each cycle;
? at least once a month.
For patients with FL taking Lenalidomide Stada
Your doctor will ask you to have a blood test:
- before treatment;
- every week during the first 3 weeks (1 cycle) of treatment;
- then every 2 weeks in cycles 2 to 4 (see section 3 “Treatment cycle” for more information).
- then at the start of each cycle and
- at least every month.
Your doctor may check if you have a high total tumor burden in your body, including the bone marrow. This could lead to a condition in which the tumors break down and produce unusual levels of chemicals in the blood that can cause kidney failure (this condition is called “tumor lysis syndrome”).
Your doctor may examine you to check for changes in your skin, such as red spots or skin rash.
Your doctor may adjust your dose of lenalidomide or interrupt your treatment, depending on the results of your blood tests and your overall condition. If you are a newly diagnosed patient, your doctor may also evaluate your treatment based on your age and any other conditions you already have.
Blood donation
You must not donate blood during treatment or for at least 7 days after the end of treatment.
Children and adolescents
Lenalidomide is not recommended for use in children and adolescents under 18 years.
Elderly and patients with kidney problems
If you are 75 years or older or have moderate to severe kidney problems, your doctor will monitor you closely before starting treatment.
Other medicines and Lenalidomide Stada
Tell your doctor or nurse if you are taking, have recently taken or might take any other medicines. This is because lenalidomide can affect how other medicines work. Also, some medicines can affect how lenalidomide works.
In particular, tell your doctor or nurse if you are taking any of the following medicines:
- some medicines used to prevent pregnancy, such as oral contraceptives, as they may stop working;
- some medicines used for heart problems - such as digoxin;
- some medicines used to thin the blood - such as warfarin.
Pregnancy, breastfeeding and contraception: information for women and men
Pregnancy
Women taking Lenalidomide Stada
- Do not take lenalidomide if you are pregnant, as it is expected to be harmful to the fetus.
- Do not become pregnant while taking lenalidomide. You must use effective contraception if there is a possibility that you may become pregnant (see “Contraception”).
- If you become pregnant during treatment with lenalidomide, stop treatment and tell your doctor immediately.
Men taking Lenalidomide Stada
- If your partner becomes pregnant while you are taking lenalidomide, tell your doctor immediately. It is recommended that your partner seeks medical advice.
- You must also use effective contraception (see “Contraception”).
Breastfeeding
Do not breastfeed while taking lenalidomide, as it is not known if lenalidomide passes into breast milk.
Contraception
For women taking Lenalidomide Stada
Before starting treatment, ask your doctor if you are able to become pregnant, even if you think this is unlikely.
If you can become pregnant:
- you will have pregnancy tests under medical supervision (before each treatment, at least every 4 weeks during treatment and for at least 4 weeks after the end of treatment) unless you have had your fallopian tubes blocked (tubal ligation);
And
- you must use effective contraception from at least 4 weeks before starting treatment, during treatment and for at least 4 weeks after the end of treatment. Your doctor will advise you on the most suitable methods of contraception.
For men taking Lenalidomide Stada
Lenalidomide passes into human semen. If your partner is pregnant or may become pregnant and is not using any effective contraception, you must use condoms during treatment and for at least 7 days after the end of treatment, even if you have had a vasectomy. Do not donate semen or sperm during treatment or for at least 7 days after the end of treatment.
Driving and using machines
Do not drive or use machines if you feel dizzy, tired, drowsy, have vertigo or blurred vision after taking lenalidomide.
Lenalidomide Stada contains lactose and sodium
Lenalidomide Stada contains lactose. If your doctor has told you that you have an intolerance to some sugars, talk to your doctor before taking this medicine.
This medicine contains less than 1 mmol of sodium (23 mg) per capsule; this is essentially “sodium-free”.
3. How to take Lenalidomida Stada
Lenalidomida should be administered by a healthcare professional with experience in the treatment of multiple myeloma, MDS, MCL, or FL.
- When lenalidomida is used to treat multiple myeloma in patients who cannot undergo a bone marrow transplant or have undergone other treatments before, it is taken with other medications (see section 1 "What Lenalidomida Stada is used for").
- When lenalidomida is used to treat multiple myeloma in patients who have undergone a bone marrow transplant or to treat patients with MDS or MCL, it is taken alone.
- When lenalidomida is used to treat follicular lymphoma, it is taken with another medication called "rituximab".
Follow your doctor's instructions for taking lenalidomida exactly. If you are unsure, consult your doctor or pharmacist.
If you are taking lenalidomida with other medications, you should consult the package insert of those other medications for additional information on their use and effects.
Treatment cycle
Lenalidomida is taken on certain days during a period of 3 weeks (21 days).
- A "treatment cycle" consists of 21 days.
- Depending on the day of the cycle, you will take one or more medications. However, on some days you will not take any medication.
- After completing each 21-day cycle, you should start a new "cycle" for the next 21 days.
Or
Lenalidomida is taken on certain days during a period of 4 weeks (28 days).
- A "treatment cycle" consists of 28 days.
- Depending on the day of the cycle, you will take one or more medications. However, on some days you will not take any medication.
- After completing each 28-day cycle, you should start a new "cycle" for the next 28 days.
How much Lenalidomida Stada to take
Before starting treatment, your doctor will tell you:
- what amount of lenalidomida you should take;
- what amount of other medications you should take with lenalidomida, if applicable;
- which days of the treatment cycle you should take each medication.
How and when to take Lenalidomida Stada
- Swallow the capsules whole, preferably with water.
- Do not break, open, or chew the capsules. If the powder from a broken lenalidomida capsule comes into contact with the skin, wash the skin immediately and carefully with water and soap.
- Healthcare professionals, caregivers, and family members should wear disposable gloves when handling the blister or capsule. Afterwards, they should carefully remove the gloves to avoid skin exposure, place them in a sealable polyethylene plastic bag, and dispose of them according to local requirements. Then, they should wash their hands well with water and soap. Pregnant women or those who suspect they may be pregnant should not handle the blister or capsule.
- The capsules can be taken with or without food.
- You should take lenalidomida approximately at the same time on scheduled days.
Taking this medication
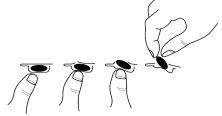
To remove the capsule from the blister:
- Press only one end of the capsule so that it comes out through the foil.
- Do not press on the center of the capsule as it may break.
Duration of treatment with Lenalidomida Stada
Lenalidomida is taken in treatment cycles, each cycle lasting 21 or 28 days (see "Treatment cycle" above). You should continue treatment cycles until your doctor tells you to stop treatment.
If you take more Lenalidomida Stada than you should
If you take more lenalidomida than prescribed, inform your doctor immediately.
In case of overdose or accidental ingestion, consult your doctor or pharmacist immediately or call the Toxicology Information Service, phone: 91 562 04 20, indicating the medication and the amount ingested.
If you forget to take Lenalidomida Stada
If you forget to take lenalidomida at your usual time and:
- less than 12 hours have passed: take the capsule immediately;
- more than 12 hours have passed: do not take the capsule. Take the next capsule the next day at the usual time.
If you have any other questions about the use of this medication, ask your doctor or pharmacist.
4. Possible side effects
Like all medications, lenalidomida can cause side effects, although not everyone will experience them.
If you experience any of the following serious side effects, stop treatment with lenalidomida and see a doctor immediately, as you may need urgent medical treatment:
- Hives, rash, swelling of the eyes, mouth, or face, difficulty breathing or itching, which can be symptoms of severe allergic reactions called angioedema and anaphylactic reaction.
- A severe allergic reaction that can start as a rash in one area but spreads, causing significant skin loss throughout the body (Stevens-Johnson syndrome and/or toxic epidermal necrolysis).
- Widespread rash, high body temperature, elevated liver enzymes, blood abnormalities (eosinophilia), swollen lymph nodes, and effects on other organs of the body (drug reaction with eosinophilia and systemic symptoms, also known as DRESS or drug hypersensitivity syndrome. See also section 2.
Consult your doctor immediately if you notice any of the following serious side effects:
- Fever, chills, sore throat, cough, mouth sores, or any other symptom of infection, including in the bloodstream (sepsis).
- Bleeding (bleeding) or bruising (bruising) not due to an injury.
- Chest pain (thoracic) or leg pain.
- Difficulty breathing.
- Bone pain, muscle pain, confusion, or fatigue that may be due to high levels of calcium in the blood.
Lenalidomida may reduce the number of white blood cells that fight infections and also the cells in the blood that help blood to clot (platelets), which can cause bleeding disorders such as nosebleeds and bruising. Lenalidomida can also cause blood clots in the veins (thrombosis).
Other side effects
It is important to note that a small number of patients may develop other types of cancer, and this risk may increase with treatment with lenalidomida. Therefore, your doctor should carefully evaluate the benefits and risks when prescribing lenalidomida.
Very common side effects(may affect more than 1 in 10 people):
- A decrease in the number of red blood cells, which can cause anemia, leading to fatigue and weakness.
- Skin rash, itching.
- Muscle cramps, muscle weakness, muscle pain, muscle discomfort, bone pain, joint pain, back pain, pain in the limbs.
- Generalized swelling, including swelling of the arms and legs.
- Weakness, fatigue.
- Fever and flu-like symptoms, including fever, muscle pain, headache, ear pain, cough, and chills.
- Numbness, tingling, or a prickling sensation in the skin, pain in the hands or feet, dizziness, tremors.
- Decreased appetite, changes in taste.
- Increased pain, tumor size, or redness around the tumor.
- Weight loss.
- Constipation, diarrhea, nausea, vomiting, stomach pain, heartburn.
- Low levels of potassium, calcium, or sodium in the blood.
- Underactive thyroid function.
- Pain in the legs (which could be a symptom of thrombosis), chest pain, or difficulty breathing (which could be a symptom of blood clots in the lungs, called pulmonary embolism).
- Infections of all kinds, including sinusitis, pneumonia, and upper respiratory tract infections.
- Difficulty breathing.
- Blurred vision.
- Eye opacity (cataracts).
- Kidney problems, including kidney failure or inability to maintain normal kidney function.
- Abnormal liver function test results.
- High liver function test results.
- Changes in a blood protein that can cause swelling of the arteries (vasculitis).
- Increased blood sugar levels (diabetes).
- Decreased blood sugar levels.
- Headache.
- Nosebleeds.
- Dry skin.
- Depression, mood changes, difficulty sleeping.
- Cough.
- Low blood pressure.
- A vague feeling of discomfort in the body, feeling unwell.
- Painful inflammation of the mouth, dry mouth.
- Dehydration.
Common side effects(may affect up to 1 in 10 people):
- Destruction of red blood cells (hemolytic anemia).
- Certain types of skin tumors.
- Bleeding from the gums, stomach, or intestines.
- Increased blood pressure, slow, fast, or irregular heartbeat.
- Increased levels of a substance released after normal or abnormal destruction of red blood cells.
- Increased levels of a protein that indicates inflammation in the body.
- Darkening of skin color; change in skin color due to internal bleeding, usually caused by bruising; skin inflammation caused by blood accumulation; bruising.
- Increased uric acid levels in the blood.
- Skin rashes, redness of the skin, cracked skin, peeling or flaking of the skin, hives.
- Increased sweating, night sweats.
- Difficulty swallowing, sore throat, difficulty maintaining voice quality or changes in voice.
- Rhinorrhea.
- Strong increase or decrease in urine output compared to usual or inability to control urination.
- Blood in the urine.
- Difficulty breathing, especially when lying down (which could be a symptom of heart failure).
- Difficulty having an erection.
- Stroke, fainting, vertigo (inner ear disorder that causes a sensation of spinning), temporary loss of consciousness.
- Chest pain that radiates to the arms, neck, jaw, back, or stomach, sensation of sweating and shortness of breath, nausea or vomiting, which can be symptoms of a heart attack (myocardial infarction).
- Muscle weakness, lack of energy.
- Cervical pain, chest pain.
- Chills.
- Joint swelling.
- Slowed or blocked bile flow from the liver.
- Low levels of phosphate or magnesium in the blood.
- Difficulty speaking.
- Liver damage.
- Balance disturbance, difficulty moving.
- Hearing loss, ringing in the ears (tinnitus).
- Nerve pain, abnormal and unpleasant sensation, especially when touched.
- Excess iron in the body.
- Thirst.
- Confusion.
- Toothache.
- Falling that can cause injuries.
Uncommon side effects(may affect up to 1 in 100 people):
- Bleeding inside the skull.
- Circulatory problems.
- Loss of vision.
- Loss of sexual desire (libido).
- Excretion of large amounts of urine with bone pain and weakness, which can be symptoms of a kidney disorder (Fanconi syndrome).
- Yellowing of the skin, mucous membranes, or eyes (jaundice), pale stools, dark urine, itching, skin rash, pain or swelling of the stomach; these can be symptoms of liver damage (liver failure).
- Stomach pain, abdominal swelling, or diarrhea, which can be symptoms of inflammation of the large intestine (colitis or typhlitis).
- Kidney cell damage (tubular necrosis).
- Changes in skin color, sensitivity to sunlight.
- Tumor lysis syndrome - metabolic complications can occur during cancer treatment and sometimes even without treatment. These complications occur as a result of the breakdown products of dying cancer cells and can include: changes in blood biochemistry, high levels of potassium, phosphorus, uric acid, and low levels of calcium, which can cause changes in kidney function and heart rhythm, seizures, and sometimes death.
- Increased blood pressure in the blood vessels that supply the lungs (pulmonary hypertension).
Side effects of unknown frequency(cannot be estimated from available data):
- Sudden, mild, or severe pain in the upper abdomen and/or back that lasts for several days, possibly accompanied by nausea, vomiting, fever, and rapid pulse. These symptoms can be due to pancreatitis.
- Wheezing or whistling when breathing, difficulty breathing, or dry cough, which can be symptoms caused by inflammation of lung tissue.
- Rare cases of muscle breakdown (pain, weakness, or swelling of the muscles) have been observed, which can lead to kidney problems (rhabdomyolysis), some of which occur when lenalidomida is administered with a statin (a type of medication to lower cholesterol).
- A disease that affects the skin, caused by inflammation of small blood vessels, accompanied by joint pain and fever (leukocytoclastic vasculitis).
- Rupture of the stomach or intestinal wall. This can lead to a severe infection.
- Report to your doctor if you have severe stomach pain, fever, nausea, vomiting, blood in the stool, or changes in bowel habits.
- Viral infections, including herpes zoster (also known as shingles, a viral disease that causes a painful rash with blisters) and the recurrence of hepatitis B infection (which can cause yellowing of the skin and eyes, dark urine, stomach pain on the right side, fever, and nausea or feeling sick).
- Rejection of solid organ transplants (such as kidney, heart).
Reporting side effects
If you experience any side effects, consult your doctor, pharmacist, or nurse, even if they are possible side effects not listed in this package insert. You can also report them directly through the Spanish Medication Surveillance System for Human Use: https://www.notificaram.es. By reporting side effects, you can contribute to providing more information on the safety of this medication.
5. Storage of Lenalidomida Stada
Keep this medication out of sight and reach of children.
Do not use this medication after the expiration date shown on the blister and carton after "EXP". The expiration date is the last day of the month indicated.
This medication does not require special storage conditions.
Do not use this medication if you notice visible signs of deterioration or signs of tampering.
Medications should not be thrown down the drain or into the trash. Return any unused medication to your pharmacist. This will help protect the environment.
6. Packaging Content and Additional Information
Composition of Lenalidomida Stada
Lenalidomida Stada 5 mg hard capsules EFG:
- The active ingredient is lenalidomide. Each capsule contains 5 mg of lenalidomide.
- The other components are:
- Capsule content: lactose (see section 2), microcrystalline cellulose, sodium croscarmellose, and magnesium stearate.
- Capsule shell: Brilliant Blue FCF (E133), iron oxide red (E172), iron oxide yellow (E172), titanium dioxide (E171), and gelatin.
- Printing ink: shellac, propylene glycol (E1520), iron oxide black (E172), and potassium hydroxide.
Lenalidomida Stada 10 mg hard capsules EFG:
- The active ingredient is lenalidomide. Each capsule contains 10 mg of lenalidomide.
- The other components are:
- Capsule content: lactose (see section 2), microcrystalline cellulose, sodium croscarmellose, and magnesium stearate.
- Capsule shell: iron oxide black (E172), iron oxide yellow (E172), titanium dioxide (E171), and gelatin.
- Printing ink: shellac, propylene glycol (E1520), iron oxide black (E172), and potassium hydroxide.
Lenalidomida Stada 15 mg hard capsules EFG:
- The active ingredient is lenalidomide. Each capsule contains 15 mg of lenalidomide.
- The other components are:
- Capsule content: lactose (see section 2), microcrystalline cellulose, sodium croscarmellose, and magnesium stearate.
- Capsule shell: iron oxide black (E172), iron oxide red (E172), iron oxide yellow (E172), titanium dioxide (E171), and gelatin.
- Printing ink: shellac, propylene glycol (E1520), iron oxide black (E172), and potassium hydroxide.
Lenalidomida Stada 20 mg hard capsules EFG:
- The active ingredient is lenalidomide. Each capsule contains 20 mg of lenalidomide.
- The other components are:
- Capsule content: lactose (see section 2), microcrystalline cellulose, sodium croscarmellose, and magnesium stearate.
- Capsule shell: iron oxide red (E172), iron oxide yellow (E172), iron oxide black (E172), titanium dioxide (E171), and gelatin.
- Printing ink: shellac, propylene glycol (E1520), iron oxide black (E172), and potassium hydroxide.
Lenalidomida Stada 25 mg hard capsules EFG:
- The active ingredient is lenalidomide. Each capsule contains 25 mg of lenalidomide.
- The other components are:
- Capsule content: lactose (see section 2), microcrystalline cellulose, sodium croscarmellose, and magnesium stearate.
- Capsule shell: titanium dioxide (E171) and gelatin.
- Printing ink: shellac, propylene glycol (E1520), iron oxide black (E172), and potassium hydroxide.
Appearance of the Product and Packaging Content
The hard capsules of Lenalidomida Stada 5 mg have an opaque green cap and an opaque light brown body, size 2, 18-19 mm, with the inscription “LP” in black ink on the cap and “638” on the body.
The hard capsules of Lenalidomida Stada 10 mg have an opaque yellow cap and an opaque gray body, size 0, 21-22 mm, with the inscription “LP” in black ink on the cap and “639” on the body.
The hard capsules of Lenalidomida Stada 15 mg have an opaque brown cap and an opaque gray body, size 2, 18-19 mm, with the inscription “LP” in black ink on the cap and “640” on the body.
The hard capsules of Lenalidomida Stada 20 mg have a dark red opaque cap and a light gray opaque body, size 1, 19-20 mm, with the inscription “LP” in black ink on the cap and “641” on the body.
The hard capsules of Lenalidomida Stada 25 mg have an opaque white cap and an opaque white body, size 0, 21-22 mm, with the inscription “LP” in black ink on the cap and “642” on the body.
They are presented in cardboard boxes containing PVC/PCTFE/aluminum blister packs with 7 capsules in each blister.
Package sizes of 7 or 21 capsules. Some package sizes may only be marketed.
Or
They are presented in cardboard boxes containing perforated and unit-dose PVC/PCTFE/aluminum blister packs with 7x1 capsules in each blister.
Package sizes of 7x1 or 21x1 capsules. Some package sizes may only be marketed.
Marketing Authorization Holder and Manufacturer
Marketing Authorization Holder
Laboratory STADA, S.L.
C/Frederic Mompou, 5
08960 Sant Just Desvern (Barcelona)
Spain
Manufacturer
Pharmadox Healthcare Ltd.
KW20A Kordin Industrial Park,
Paola PLA 3000
Malta
or
Adalvo Ltd
Malta Life Sciences Park,
Building 1, Level 4,
Sir Temi Zammit Buildings
San Gwann Industrial Estate,
San Gwann SGN 3000,
Malta
or
STADA Arzneimittel AG
Stadastrasse 2 – 18
61118 Bad Vilbel
Germany
or
STADA Arzneimittel GmbH
Muthgasse 36/2
1190 Wien
Austria
Date of the Last Revision of this Prospectus:June 2024
Detailed and updated information on this medicinal product is available on the website of the Spanish Agency for Medicines and Health Products (AEMPS): http://www.aemps.gob.es/
- Country of registration
- Active substance
- Prescription requiredYes
- Manufacturer
- This information is for reference only and does not constitute medical advice. Always consult a doctor before taking any medication. Oladoctor is not responsible for medical decisions based on this content.
- Alternatives to LENALIDOMIDE STADA 25 mg HARD CAPSULESDosage form: CAPSULE, 10 mgActive substance: lenalidomideManufacturer: Accord Healthcare S.L.U.Prescription requiredDosage form: CAPSULE, 15 mgActive substance: lenalidomideManufacturer: Accord Healthcare S.L.U.Prescription requiredDosage form: CAPSULE, 2.5 mgActive substance: lenalidomideManufacturer: Accord Healthcare S.L.U.Prescription required
Online doctors for LENALIDOMIDE STADA 25 mg HARD CAPSULES
Discuss questions about LENALIDOMIDE STADA 25 mg HARD CAPSULES, including use, safety considerations and prescription review, subject to medical assessment and local regulations.
Frequently Asked Questions






