
RYZODEG 100 Units/mL Injectable Solution in Pre-filled Pen


How to use RYZODEG 100 Units/mL Injectable Solution in Pre-filled Pen
Translated with AI
This page provides general information and does not replace a doctor’s consultation. Always consult a doctor before taking any medication. Seek urgent medical care if symptoms are severe.
Show translationContents of the leaflet
Introducción
Prospecto: información para el paciente
Ryzodeg 100unidades/ml FlexTouch solución inyectable en pluma precargada
70% insulina degludec / 30% insulina asparta
Lea todo el prospecto detenidamente antes de empezar a usar este medicamento, porque contiene información importante para usted.
- Conserve este prospecto, ya que puede tener que volver a leerlo.
- Si tiene alguna duda, consulte a su médico, farmacéutico o enfermero.
- Este medicamento se le ha recetado solamente a usted, y no debe dárselo a otras personas aunque tengan los mismos síntomas que usted, ya que puede perjudicarles.
- Si experimenta efectos adversos, consulte a su médico, farmacéutico o enfermero, incluso si se trata de efectos adversos que no aparecen en este prospecto. Ver sección 4.
Contenido del prospecto:
- Qué es Ryzodeg y para qué se utiliza
- Qué necesita saber antes de empezar a usar Ryzodeg
- Cómo usar Ryzodeg
- Posibles efectos adversos
- Conservación de Ryzodeg
- Contenido del envase e información adicional
1. Qué es Ryzodeg y para qué se utiliza
Ryzodeg se utiliza para tratar la diabetes mellitus en adultos, adolescentes y niños a partir de 2 años. Ayuda al cuerpo a reducir el nivel de azúcar en sangre.
Este medicamento contiene dos tipos de insulina:
- Una insulina basal llamada insulina degludec, que tiene un efecto hipoglucemiante prolongado,
- Una insulina de acción rápida llamada insulina asparta, que reduce el nivel de azúcar en sangre justo después de inyectarse.
2. Qué necesita saber antes de empezar a usar Ryzodeg
No use Ryzodeg
- si es alérgico a la insulina degludec, la insulina asparta o a alguno de los demás componentes de este medicamento (incluidos en la sección 6).
Advertencias y precauciones
Consulte a su médico, farmacéutico o enfermero antes de empezar a usar Ryzodeg. Es importante que conozca la siguiente información:
- Nivel de azúcar en sangre bajo (hipoglucemia) – Si su nivel de azúcar en sangre es demasiado bajo, siga las instrucciones correspondientes de la sección 4.
- Nivel de azúcar en sangre alto (hiperglucemia) – Si su nivel de azúcar en sangre es demasiado alto, siga las instrucciones correspondientes de la sección 4.
- Cambio desde otras insulinas – Puede que necesite un ajuste en su dosis de insulina si se cambia desde otro tipo, marca o fabricante de insulina. Hable con su médico.
- Uso de Pioglitazona junto con insulina – Ver sección “Pioglitazona” más adelante.
- Alteraciones de la visión – Una mejora brusca del control glucémico puede provocar un empeoramiento temporal de la alteración de la visión debida a la diabetes. Si experimenta algún problema con su visión, hable con su médico.
- Asegúrese que utiliza el tipo de insulina correcto – Compruebe siempre la etiqueta de su insulina antes de cada inyección para evitar confusiones entre Ryzodeg y otras insulinas.
En caso de visión reducida, ver sección 3.
Cambios en la piel en el punto de inyección
Se debe rotar el punto de inyección para ayudar a evitar cambios en el tejido adiposo, como engrosamiento de la piel, adelgazamiento de la piel o bultos bajo la piel. La insulina puede no funcionar muy bien si se inyecta en una zona abultada, adelgazada o engrosada (ver sección 3 “Cómo usar Ryzodeg”). Informe a su médico si detecta cualquier cambio en la zona de inyección. Informe a su médico si actualmente está inyectándose en estas zonas afectadas, antes de comenzar a inyectarse en una zona distinta. Su médico puede indicarle que compruebe sus niveles de azúcar en sangre más de cerca, y que ajuste la insulina o la dosis de sus otras medicaciones antidiabéticas.
Niños y adolescentes
Ryzodeg se puede utilizar en adolescentes y niños a partir de 2 años con diabetes mellitus. Ryzodeg se debe utilizar con especial precaución en niños de 2 a 5 años de edad. El riesgo de niveles de azúcar muy bajos en sangre puede ser mayor en este grupo de edad. No hay experiencia en el uso de este medicamento en niños menores de 2 años.
Otros medicamentos y Ryzodeg
Informe a su médico, farmacéutico o enfermero si está utilizando, ha utilizado recientemente o pudiera tener que utilizar cualquier otro medicamento. Algunos medicamentos afectan al nivel de azúcar en sangre, con la consiguiente necesidad de cambiar su dosis de insulina.
A continuación se indican los principales medicamentos que pueden afectar a su tratamiento con insulina.
Su nivel de azúcar en sangre puede disminuir (hipoglucemia) si toma:
- otros medicamentos para la diabetes (orales e inyectables)
- sulfonamidas, para tratar infecciones
- esteroides anabólicos, como la testosterona
- beta-bloqueantes, para tratar la tensión arterial alta. Estos pueden dificultar el reconocimiento de los signos de aviso de un nivel de azúcar en sangre demasiado bajo (ver en la sección 4 “Síntomas de aviso de un nivel de azúcar en sangre demasiado bajo”)
- ácido acetilsalicílico (y otros salicilatos), para aliviar el dolor y bajar la fiebre leve
- inhibidores de la monoamino oxidasa (MAO), para tratar la depresión
- inhibidores de la enzima conversora de la angiotensina (ECA), para tratar ciertos problemas cardiacos o la tensión arterial alta.
Su nivel de azúcar en sangre puede aumentar (hiperglucemia) si toma:
- danazol, para tratar la endometriosis
- anticonceptivos orales (píldora anticonceptiva)
- hormonas tiroideas, para tratar problemas de la glándula tiroidea
- hormona de crecimiento, para tratar un déficit de dicha hormona
- glucocorticoides, como la “cortisona”, para tratar la inflamación
- simpaticomiméticos, como epinefrina (adrenalina), salbutamol o terbutalina, para tratar el asma
- tiazidas, para tratar la tensión arterial alta o si su cuerpo retiene demasiado líquido.
Octreotida y lanreotida: utilizados para el tratamiento de un trastorno poco frecuente caracterizado por una producción excesiva de hormona de crecimiento (acromegalia). Estos medicamentos pueden aumentar o disminuir sus niveles de azúcar en sangre.
Pioglitazona: antidiabético oral utilizado para el tratamiento de la diabetes mellitus tipo 2. Algunos pacientes con diabetes mellitus tipo 2 de larga duración y enfermedad cardiaca o ictus previo que fueron tratados con pioglitazona e insulina, desarrollaron insuficiencia cardiaca. Informe a su médico inmediatamente si tiene signos de insuficiencia cardiaca tales como una inusual falta de aire, aumento rápido de peso o inflamación localizada (edema).
Si se encuentra en alguna de las situaciones anteriores (o no está seguro), consulte a su médico, farmacéutico o enfermero.
Uso de Ryzodeg con alcohol
Si bebe alcohol, puede cambiar su necesidad de insulina ya que su nivel de azúcar en sangre puede verse aumentado o disminuido. Por lo tanto, debe controlar su nivel de azúcar en sangre con más frecuencia de la habitual.
Embarazo y lactancia
No se sabe si Ryzodeg afecta al feto durante el embarazo o la lactancia. Si está embarazada o en periodo de lactancia, cree que podría estar embarazada o tiene intención de quedarse embarazada, consulte a su médico o farmacéutico antes de utilizar este medicamento. Puede que sea necesario modificar la dosis de insulina mientras esté embarazada y tras el parto. Durante el embarazo es necesario un control cuidadoso de su diabetes. Evitar un nivel de azúcar en sangre demasiado bajo (hipoglucemia) es especialmente importante para la salud de su bebé.
Conducción y uso de máquinas
Un nivel de azúcar en sangre demasiado bajo o demasiado alto puede afectar a su capacidad para conducir o utilizar herramientas o máquinas. Si su nivel de azúcar en sangre es demasiado bajo o demasiado alto, su capacidad de concentración y reacción puede verse afectada. Esto podría poner en peligro su vida o la de otras personas. Pregunte a su médico si puede conducir si:
- sufre episodios de hipoglucemia frecuentes;
- si le resulta difícil reconocer los signos de hipoglucemia.
Información importante sobre alguno de los componentes de Ryzodeg
Este medicamento contiene menos de 1 mmol de sodio (23 mg) por dosis, por lo que se considera esencialmente “exento de sodio”.
3. Cómo usar Ryzodeg
Siga exactamente las instrucciones de administración de este medicamento indicadas por su médico. En caso de duda, consulte de nuevo a su médico, farmacéutico o enfermero.
Si es invidente o tiene visión reducida y no puede leer el contador de dosis de la pluma, no utilice esta pluma sin ayuda. Pida ayuda a una persona sin problemas de visión y formada en el uso de la pluma precargada FlexTouch.
La pluma precargada puede proporcionar una dosis de 1-80 unidades en una inyección, en incrementos de 1 unidad.
Su médico decidirá junto con usted:
- qué cantidad de Ryzodeg necesitará cada día y en qué comida(s)
- cuándo comprobar su nivel de azúcar en sangre y si necesita una dosis más alta o más baja.
Flexibilidad en el horario de administración
- Siga siempre las recomendaciones de uso de su médico.
- Ryzodeg puede utilizarse una o dos veces al día.
- Uso con la(s) comida(s) principal(es); puede cambiar la hora de la administración cada día siempre que se administre Ryzodeg con la(s) comida(s) principal(es).
- Si desea modificar su dieta habitual, consulte antes a su médico, farmacéutico o enfermero, ya que un cambio en la dieta puede alterar su necesidad de insulina.
En función de su nivel de azúcar en sangre, su médico puede cambiar su dosis.
Cuando utilice otros medicamentos, pregunte a su médico si es necesario ajustar su tratamiento.
Uso en edad avanzada (≥65años)
Ryzodeg puede utilizarse en edad avanzada, pero es posible que tenga que comprobar su nivel de azúcar en sangre con más frecuencia. Hable con su médico acerca de los posibles cambios en su dosis.
Si tiene problemas renales o hepáticos
Si tiene problemas renales o hepáticos, puede que necesite controlar su nivel de azúcar en sangre con más frecuencia. Hable con su médico acerca de los posibles cambios en su dosis.
Inyección del medicamento
Antes de utilizar Ryzodeg por primera vez, su médico o enfermero le mostrará cómo utilizar la pluma precargada.
- Compruebe el nombre y la concentración en la etiqueta de la pluma para asegurarse de que se trata de Ryzodeg 100 unidades/ml.
No use Ryzodeg
- en bombas de perfusión de insulina.
- si la pluma se ha dañado o no se ha conservado correctamente (ver sección 5 “Conservación de Ryzodeg”).
- si la insulina no tiene un aspecto transparente e incoloro.
Cómo inyectarse
- Ryzodeg se inyecta bajo la piel (inyección subcutánea). No lo inyecte en una vena o músculo.
- Las mejores zonas para la inyección son la zona del abdomen, la parte superior del brazo o la parte frontal del muslo.
- Cambie cada día el lugar dentro de la zona donde se inyecta para reducir el riesgo de desarrollar abultamientos y depresiones en la piel (ver sección 4).
- Utilice siempre una aguja nueva en cada inyección. Reutilizar las agujas puede incrementar el riesgo de bloqueo de las mismas, dando lugar a una dosificación inexacta. Deseche la aguja de manera segura después de cada uso.
- No utilice una jeringa para extraer la solución de la pluma para evitar errores de dosificación y posibles sobredosis.
En la otra cara de este prospecto se ofrecen instrucciones de uso detalladas.
Si usa más Ryzodeg del que debe
Si usa demasiada insulina, su nivel de azúcar en sangre puede bajar demasiado (hipoglucemia), ver los consejos en la sección 4 “Nivel de azúcar en sangre demasiado bajo”.
Si olvidó usar Ryzodeg
Si olvidó administrarse una dosis, inyecte la dosis olvidada con la siguiente comida fuerte de ese día y, a continuación, reanude su horario de dosificación habitual. No se inyecte una dosis doble para compensar una dosis olvidada.
Si interrumpe el tratamiento con Ryzodeg
No interrumpa el tratamiento con su insulina sin consultar a su médico. La interrupción de la administración de insulina podría producir un nivel de azúcar en sangre muy alto y cetoacidosis diabética (un problema que consiste en una cantidad excesiva de ácido en la sangre), ver los consejos de la sección 4 “Nivel de azúcar en sangre demasiado alto”.
4. Posibles efectos adversos
Al igual que todos los medicamentos, este medicamento puede producir efectos adversos, aunque no todas las personas los sufran.
Cuando se está en tratamiento con una insulina, puede aparecer una hipoglucemia (nivel de azúcar en sangre demasiado bajo) muy frecuentemente (puede afectar a más de 1 de cada 10 personas). Puede ser muy grave. Si su nivel de azúcar en sangre disminuye mucho puede perder el conocimiento. Una hipoglucemia grave puede producir daños en el cerebro y poner en riesgo su vida. Si tiene síntomas de bajo nivel de azúcar en sangre, tome medidas para aumentar su nivel de azúcar en sangre inmediatamente. Ver los consejos de “Nivel de azúcar en sangre demasiado bajo”.
Si sufre una reacción alérgica grave (aparecen raramente) a la insulina o a cualquiera de los componentes de Ryzodeg, suspenda el tratamiento con este medicamento y consulte al médico de inmediato. Los signos de una reacción alérgica grave son:
- las reacciones locales se extienden a otras partes del cuerpo;
- se siente enfermo de repente con sudoración;
- comienza a marearse (vómitos);
- experimenta dificultad para respirar;
- tiene palpitaciones o se siente mareado.
Otros efectos adversos incluyen:
Frecuentes(pueden afectar hasta 1 de cada 10personas)
Reacciones locales: pueden aparecer reacciones localizadas en el lugar de la inyección. Los síntomas pueden incluir: dolor, enrojecimiento, ronchas, inflamación y picor. Estas reacciones suelen desaparecer después de unos días. Si los síntomas no desaparecen transcurridas unas semanas, consulte a su médico. Si las reacciones se agravan, suspenda el tratamiento con Ryzodeg y consulte al médico de inmediato. Para más información, ver “reacción alérgica grave” más arriba.
Poco frecuentes(pueden afectar hasta 1 de cada 100personas)
Inflamación de las articulaciones: al empezar a utilizar el medicamento, el cuerpo puede retener más líquido del que debería. Esto causa inflamación de los tobillos y otras articulaciones. Este efecto suele desaparecer rápidamente.
Raros(pueden afectar hasta 1 de cada 1.000personas)
Este medicamento puede causar reacciones alérgicas como ronchas, hinchazón de la lengua y los labios, diarrea, náuseas, cansancio y prurito.
Frecuencia no conocida(no puede estimarse a partir de los datos disponibles)
Cambios en la piel en el punto de inyección :Si se inyecta insulina en el mismo lugar, el tejido graso se puede encoger (lipoatrofia) o hacerse más grueso (lipohipertrofia). Los bultos bajo la piel también pueden producirse por la acumulación de una proteína denominada amiloide (amiloidosis cutánea). La insulina puede no funcionar muy bien si se inyecta en una zona abultada, adelgazada o engrosada. Cambie el punto de inyección con cada inyección para ayudar a evitar estos cambios en la piel.
Efectos generales del tratamiento de la diabetes
- Nivel de azúcar en sangre demasiado bajo (hipoglucemia)
Pueden aparecer niveles demasiado bajos de azúcar en sangre si:
bebe alcohol, se inyecta demasiada insulina, hace más ejercicio de lo habitual, come muy poco o se salta una comida.
Los síntomas de aviso de un nivel de azúcar en sangre demasiado bajo pueden aparecer repentinamente y son:
Dolor de cabeza, dificultad para hablar, palpitaciones, sudor frío, piel fría y pálida, mareo, sensación de hambre excesiva, temblor, nerviosismo o preocupación, cansancio, debilidad y somnolencia no habituales, confusión, dificultad de concentración, cambios temporales en la visión.
Qué hacer si su nivel de azúcar en sangre es demasiado bajo
- Tome comprimidos de glucosa u otro producto azucarado, como caramelos, galletas o zumo de frutas (lleve siempre consigo comprimidos de glucosa o productos azucarados, por si acaso los necesita).
- Mida su nivel de azúcar en sangre si le es posible y luego descanse. Puede que necesite medir su nivel de azúcar en sangre más de una vez, ya que, como ocurre con todas las insulinas basales, la recuperación del período de hipoglucemia puede retrasarse.
- Espere hasta que los signos de hipoglucemia hayan desaparecido o su nivel de azúcar en sangre se haya estabilizado. Continúe entonces con su tratamiento con insulina como de costumbre.
Qué deben hacer otras personas si pierde el conocimiento
Informe a las personas con las que pasa tiempo de que tiene diabetes. Dígales cuáles podrían ser las consecuencias debido a una bajada del nivel de azúcar en sangre, incluido el riesgo de perder el conocimiento.
Infórmeles de que, si se queda inconsciente, deben hacer lo siguiente:
- recostarle de lado
- buscar asistencia médica inmediatamente
- no darle nada de comer ni de beber, ya que podría asfixiarse.
Puede recuperar la consciencia más rápidamente si recibe glucagón. Esta debe ponérsela solamente una persona que sepa cómo hacerlo.
- Si le administran glucagón debe tomar glucosa o un producto azucarado tan pronto como recupere la consciencia.
- Si no responde al tratamiento con glucagón, deberá ser tratado en un hospital.
- Si una hipoglucemia grave no se trata, con el tiempo puede causar lesión cerebral. Esta puede ser transitoria o permanente. Puede llegar a provocar la muerte.
Hable con su médico si:
- ha tenido niveles de azúcar en sangre tan bajos que ha perdido el conocimiento
- ha necesitado glucagón
- ha sufrido varias bajadas del nivel de azúcar en sangre recientemente.
Quizás tenga que ajustar la cantidad o la pauta de administración de insulina, la alimentación o el ejercicio.
- Nivel de azúcar en sangre demasiado alto (hiperglucemia).
Pueden aparecer niveles demasiado altos de azúcar en sangre si:
come más o hace menos ejercicio de lo normal, bebe alcohol, sufre una infección o fiebre, no se ha inyectado suficiente insulina, repetidamente se inyecta menos insulina de la que necesita, olvida inyectarse la insulina o interrumpe el tratamiento con insulina sin hablar con su médico.
Los síntomas de aviso de un nivel de azúcar en sangre demasiado alto suelen aparecer gradualmente y son:
Piel seca y enrojecida, somnolencia o cansancio, sensación de sequedad en la boca, aliento con olor afrutado (acetona), aumento en la necesidad de orinar, sed, pérdida de apetito, náuseas o sensación de malestar (vómitos).
Estos pueden ser síntomas de un trastorno muy grave llamado cetoacidosis. Se trata de una acumulación de ácido en la sangre debido a que el cuerpo metaboliza la grasa en lugar del azúcar. Si no se trata, podría producir un coma diabético y la muerte.
Qué hacer si su nivel de azúcar en sangre es demasiado alto
- Controle su nivel de azúcar en sangre.
- Controle el nivel de acetona en la orina.
- Busque asistencia médica inmediatamente.
Comunicación de efectos adversos
Si experimenta cualquier tipo de efecto adverso, consulte a su médico, farmacéutico o enfermero, incluso si se trata de posibles efectos adversos que no aparecen en este prospecto.También puede comunicarlos directamente a través del sistema nacional de notificación incluido en el Apéndice V. Mediante la comunicación de efectos adversos usted puede contribuir a proporcionar más información sobre la seguridad de este medicamento.
5. Conservación de Ryzodeg
Mantener este medicamento fuera de la vista y del alcance de los niños.
No utilice este medicamento después de la fecha de caducidad que aparece en la etiqueta y en la caja de la pluma después de CAD. La fecha de caducidad es el último día del mes que se indica.
Antes del primer uso
Conservar en nevera (entre 2 °C y 8 °C). No congelar. No guardar cerca del elemento refrigerador. Conservar la pluma con el capuchón puesto para protegerla de la luz.
Una vez abierto o si se lleva como repuesto
Puede llevar su pluma precargada de Ryzodeg (FlexTouch) encima y conservarla a temperatura ambiente (no superior a 30 °C) o en nevera (entre 2 °C y 8 °C) durante 4 semanas.
Conservar siempre la pluma con el capuchón puesto cuando no se utilice para protegerla de la luz.
Los medicamentos no se deben tirar por los desagües ni a la basura. Pregunte a su farmacéutico cómo deshacerse de los envases y de los medicamentos que ya no necesita. De esta forma, ayudará a proteger el medio ambiente.
6. Contenido del envase e información adicional
Composición de Ryzodeg
- Los principios activos son insulina degludec e insulina asparta. Cada ml de solución contiene 100 unidades de insulina degludec/insulina asparta en una proporción de 70/30 (equivalentes a 2,56 mg de insulina degludec y 1,05 mg de insulina asparta). Cada pluma precargada contiene 300 unidades de insulina degludec/insulina asparta en 3 ml de solución.
- Los demás componentes son glicerol, metacresol, fenol, cloruro de sodio, acetato de zinc, ácido clorhídrico e hidróxido de sodio (para ajuste del pH) y agua para preparaciones inyectables (ver sección 2).
Aspecto del producto y contenido del envase
Ryzodeg se presenta como una solución transparente e incolora inyectable en pluma precargada (300 unidades por 3 ml).
Tamaños de envase de 1 (con o sin agujas), 5 (sin agujas) y envase múltiple de 10 (2 x 5) (sin agujas) plumas precargadas de 3 ml.
Puede que solamente estén comercializados algunos tamaños de envases.
Titular de la autorización de comercialización
Novo Nordisk A/S
Novo Allé
DK-2880 Bagsværd, Dinamarca
Responsable de la fabricación
Novo Nordisk A/S
Novo Allé
DK-2880 Bagsværd
Dinamarca
Novo Nordisk Production SAS
45, Avenue d’Orléans
28000 Chartres
Francia
Fecha de la última revisión de este prospecto:
La información detallada de este medicamento está disponible en la página web de la Agencia Europea de Medicamentos: http://www.ema.europa.eu
Instrucciones de uso de Ryzodeg 100unidades/ml FlexTouch solución inyectable en pluma precargada
Lea atentamente estas instrucciones antes de utilizar su pluma precargada FlexTouch.
Si no sigue las instrucciones cuidadosamente, puede administrarse muy poca o demasiada insulina, lo cual podría producir un nivel de azúcar en sangre demasiado alto o demasiado bajo.
No utilice la pluma sin haber recibido la formación adecuadade su médico o enfermero.
Empiece comprobando la pluma para asegurarse de que contiene Ryzodeg 100unidades/mly después observe las ilustraciones para familiarizarse con las distintas partes de la pluma y la aguja.
Si es usted invidente o tiene visión reducida y no puede leer el contador de dosis de la pluma, no utilice esta pluma sin ayuda.Busque la ayuda de una persona que vea bien y esté formada en el uso de la pluma precargada FlexTouch.
Su pluma es una pluma precargada dosificadora de insulina que contiene 300 unidades de insulina. Puede seleccionar un máximo de 80unidades por administración, en incrementos de 1unidad.La pluma está diseñada para utilizarse con agujas desechables NovoTwist o NovoFine de hasta 8 mm de longitud de un solo uso.
- Información importante
Preste especial atención a estas notas porque son importantes para el uso correcto de la pluma.

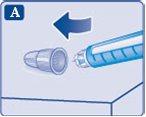
1Preparación dela pluma
- Compruebe el nombre y la concentración en la etiqueta de su pluma para asegurarse de que contiene Ryzodeg 100 unidades/ml. Esto es especialmente importante si utiliza más de un tipo de insulina. Si utiliza un tipo de insulina equivocado, su nivel de azúcar en sangre puede llegar a ser demasiado alto o demasiado bajo.
- Retire el capuchón de la pluma.
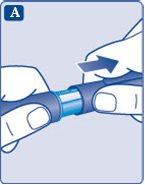
- Compruebe que la insulina de la pluma tiene un aspecto transparente e incoloro.
Mire a través de la ventana de insulina. Si la insulina tiene un aspecto turbio, no utilice la pluma.
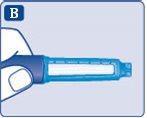
- Coja una aguja nueva y retire la lengüeta de papel.
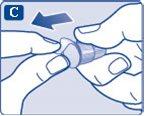
- Coloque la aguja recta en la pluma. Enrósquela hasta que quede apretada.
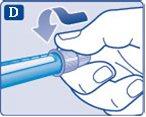
- Retire el capuchón exterior de la aguja y guárdelo para más tarde. Lo necesitará después de la inyección para retirar la aguja de la pluma de forma correcta.
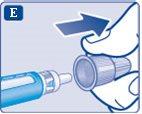
- Retire el capuchón interior de la aguja y tírelo. Si intenta volver a colocarlo, puede pincharse accidentalmente con la aguja.
Puede aparecer una gota de insulina en la punta de la aguja. Esto es normal, pero a pesar de ello debe comprobar el flujo de insulina.
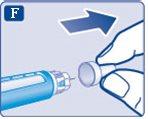
Utilice siempre una aguja nueva para cada inyección.
Así se reduce el riesgo de contaminación, infección, pérdida de insulina, que las agujas se atasquen y las dosificaciones inexactas.
Nunca utilice agujas dobladas o dañadas.
2 Comprobación del flujo de insulina
- Compruebe siempre el flujo de insulina antes de empezar. Esto ayudará a asegurar que recibe la dosis de insulina completa.
- Gire el selector de dosis hasta seleccionar 2 unidades. Asegúrese de que aparezca 2 en el contador de dosis.
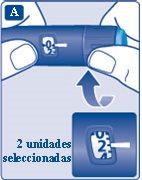
- Sujete la pluma con la aguja hacia arriba.
Golpee suavemente la parte superior de la plumaunas cuantas veces para que suban las posibles burbujas de aire.
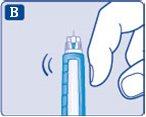
- Presione y mantenga presionado el pulsador hasta que el contador de dosis vuelva a 0.
El 0 debe quedar alineado con el marcador de dosis.
Debería aparecer una gota de insulina en la punta de la aguja.
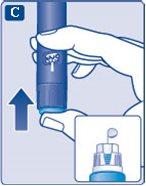
Puede que una pequeña burbuja de aire se quede en la punta de la aguja, pero no se inyectará.
Si no aparece una gota,repita los pasos del 2Aal 2Chasta 6 veces. Si sigue sin aparecer una gota, cambie la aguja y repita los pasos del 2Aal 2Cuna vez más.
Si, a pesar de todo, no aparece una gota de insulina,deseche la pluma y utilice una nueva.
Asegúrese siempre de que aparezca una gotaen la punta de la aguja antes de inyectarse. Así se asegura de que la insulina fluye.
Si no aparece una gota, nose inyectará insulina, aunque el contador de dosis se mueva. Esto puede indicar que la aguja está bloqueada o dañada.
Compruebe siempre el flujo antes de inyectarse.Si no comprueba el flujo, podría recibir una cantidad de insulina insuficiente o incluso inexistente. Esto podría producir un nivel de azúcar en sangre demasiado alto.
3 Selección de la dosis
- Compruebe que el contador de dosis muestra 0 antes de empezar.
El 0 debe quedar alineado con el marcador de dosis.
- Gire el selector de dosis para seleccionar la dosis que necesite, siguiendo las instrucciones de su médico o enfermero.
Si ha seleccionado una dosis incorrecta, puede girar el selector de dosis hacia delante o hacia atrás hasta seleccionar la dosis correcta.
La pluma puede seleccionar hasta un máximo de 80 unidades.
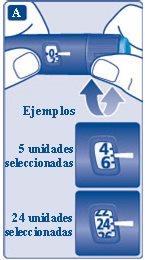
El selector de dosis cambia el número de unidades. Solamente el contador de dosis y el marcador de dosis muestran cuántas unidades ha seleccionado en cada administración.
Puede seleccionar 80 unidades en cada administración como máximo. Cuando la pluma contiene menos de 80 unidades, el contador de dosis se detiene cuando llega al número de unidades que quedan.
El selector de dosis hace clic de forma diferente cuando se gira hacia delante, hacia atrás o se pasa del número de unidades que quedan. No cuente los clics de la pluma.
Antes de inyectarse la insulina, utilice siempre el contador de dosis y el marcador de dosis para ver cuántas unidades ha seleccionado.
No cuente los clics de la pluma. Si selecciona una dosis incorrecta y se la inyecta, su nivel de azúcar en sangre puede llegar a ser demasiado alto o demasiado bajo. No utilice la escala de insulina, ya que solo muestra la cantidad aproximada de insulina que queda en la pluma.
4 Inyección de la dosis
- Inserte la aguja bajo la piel tal como le ha enseñado su médico o enfermero.
- Compruebe que puede ver el contador de dosis.
No toque el contador de dosis con los dedos. Esto podría interrumpir la inyección.
- Presione y mantenga presionado el botón de dosis hasta que el contador de dosis vuelva a 0.
El 0 debe quedar alineado con el marcador de dosis.
En ese momento puede que oiga o sienta un clic.
- Mantenga la aguja bajo la piel durante al menos 6 segundos para asegurarse de que se ha administrado la dosis completa.

- Manteniendo la aguja y la pluma rectas, retírelas de la piel.
Si aparece sangre en el lugar de inyección, presione ligeramente con un algodón. No frote la zona.
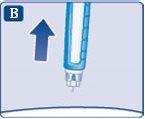
Puede aparecer una gota de insulina en la punta de la aguja después de la inyección. Esto es normal y no afecta a la dosis.
Observe siempre el contador de dosis para saber cuántas unidades inyecta.
El contador de dosis muestra el número exacto de unidades. No cuente los clics de la pluma.
Mantenga presionado el botón de dosis hasta que el contador de dosis vuelva a 0 después de la inyección. Si el contador de dosis se detiene antes de llegar a 0, no se ha administrado la dosis completa, lo que podría resultar en un nivel de azúcar en sangre demasiado alto.
5 Después de la inyección
- Introduzca la punta de la aguja en su capuchón exterior, colocado sobre una superficie plana, sin tocar la aguja ni el capuchón exterior de la aguja.
- Cuando la aguja esté cubierta, presione completamente y con cuidado el capuchón exterior.
- Desenrosque la aguja y deséchela con cuidado.
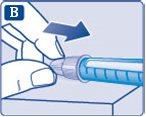
- Ponga el capuchón en la pluma después de cada uso para proteger la insulina de la luz.
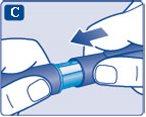
Deseche siempre la aguja después de cada inyecciónen un contenedor de objetos punzantes apropiado. Así se reduce el riesgo de contaminación, infección, pérdida de insulina, que las agujas se atasquen y las dosificaciones inexactas. Si la aguja está atascada, nose inyectará insulina.
Cuando la pluma esté vacía, tírela sinla aguja puesta, siguiendo las instrucciones de su médico, enfermero, farmacéutico o de las autoridades locales. No tire la aguja usada a la basura doméstica.
Nunca intente volver a colocar el capuchón interior de la aguja.Podría pincharse con ella.
Retire siempre la aguja después de cada inyeccióny guarde su pluma sin la aguja puesta.
Así se reduce el riesgo de contaminación, infección, pérdida de insulina, que las agujas se atasquen y las dosificaciones inexactas.
6¿Cuánta insulina queda?
- La escala de insulina muestra la cantidad aproximada de insulina que queda en la pluma.

- Para saber cuánta insulina queda exactamente, utilice el contador de dosis:
Gire el selector de dosis hasta que el contador de dosisse detenga.
Si muestra 80, significa que quedan al menos 80unidades en la pluma.
Si muestra menos de 80,el número indica la cantidad de unidades que quedan en la pluma.

- Gire el selector de dosis hacia atrás hasta que el contador de dosis muestre 0.
- Si necesita más insulina de las unidades que quedan en la pluma, puede dividir la dosis entre dos plumas.
- Tenga mucho cuidado de hacer el cálculo correctamente si divide su dosis.
En caso de duda, inyéctese la dosis completa con una pluma nueva. Si divide incorrectamente la dosis, se inyectará muy poca o demasiada insulina, lo cual puede producir un nivel de azúcar en sangre demasiado alto o demasiado bajo.
Más información importante
- Lleve siempre la pluma consigo.
- Lleve siempre una pluma de repuesto y agujas nuevas consigo, en caso de pérdida o rotura.
- Mantenga siempre la pluma y las agujas fuera de la vista y del alcance de otras personas, especialmente de los niños.
- Nunca comparta la pluma o las agujas con otras personas. Esto podría producir infecciones.
- Nunca comparta la pluma con otras personas. Su medicamento podría ser perjudicial para la salud de estas.
- Las personas que atienden a los pacientes deben tener mucho cuidado cuando manejen agujas usadas para reducir el riesgo de pinchazos e infecciones.
Cuidados de la pluma
Trate su pluma con cuidado. El manejo brusco o el mal uso pueden causar una dosificación inexacta, lo que puede producir un nivel de azúcar en sangre demasiado alto o demasiado bajo.
- No deje la pluma en el coche ni en otro lugar donde pueda calentarse o enfriarse en exceso.
- No exponga la pluma al polvo, la suciedad o líquidos.
- No lave, ponga a remojo ni lubrique la pluma. Si es necesario, límpiela con un paño humedecido con un detergente suave.
- Procure que la pluma no se caiga ni golpee contra superficies duras.
Si se le cae la pluma o sospecha que pueda tener un problema, coloque una aguja nueva y compruebe el flujo de insulina antes de inyectarse.
- No intente rellenar la pluma. Una vez vacía, debe desecharse.
- No intente reparar la pluma ni desmontarla.
- Country of registration
- Dosage formINJECTABLE, 100 U/ml
- ATC codeA10AD06
- Active substance
- Prescription requiredYes
- Manufacturer
- This information is for reference only and does not constitute medical advice. Always consult a doctor before taking any medication. Oladoctor is not responsible for medical decisions based on this content.
- Alternatives to RYZODEG 100 Units/mL Injectable Solution in Pre-filled PenDosage form: INJECTABLE, 100 U/mlActive substance: insulin lisproManufacturer: Eli Lilly Nederland B.V.Prescription requiredDosage form: INJECTABLE, 100 U/mlActive substance: insulin lisproManufacturer: Eli Lilly Nederland B.V.Prescription requiredDosage form: INJECTABLE, 100 IU/mLActive substance: insulin (human)Manufacturer: Lilly S.A.Prescription required
Online doctors for RYZODEG 100 Units/mL Injectable Solution in Pre-filled Pen
Discuss questions about RYZODEG 100 Units/mL Injectable Solution in Pre-filled Pen, including use, safety considerations and prescription review, subject to medical assessment and local regulations.
Frequently Asked Questions















