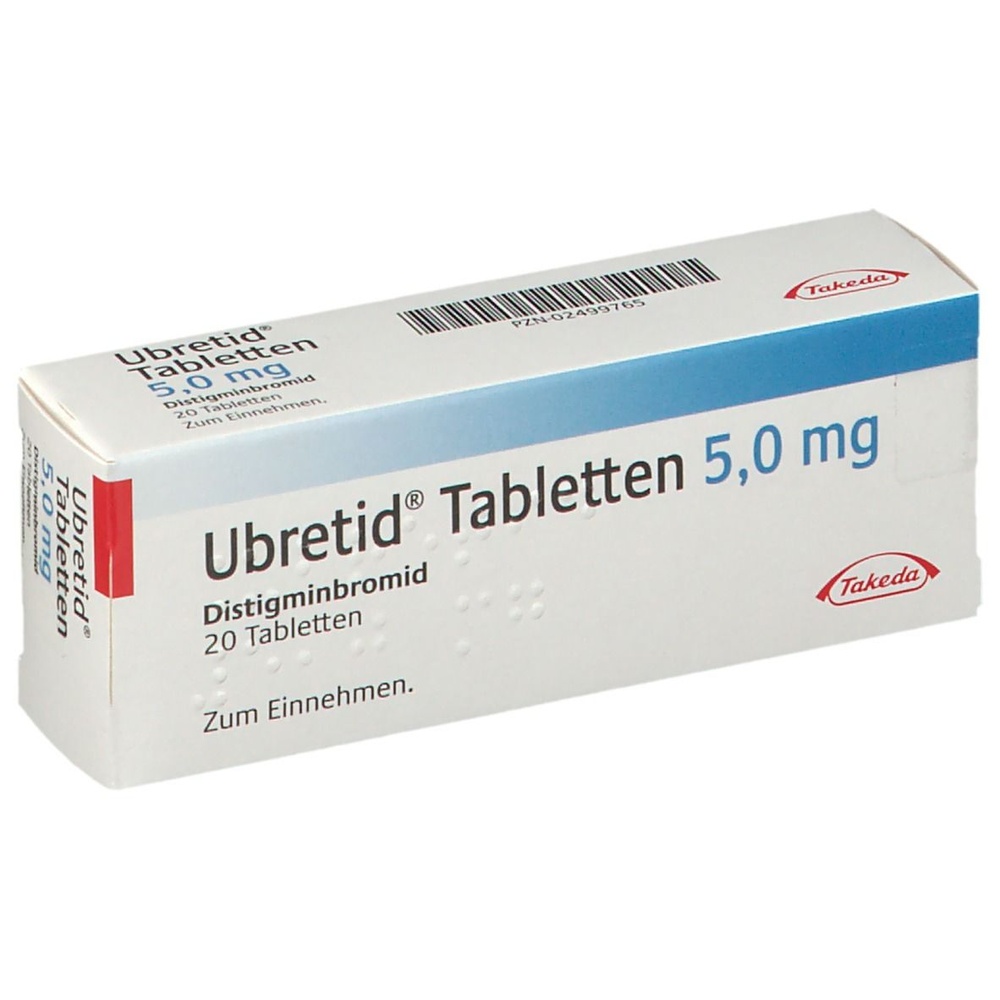
Ubretid

Zapytaj lekarza o receptę na Ubretid

Jak stosować Ubretid
Ulotka dołączona do opakowania: informacja dla pacjenta
Uwaga! Należy zachować ulotkę. Informacja na opakowaniu bezpośrednim w obcym języku.
Ubretid, 5 mg, tabletki
Distigmini bromidum
Należy uważnie zapoznać się z treścią ulotki przed zastosowaniem leku, ponieważ zawiera ona informacje ważne dla pacjenta.
- Należy zachować tę ulotkę, aby w razie potrzeby móc ją ponownie przeczytać.
- W razie jakichkolwiek wątpliwości należy zwrócić się do lekarza, farmaceuty lub pielęgniarki.
- Lek ten przepisano ściśle określonej osobie. Nie należy go przekazywać innym. Lek może zaszkodzić innej osobie, nawet jeśli objawy jej choroby są takie same.
- Jeśli u pacjenta wystąpią jakiekolwiek objawy niepożądane, w tym wszelkie objawy niepożądane niewymienione w tej ulotce, należy powiedzieć o tym lekarzowi, farmaceucie lub pielęgniarce. Patrz punkt 4.
Spis treści ulotki
- 1. Co to jest lek Ubretid i w jakim celu się go stosuje
- 2. Informacje ważne przed zastosowaniem leku Ubretid
- 3. Jak stosować lek Ubretid
- 4. Możliwe działania niepożądane
- 5. Jak przechowywać lek Ubretid
- 6. Zawartość opakowania i inne informacje
1. Co to jest lek Ubretid i w jakim celu się go stosuje
Lek Ubretid jest inhibitorem acetylocholinesterazy (enzymu znajdującego się w zakończeniach
nerwowych) i stosuje się go w leczeniu:
- zaburzeń opróżniania pęcherza moczowego ze zwiotczeniem mięśnia pęcherza w przebiegu chorób układu nerwowego (neurogenne zaburzenia opróżniania pęcherza moczowego z hipotonią mięśnia wypieracza moczu, w ramach leczenia kompleksowego);
- zaparcia z powodu zwiotczenia mięśniówki jelit (zaparcia atoniczne);
- wspomagającym chorobliwego osłabienia siły mięśniowej lub zwiększonej nużliwości mięśni (miastenia) ( Myasthenia gravis).
2. Informacje ważne przed zastosowaniem leku Ubretid
Kiedy nie stosować leku Ubretid:
- jeśli pacjent ma uczulenie na bromek distygminy lub którykolwiek z pozostałych składników tego leku (wymienionych w punkcie 6);
- jeśli u pacjenta wystąpił ciężki wstrząs pooperacyjny;
- jeśli u pacjenta występuje ciężka niewydolność krążenia;
- jeśli u pacjenta występuje duszność spowodowana skurczem dróg oddechowych (astma oskrzelowa);
- w przypadku ciężkich stanów skurczowych lub mechanicznej niedrożności jelit;
- w przypadku mechanicznej niedrożności dróg moczowych.
Ostrzeżenia i środki ostrożności
Przed rozpoczęciem stosowania leku Ubretid należy omówić to z lekarzem, farmaceutą lub
pielęgniarką.
Należy zachować szczególną ostrożność stosując lek Ubretid u pacjentów z:
- zaburzeniami czynności serca (zaburzenia rytmu serca, bradykardia, niedokrwienie mięśnia sercowego);
- niskim ciśnieniem tętniczym;
- chorobą wrzodową;
- padaczką (epilepsją);
- nadczynnością tarczycy;
- parkinsonizmem;
- niedawno przebytą operacją jelit i pęcherza moczowego.
Dzieci i młodzież
Nie określono bezpieczeństwa stosowania leku Ubretid u dzieci i młodzieży.
Lek Ubretid a inne leki
Należy powiedzieć lekarzowi lub farmaceucie o wszystkich lekach stosowanych przez pacjenta
obecnie lub ostatnio, a także o lekach, które pacjent planuje stosować.
Szczegółowe dane umieszczone są na końcu ulotki w informacjach dla personelu medycznego.
Ciąża i karmienie piersią
Jeśli pacjentka jest w ciąży lub karmi piersią, przypuszcza że może być w ciąży lub gdy planuje mieć
dziecko, powinna poradzić się lekarza lub farmaceuty przed zastosowaniem tego leku.
Brak danych dotyczących bezpieczeństwa stosowania leku Ubretid u kobiet w okresie ciąży.
Lek Ubretid nie jest zalecany do stosowania w okresie ciąży.
Nie jest pewne, czy lek Ubretid przenika do mleka kobiecego. Dlatego leku Ubretid nie należy
stosować w czasie karmienia piersią.
Prowadzenie pojazdów i obsługiwanie maszyn

Uwaga: lek może obniżać sprawność psychomotoryczną i zdolność do prowadzenia pojazdów.
Lek Ubretid może w niektórych przypadkach zmniejszać zdolność prowadzenia pojazdów i
obsługiwania maszyn ze względu na zaburzenia widzenia spowodowane zwężeniem źrenicy i
osłabieniem ostrości wzroku przy zmianie odległości obserwowanych przedmiotów.
Lek Ubretid zawiera laktozę
Jeżeli stwierdzono wcześniej u pacjenta nietolerancję niektórych cukrów, pacjent powinien
skontaktować się z lekarzem przed przyjęciem leku.
3. Jak stosować lek Ubretid
Ten lek należy zawsze przyjmować zgodnie z zaleceniami lekarza. W razie wątpliwości należy
zwrócić się do lekarza lub farmaceuty.
Podczas stosowania leku Ubretid należy uwzględnić opóźniony początek i długotrwały okres działania
tego leku, a także indywidualną reakcję pacjenta na jego zastosowanie. Dawkowanie należy ustalać
indywidualnie. Zależy ono od ogólnego stanu pacjenta, zwłaszcza od wyjściowego stanu
autonomicznego układu nerwowego.
O ile lekarz nie zaleci inaczej, zazwyczaj stosowana dawka leku wynosi:
Początkowo podaje się po 1 tabletce rano na czczo, pół godziny przed śniadaniem, aż do wystąpienia
działania terapeutycznego. Zazwyczaj po pierwszym tygodniu leczenia przechodzi się na stosowanie
leku co dwa lub trzy dni (po 1 do 2 tabletek), w przypadku gdy przewiduje się leczenie
podtrzymujące.
Dawka nie może przekraczać 2 tabletek na dobę.
Dawkowanie w zależności od wskazań do stosowania:
Zaburzenia opróżniania pęcherza moczowego ze zwiotczeniem mięśnia pęcherza w przebiegu chorób układu nerwowego
Zaleca się, aby w pierwszych dniach leczenia, aż do wystąpienia poprawy, stosować codziennie po 1
tabletce leku Ubretid rano na czczo, pół godziny przed śniadaniem. Do podtrzymania działania
leczniczego wystarczy na ogół podawanie 1 do 2 tabletek co dwa lub trzy dni.
Zaparcia z powodu zwiotczenia mięśniówki jelit
Początkowo podaje się po ½ tabletki na dobę pół godziny przed śniadaniem, ze zwiększaniem tej
dawki co trzeci dzień o ½ tabletki do maksymalnie 2 tabletek na dobę. Leczenie prowadzi się do
uzyskania powrotu prawidłowej czynności jelit, która powinna wystąpić w ciągu maksymalnie 14 dni.
Lek podaje się wyłącznie w przypadku bezwzględnych wskazań do jego stosowania, pod obserwacją,
ze względu na znaczne ryzyko przedawkowania lub kumulacji.
Chorobliwe osłabienie siły mięśniowej lub zwiększona nużliwość mięśni
W pierwszym tygodniu stosuje się po 1 tabletce na dobę rano na czczo, pół godziny przed śniadaniem.
W drugim tygodniu dawkę dobową można zwiększyć do 1½ tabletki, a w trzecim tygodniu do 2
tabletek na dobę.
Dawkowanie w przypadku szczególnych grup pacjentów:
Pacjenci z zaburzeniami czynności wątroby
Nie jest konieczna zmiana dawkowania u pacjentów z niewydolnością wątroby.
Pacjenci z zaburzeniami czynności nerek
Ze względu na brak odpowiednich badań nie jest możliwe przedstawienie zaleceń dotyczących
dawkowania u pacjentów z niewydolnością nerek.
Pacjenci w podeszłym wieku
U pacjentów w podeszłym wieku (powyżej 65 lat) konieczne jest zmniejszenie dawki.
Dzieci i młodzież
Nie określono bezpieczeństwa stosowania leku Ubretid u dzieci i młodzieży.
Sposób podawania
Dawkę dobową należy przyjąć doustnie, jednorazowo, na czczo, pół godziny przed śniadaniem,
popijając niewielką ilością płynu.
W przypadku, gdy ze względu na wcześniejsze lub równoczesne spożycie pokarmów znaczna część
podanego leku Ubretid nie wchłonie się do organizmu i nie wywrze działania, bezwzględnie
zabronione jest wyrównawcze przyjęcie leku w ciągu kilku następnych godzin, gdyż wiąże się to z
ryzykiem niekontrolowanej kumulacji leku w organizmie.
Okres leczenia zależy od przebiegu choroby i jest ustalany przez lekarza.
Lek Ubretid zasadniczo nadaje się do długotrwałego stosowania.
Zastosowanie większej niż zalecana dawki leku Ubretid
Przedawkowanie leku Ubretid może prowadzić do wystąpienia „przełomu cholinergicznego”, który
charakteryzuje się przede wszystkim wyraźnym osłabieniem mięśniowym (lub zwiększeniem
osłabienia mięśniowego u chorych na miastenię). Jeżeli sytuacja ta nie zostanie rozpoznana, może
dojść do zagrażającego życiu porażenia mięśniówki układu oddechowego. Innymi możliwymi
objawami przedawkowania są: obniżenie ciśnienia tętniczego, ucisk w klatce piersiowej, świszczący
oddech i zwiększone wydzielanie wydzieliny oskrzelowej połączone ze skurczem oskrzeli, zwolnienie
rytmu serca i paradoksalnie przyspieszenie rytmu serca, nadmierne pocenie się, łzawienie, zwężenie
źrenic, oczopląs, zwiększona perystaltyka, mimowolne wypróżnienie i oddawanie moczu lub
zwiększone parcie na mocz, skurcze mięśni, ataksja, drgawki, śpiączka, niewyraźna mowa, niepokój,
pobudzenie i lęk.
W przypadku nieznacznego przedawkowania (przekroczenie zalecanych dawek) wystarczająca może
być wyłącznie obserwacja. W przypadku cięższych zatruć, należy skontaktować się z miejscowym
ośrodkiem kontroli zatruć.
Pominięcie zastosowania leku Ubretid
Nie należy stosować dawki podwójnej w celu uzupełnienia pominiętej dawki.
W razie jakichkolwiek dalszych wątpliwości związanych ze stosowaniem tego leku należy zwrócić się
do lekarza, farmaceuty lub pielęgniarki.
4. Możliwe działania niepożądane
Jak każdy lek, lek ten może powodować działania niepożądane, chociaż nie u każdego one wystąpią.
W ocenie działań niepożądanych stosowano następujące kryteria częstości występowania:
Działania niepożądane leku Ubretid są zależne od dawki i są przede wszystkim wynikiem
oddziaływania leku na autonomiczny układ nerwowy (działania muskarynowe), a rzadziej na
mięśniówkę (działania nikotynowe). Działania niepożądane są często pierwszym objawem
przedawkowania.
Najczęściej obserwowanymi działaniami niepożądanymi są nudności, wymioty, biegunka, pocenie się
i bradykardia, podobnie do działań niepożądanych obserwowanych w przypadku innych inhibitorów
acetylocholinoesterazy.
Muskarynowe działania niepożądane (można im zapobiec poprzez równoczesne podawanie atropiny
lub substancji o podobnym działaniu):
Zaburzenia żołądka i jelit
Bardzo często: biegunka, nudności, wymioty
Często: zwiększenie wydzielania śliny
Niezbyt często: nadmierne nasilenie perystaltyki, ból brzucha
Rzadko: utrudnienie połykania
Zaburzenia naczyniowe:
Niezbyt często: obniżenie ciśnienia tętniczego
Zaburzenia serca
Bardzo często: zwolnienie rytmu serca
Rzadko: częstoskurcz komorowy
Bardzo rzadko: migotanie przedsionków, dławica piersiowa, zatrzymanie akcji serca
Szczególne znacznie ma działanie leku na układ krążenia w okresie po operacjach chirurgicznych.
Często pojawia się zwolnienie rytmu serca, a w pojedynczych przypadkach może nawet wystąpić
zatrzymanie krążenia.
Możliwe są reakcje paradoksalne (przyspieszenie rytmu serca, podwyższenie ciśnienia tętniczego).
| Bardzo często: | u więcej niż 1 na 10 pacjentów |
| Często: | u mniej niż 1 na 10, jednak u więcej niż 1 na 100 pacjentów |
| Niezbyt często: | u mniej niż 1 na 100, jednak u więcej niż 1 na 1000 pacjentów |
| Rzadko: | u mniej niż 1 na 1000, jednak u więcej niż 1 na 10 000 pacjentów |
| Bardzo rzadko: | u mniej niż 1 na 10 000 pacjentów |
| Nieznana: | częstość nie może być określona na podstawie dostępnych danych |
Zaburzenia układu oddechowego, klatki piersiowej i śródpiersia
Niezbyt często: nadmierna produkcja śluzu w oskrzelach
Rzadko: duszność z powodu skurczów dróg oddechowych z nadmierną produkcją śluzu
Bardzo rzadko: trudności w oddychaniu u pacjentów z postępującą dystrofią mięśniową
(postępującym zanikiem mięśni)
Zaburzenia skóry i tkanki podskórnej
Bardzo często: nadmierna potliwość
Zaburzenia oka
Często: zwężenie źrenic, nadmierne łzawienie
Niezbyt często: zaburzenia akomodacji, niewyraźne widzenie
Zaburzenia nerek i dróg moczowych
Niezbyt często: nietrzymanie moczu
Nikotynowe działania niepożądane (nie można ich ograniczyć poprzez równoczesne podawanie
atropiny lub substancji o podobnym działaniu):
Zaburzenia mięśniowo-szkieletowe i tkanki łącznej
Rzadko: drżenia mięśniowe, kurcze mięśniowe, osłabienie mięśniowe, w krańcowych przypadkach
porażenie mięśniowe wskutek blokady nerwowo-mięśniowej, które należy zróżnicować
diagnostycznie z objawami chorobliwego osłabienia siły mięśniowej lub zwiększonej nużliwości
mięśni (miastenii).
Pozostałe działania niepożądane:
Zaburzenia układu immunologicznego
Bardzo rzadko: reakcje anafilaktyczne (silne i gwałtowne reakcje alergiczne, których objawy to m.in.
obrzęk twarzy, gardła, języka, trudności w oddychaniu, wysypka skórna, nagłe osłabienie i zanik
tętna, utrata przytomności, uczucie paniki). W przypadku wystąpienia reakcji anafilaktycznych należy
natychmiast zgłosić się do lekarza.
Zaburzenia psychiczne
Bardzo rzadko: niepokój, depresja, rozdrażnienie, omamy, niepokój ruchowy
Zaburzenia układu nerwowego
Rzadko: zawroty głowy, senność, ból głowy, zaburzenia mowy
Bardzo rzadko: uogólniony napad kloniczno-toniczny i porażenie
Zaburzenia skóry i tkanki podskórnej
Rzadko: wysypka
Zaburzenia układu rozrodczego i piersi
Rzadko: zaburzenia miesiączkowania.
Zgłaszanie działań niepożądanych
Jeśli wystąpią jakiekolwiek objawy niepożądane, w tym wszelkie objawy niepożądane niewymienione
w ulotce, należy powiedzieć o tym lekarzowi, farmaceucie lub pielęgniarce. Działania niepożądane
można zgłaszać bezpośrednio do Departamentu Monitorowania Niepożądanych Działań Produktów
Leczniczych Urzędu Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów
Biobójczych:
Al. Jerozolimskie 181C, 02-222 Warszawa
tel.: + 48 22 49 21 301, faks: + 48 22 49 21 309
strona internetowa: https://smz.ezdrowie.gov.pl
Dzięki zgłaszaniu działań niepożądanych można będzie zgromadzić więcej informacji na temat
bezpieczeństwa stosowania leku.
5. Jak przechowywać lek Ubretid
Przechowywać w temperaturze poniżej 25°C.
Przechowywać w oryginalnym opakowaniu w celu ochrony przed światłem.
Lek należy przechowywać w miejscu niewidocznym i niedostępnym dla dzieci.
Nie stosować tego leku po upływie terminu ważności zamieszczonego na opakowaniu. Termin
ważności oznacza ostatni dzień podanego miesiąca.
Leków nie należy wyrzucać do kanalizacji ani domowych pojemników na odpadki. Należy zapytać
farmaceutę, jak usunąć leki, których się już nie używa. Takie postępowanie pomoże chronić
środowisko.
6. Zawartość opakowania i inne informacje
Co zawiera lek Ubretid
- Substancją czynną leku jest distygminy bromek. 1 tabletka zawiera 5 mg distygminy bromku.
- Pozostałe składniki to: magnezu stearynian, talk, skrobia kukurydziana, skrobia żelowana, laktoza jednowodna.
Jak wygląda lek Ubretid i co zawiera opakowanie
Białe, okrągłe, obustronnie płaskie tabletki ze ściętymi krawędziami i rowkami po jednej stronie,
umożliwiającymi podział tabletki na 4 części, oraz oznakowaniem „UB 5,0” po drugiej stronie.
Tabletkę można podzielić na równe dawki.
Wielkości opakowań: 20 lub 50 tabletek.
W celu uzyskania bardziej szczegółowych informacji należy zwrócić się do podmiotu
odpowiedzialnego lub importera równoległego.
Podmiot odpowiedzialny w Republice Czeskiej, kraju eksportu:
CHEPLAPHARM Arzneimittel GmbH
Ziegelhof 24, 17489 Greifswald, Niemcy
Wytwórca:
Takeda Austria GmbH
St. Peter Str. 25, A-4020 Linz, Austria
Importer równoległy:
Delfarma Sp. z o.o.
ul. Św. Teresy od Dzieciątka Jezus 111, 91-222 Łódź
Przepakowano w:
Delfarma Sp. z o.o.
ul. Św. Teresy od Dzieciątka Jezus 111, 91-222 Łódź
Nr pozwolenia w Republice Czeskiej, kraju eksportu: 67/004/70-C
Nr pozwolenia na import równoległy: 252/24
Data zatwierdzenia ulotki: 25.06.2024
[Informacja o zastrzeżonym znaku towarowym]
-------------------------------------------------------------------------------------------------------------------------
Informacje przeznaczone wyłącznie dla fachowego personelu medycznego:
Specjalne ostrzeżenia i środki ostrożności dotyczące stosowania
Należy zapoznać się z punktem 2 Ulotki dla pacjenta.
Leku Ubretid nie należy łączyć z depolaryzującymi substancjami zwiotczającymi mięśnie, ponieważ
wiąże się to ze wzajemnym wzmocnieniem działania stosowanych leków (oddziaływania
synergistyczne). Lek nadaje się wyłącznie do znoszenia działania niedepolaryzujących substancji
zwiotczających mięśnie, przy czym w przypadku przedawkowania pochodnych kurary nie należy
znacznie przekraczać zalecanego dawkowania.
W przypadku równoczesnego podawania leku Ubretid z siarczanem atropiny (w celu zmniejszenia
muskarynowych działań niepożądanych) należy zachować ostrożność, ponieważ atropina może
zamaskować występowanie początkowych objawów przedawkowania.
Interakcje z innymi lekami
Leki cholinolityczne, takie jak atropina i leki o działaniu podobnym do atropiny, oraz niektóre leki
psychotropowe, takie jak trójpierścieniowe i czteropierścieniowe leki przeciwdepresyjne,
neuroleptyki, lit i leki przeciwhistaminowe, antagonizują działania muskarynowe leku Ubretid, w
większości nie wywierając wpływu na jego działania nikotynowe.
Lek Ubretid może wydłużać działanie, szczególnie w początkowej fazie, depolaryzujących leków
zwiotczających mięśnie (np. suksametonium lub dekametonium), w związku z czym nie należy go
łączyć z tymi lekami.
Lek Ubretid antagonizuje działanie leków zwiotczających mięśnie z grupy pochodnych kurary (należy
go odstawić przed operacjami chirurgicznymi).
Działanie distygminy i substancji o działaniu cholinergicznym jest wzajemnie wzmacniane, jeśli leki
przyjmowane są jednocześnie. Równoczesne stosowanie leku Ubretid z dipirydamolem powoduje
osłabienie działania leczniczego leku Ubretid. Należy zachować ostrożność przy jednoczesnym
stosowaniu oraz dostosować dawkowanie, jeśli jest taka konieczność.
Leki antyarytmiczne, takie jak chinidyna, prokainamid, propafenon lub leki blokujące receptory beta-
adrenergiczne, ze względu na ich właściwości cholinolityczne, osłabiają działanie leku Ubretid.
Leki o miejscowym działaniu znieczulającym, takie jak prokaina, chinina, chinidyna, chlorochina i lit
stabilizują motoryczną płytkę końcową, a tym samym antagonizują działanie distygminy i mogą
powodować pogorszenie stanu w miastenii.
Glikokortykosteroidy mogą osłabiać działanie leku Ubretid. Zwłaszcza u pacjentów z miastenią może
się to wiązać z koniecznością zwiększenia dawkowania leku Ubretid, co jednak zwiększa
równocześnie ryzyko wystąpienia przełomu cholinergicznego.
Ponieważ leki cholinergiczne nasilają działanie inhibitorów esterazy, zawartych m.in. w wielu
środkach owadobójczych, w przypadku pacjentów narażonych na kontakt z tego typu substancjami
należy brać pod uwagę możliwość wystąpienia tego typu interakcji.
Równoczesne stosowanie leku Ubretid i innych bezpośrednich lub pośrednich
parasympatykomimetyków może spowodować wystąpienie przełomu cholinergicznego u pacjentów z
miastenią.
U pacjentów leczonych wcześniej lekami beta-adrenolitycznymi możliwe są przypadki długotrwałej
bradykardii i znacznego niedociśnienia tętniczego.
Spowalniające serce działanie beta-adrenolityków i acetylocholino-podobne działanie leków
antycholinesterazowych może być addytywne.
Szereg antybiotyków z grupy aminoglikozydów (przede wszystkim streptomycyna, neomycyna,
kanamycyna) może powodować zaburzenia przenoszenia impulsów nerwowo-mięśniowych u chorych
na miastenię i zmniejszyć wpływ acetylocholiny na mięśnie i nerwy. W zależności od odpowiedzi
pacjenta konieczne może być dostosowanie dawki distygminy.
Postępowanie przy przedawkowaniu
Postępowanie przy przedawkowaniu polega na natychmiastowym odstawieniu leku Ubretid i
powolnym podawaniu dożylnym atropiny (w dawce od 1 mg do 2 mg siarczanu atropiny dożylnie lub
domięśniowo). Zależnie od częstości tętna, dawkę tę można w razie potrzeby powtarzać w odstępach
2–4 godzin, aż do pojawienia się objawów łagodnego atropizmu (suchość w ustach, rozszerzenie
źrenic).
Konieczna jest diagnostyka różnicowa przełomu cholinergicznego z bardzo podobnym pod względem
objawów przełomem miastenicznym. Ten ostatni wymaga natychmiastowego podania lub zwiększenia
dawek leku Ubretid.
Występowaniu objawów muskarynowych (nudności, zwiększenie wydzielania śliny, wymioty,
biegunka, skurcze układu pokarmowego, zwiększenie parcia na mocz, łzawienie, zwężenie źrenic,
nadmierna produkcja wydzieliny oskrzelowej, skurcze oskrzeli, zwiększone wydzielanie potu, znaczna
bradykardia i obniżenie ciśnienia tętniczego) można zapobiec poprzez równoczesne stosowanie
atropiny lub substancji o podobnym do niej działaniu.
Występowaniu objawów nikotynowych (objawów mięśniowych, takich jak drżenia mięśniowe, kurcze
mięśniowe lub uczucie osłabienia, w krańcowych przypadkach stany porażenia mięśniowego) nie
można zapobiec poprzez równoczesne stosowanie atropiny lub substancji o podobnym do niej
działaniu.
- Kraj rejestracji
- Substancja czynna
- Wymaga receptyTak
- Podmiot odpowiedzialny (MAH)Cheplapharm Arzneimittel GmbH
- Te informacje mają charakter wyłącznie poglądowy i nie stanowią porady medycznej. Przed zastosowaniem jakiegokolwiek leku zawsze skonsultuj się z lekarzem. Oladoctor nie ponosi odpowiedzialności za decyzje medyczne podjęte na podstawie tych treści.
- Zamienniki UbretidPostać farmaceutyczna: Tabletki, 5 mgSubstancja czynna: distigmineProducent: Takeda Austria GmbHWymaga receptyPostać farmaceutyczna: Tabletki, 5 mgSubstancja czynna: distigmineWymaga receptyPostać farmaceutyczna: Tabletki, 60 mgSubstancja czynna: pyridostigmineWymaga recepty
Odpowiedniki Ubretid w innych krajach
Najlepsze odpowiedniki z tą samą substancją czynną i działaniem terapeutycznym.
Odpowiednik Ubretid – Ukraina
Odpowiednik Ubretid – Hiszpania
Lekarze online w sprawie Ubretid
Konsultacja w sprawie dawkowania, działań niepożądanych, interakcji, przeciwwskazań i odnowienia recepty na Ubretid – decyzja należy do lekarza, zgodnie z lokalnymi przepisami.