

RYZODEG 100 Unidades/mL Solução Injetável em Caneta Pré-carregada

Pergunte a um médico sobre a prescrição de RYZODEG 100 Unidades/mL Solução Injetável em Caneta Pré-carregada

Como usar RYZODEG 100 Unidades/mL Solução Injetável em Caneta Pré-carregada
Introdução
Prospecto: informação para o paciente
Ryzodeg 100unidades/ml FlexTouch solução injetável em caneta pré-carregada
70% insulina degludec / 30% insulina asparta
Leia todo o prospecto atentamente antes de começar a usar este medicamento, porque contém informações importantes para si.
- Conserva este prospecto, porque pode ter que voltar a lê-lo.
- Se tiver alguma dúvida, consulte o seu médico, farmacêutico ou enfermeiro.
- Este medicamento foi prescrito apenas para si, e não deve dá-lo a outras pessoas, mesmo que tenham os mesmos sintomas que si, porque pode prejudicá-las.
- Se experimentar efeitos adversos, consulte o seu médico, farmacêutico ou enfermeiro, mesmo que se trate de efeitos adversos que não aparecem neste prospecto. Ver seção 4.
Conteúdo do prospecto:
- O que é Ryzodeg e para que é utilizado
- O que precisa saber antes de começar a usar Ryzodeg
- Como usar Ryzodeg
- Posíveis efeitos adversos
- Conservação de Ryzodeg
- Conteúdo do envase e informação adicional
1. O que é Ryzodeg e para que é utilizado
Ryzodeg é utilizado para tratar a diabetes mellitus em adultos, adolescentes e crianças a partir de 2 anos. Ajuda o corpo a reduzir o nível de açúcar no sangue.
Este medicamento contém dois tipos de insulina:
- Uma insulina basal chamada insulina degludec, que tem um efeito hipoglicemiante prolongado,
- Uma insulina de ação rápida chamada insulina asparta, que reduz o nível de açúcar no sangue logo após a injeção.
2. O que precisa saber antes de começar a usar Ryzodeg
Não use Ryzodeg
- se é alérgico à insulina degludec, à insulina asparta ou a algum dos outros componentes deste medicamento (incluídos na seção 6).
Advertências e precauções
Consulte o seu médico, farmacêutico ou enfermeiro antes de começar a usar Ryzodeg. É importante que conheça a seguinte informação:
- Nível de açúcar no sangue baixo (hipoglicemia) – Se o seu nível de açúcar no sangue for muito baixo, siga as instruções correspondentes da seção 4.
- Nível de açúcar no sangue alto (hiperglicemia) – Se o seu nível de açúcar no sangue for muito alto, siga as instruções correspondentes da seção 4.
- Mudança desde outras insulinas – Pode ser que precise de um ajuste na sua dose de insulina se mudar desde outro tipo, marca ou fabricante de insulina. Fale com o seu médico.
- Uso de Pioglitazona juntamente com insulina – Ver seção “Pioglitazona” mais adiante.
- Alterações da visão – Uma melhoria brusca do controlo glicémico pode provocar um pioramento temporário da alteração da visão devida à diabetes. Se experimentar algum problema com a sua visão, fale com o seu médico.
- Certifique-se de que utiliza o tipo de insulina correto – Verifique sempre a etiqueta da sua insulina antes de cada injeção para evitar confusões entre Ryzodeg e outras insulinas.
Em caso de visão reduzida, ver seção 3.
Mudanças na pele no ponto de injeção
Deve rotar o ponto de injeção para ajudar a evitar mudanças no tecido adiposo, como engrossamento da pele, adelgaçamento da pele ou bolhas sob a pele. A insulina pode não funcionar muito bem se for injetada em uma zona abultada, adelgaçada ou engrossada (ver seção 3 “Como usar Ryzodeg”). Informe o seu médico se detectar qualquer mudança na zona de injeção. Informe o seu médico se atualmente está injetando em estas zonas afetadas, antes de começar a injetar em uma zona distinta. O seu médico pode indicar-lhe que verifique os seus níveis de açúcar no sangue mais de perto, e que ajuste a insulina ou a dose das suas outras medicações antidiabéticas.
Crianças e adolescentes
Ryzodeg pode ser utilizado em adolescentes e crianças a partir de 2 anos com diabetes mellitus. Ryzodeg deve ser utilizado com especial precaução em crianças de 2 a 5 anos de idade. O risco de níveis de açúcar muito baixos no sangue pode ser maior neste grupo de idade. Não há experiência no uso deste medicamento em crianças menores de 2 anos.
Outros medicamentos e Ryzodeg
Informe o seu médico, farmacêutico ou enfermeiro se está utilizando, utilizou recentemente ou pudesse ter que utilizar qualquer outro medicamento. Alguns medicamentos afetam o nível de açúcar no sangue, com a consequente necessidade de mudar a sua dose de insulina.
A seguir se indicam os principais medicamentos que podem afetar o seu tratamento com insulina.
O seu nível de açúcar no sangue pode diminuir (hipoglicemia) se tomar:
- outros medicamentos para a diabetes (orais e injetáveis)
- sulfonamidas, para tratar infecções
- esteroides anabólicos, como a testosterona
- beta-bloqueantes, para tratar a tensão arterial alta. Estes podem dificultar o reconhecimento dos sinais de aviso de um nível de açúcar no sangue muito baixo (ver na seção 4 “Sintomas de aviso de um nível de açúcar no sangue muito baixo”)
- ácido acetilsalicílico (e outros salicilatos), para aliviar a dor e baixar a febre leve
- inibidores da monoamino oxidase (MAO), para tratar a depressão
- inibidores da enzima conversora da angiotensina (ECA), para tratar certos problemas cardíacos ou a tensão arterial alta.
O seu nível de açúcar no sangue pode aumentar (hiperglicemia) se tomar:
- danazol, para tratar a endometriose
- anticoncepcionais orais (pílula anticoncepcional)
- hormonas tiroideias, para tratar problemas da glândula tiroideia
- hormona de crescimento, para tratar um déficit desta hormona
- glucocorticoides, como a “cortisona”, para tratar a inflamação
- simpaticomiméticos, como epinefrina (adrenalina), salbutamol ou terbutalina, para tratar a asma
- tiazidas, para tratar a tensão arterial alta ou se o seu corpo retém demasiado líquido.
Octreotida e lanreotida: utilizados para o tratamento de um distúrbio pouco frequente caracterizado por uma produção excessiva de hormona de crescimento (acromegalia). Estes medicamentos podem aumentar ou diminuir os seus níveis de açúcar no sangue.
Pioglitazona: antidiabético oral utilizado para o tratamento da diabetes mellitus tipo 2. Alguns pacientes com diabetes mellitus tipo 2 de longa duração e doença cardíaca ou acidente vascular cerebral prévio que foram tratados com pioglitazona e insulina, desenvolveram insuficiência cardíaca. Informe o seu médico imediatamente se tiver sinais de insuficiência cardíaca tais como uma falta de ar incomum, aumento rápido de peso ou inflamação localizada (edema).
Se se encontrar em alguma das situações anteriores (ou não estiver seguro), consulte o seu médico, farmacêutico ou enfermeiro.
Uso de Ryzodeg com álcool
Se beber álcool, pode mudar a sua necessidade de insulina porque o seu nível de açúcar no sangue pode ser aumentado ou diminuído. Por isso, deve controlar o seu nível de açúcar no sangue com mais frequência do que o habitual.
Gravidez e amamentação
Não se sabe se Ryzodeg afeta o feto durante a gravidez ou a amamentação. Se estiver grávida ou em período de amamentação, acredita que possa estar grávida ou tem intenção de engravidar, consulte o seu médico ou farmacêutico antes de utilizar este medicamento. Pode ser necessário modificar a dose de insulina enquanto estiver grávida e após o parto. Durante a gravidez é necessário um controlo cuidadoso da sua diabetes. Evitar um nível de açúcar no sangue muito baixo (hipoglicemia) é especialmente importante para a saúde do seu bebê.
Condução e uso de máquinas
Um nível de açúcar no sangue muito baixo ou muito alto pode afetar a sua capacidade para conduzir ou utilizar ferramentas ou máquinas. Se o seu nível de açúcar no sangue for muito baixo ou muito alto, a sua capacidade de concentração e reação pode ser afetada. Isso poderia pôr em perigo a sua vida ou a de outras pessoas. Pergunte ao seu médico se pode conduzir se:
- sofre episódios de hipoglicemia frequentes;
- se lhe resulta difícil reconhecer os sinais de hipoglicemia.
Informação importante sobre alguns dos componentes de Ryzodeg
Este medicamento contém menos de 1 mmol de sódio (23 mg) por dose, por isso é considerado essencialmente “isento de sódio”.
3. Como usar Ryzodeg
Siga exatamente as instruções de administração deste medicamento indicadas pelo seu médico. Em caso de dúvida, consulte de novo o seu médico, farmacêutico ou enfermeiro.
Se for inválido ou tiver visão reduzida e não puder ler o contador de dose da caneta, não utilize esta caneta sem ajuda. Peça ajuda a uma pessoa sem problemas de visão e formada no uso da caneta pré-carregada FlexTouch.
A caneta pré-carregada pode proporcionar uma dose de 1-80 unidades em uma injeção, em incrementos de 1 unidade.
Seu médico decidirá junto com você:
- quantidade de Ryzodeg que precisará cada dia e em que refeição(es)
- quando verificar o seu nível de açúcar no sangue e se precisa de uma dose mais alta ou mais baixa.
Flexibilidade no horário de administração
- Siga sempre as recomendações de uso do seu médico.
- Ryzodeg pode ser utilizado uma ou duas vezes ao dia.
- Uso com a(s) refeição(ões) principal(es); pode mudar a hora da administração cada dia sempre que se administre Ryzodeg com a(s) refeição(ões) principal(es).
- Se desejar modificar a sua dieta habitual, consulte antes o seu médico, farmacêutico ou enfermeiro, porque uma mudança na dieta pode alterar a sua necessidade de insulina.
Em função do seu nível de açúcar no sangue, o seu médico pode mudar a sua dose.
Quando utilizar outros medicamentos, pergunte ao seu médico se é necessário ajustar o seu tratamento.
Uso em idade avançada (≥65anos)
Ryzodeg pode ser utilizado em idade avançada, mas é possível que tenha que verificar o seu nível de açúcar no sangue com mais frequência. Fale com o seu médico sobre os possíveis cambios na sua dose.
Se tiver problemas renais ou hepáticos
Se tiver problemas renais ou hepáticos, pode ser que precise verificar o seu nível de açúcar no sangue com mais frequência. Fale com o seu médico sobre os possíveis cambios na sua dose.
Injeção do medicamento
Antes de utilizar Ryzodeg pela primeira vez, o seu médico ou enfermeiro lhe mostrará como utilizar a caneta pré-carregada.
- Verifique o nome e a concentração na etiqueta da caneta para se certificar de que se trata de Ryzodeg 100 unidades/ml.
Não use Ryzodeg
- em bombas de perfusão de insulina.
- se a caneta se danificou ou não foi conservada corretamente (ver seção 5 “Conservação de Ryzodeg”).
- se a insulina não tem um aspecto transparente e incolor.
Como se injetar
- Ryzodeg é injetado sob a pele (injeção subcutânea). Não o injete em uma veia ou músculo.
- As melhores zonas para a injeção são a zona do abdômen, a parte superior do braço ou a parte frontal da coxa.
- Mude cada dia o local dentro da zona onde se injeta para reduzir o risco de desenvolver abultamentos e depressões na pele (ver seção 4).
- Utilize sempre uma agulha nova em cada injeção. Reutilizar as agulhas pode aumentar o risco de bloqueio das mesmas, dando lugar a uma dosagem inexata. Deseche a agulha de maneira segura após cada uso.
- Não utilize uma seringa para extrair a solução da caneta para evitar erros de dosagem e possíveis sobredoses.
No outro lado deste prospecto são oferecidas instruções de uso detalhadas.
Se usar mais Ryzodeg do que deve
Se usar demasiada insulina, o seu nível de açúcar no sangue pode baixar demasiado (hipoglicemia), ver os conselhos na seção 4 “Nível de açúcar no sangue muito baixo”.
Se esquecer de usar Ryzodeg
Se esquecer de administrar uma dose, injete a dose esquecida com a próxima refeição forte desse dia e, a seguir, retome o seu horário de dosificação habitual. Não se injete uma dose dupla para compensar uma dose esquecida.
Se interromper o tratamento com Ryzodeg
Não interrompa o tratamento com a sua insulina sem consultar o seu médico. A interrupção da administração de insulina poderia produzir um nível de açúcar no sangue muito alto e cetoacidose diabética (um problema que consiste em uma quantidade excessiva de ácido no sangue), ver os conselhos da seção 4 “Nível de açúcar no sangue muito alto”.
4. Efeitos adversos possíveis
Tal como todos os medicamentos, este medicamento pode provocar efeitos adversos, embora nem todas as pessoas os sofram.
Quando está em tratamento com insulina, pode aparecer uma hipoglicemia (nível de açúcar no sangue demasiado baixo) muito frequentemente (pode afetar mais de 1 em cada 10 pessoas). Pode ser muito grave. Se o seu nível de açúcar no sangue diminuir muito, pode perder a consciência. Uma hipoglicemia grave pode provocar danos no cérebro e pôr em risco a sua vida. Se tiver sintomas de baixo nível de açúcar no sangue, tome medidas para aumentar o seu nível de açúcar no sangue imediatamente. Ver os conselhos de “Nível de açúcar no sangue demasiado baixo”.
Se sofrer uma reação alérgica grave (aparecem raramente) à insulina ou a qualquer um dos componentes de Ryzodeg, suspenda o tratamento com este medicamento e consulte o médico imediatamente. Os sinais de uma reação alérgica grave são:
- as reações locais se estendem a outras partes do corpo;
- sente-se subitamente mal com suor;
- começa a sentir-se mal (vômitos);
- experimenta dificuldade para respirar;
- tem palpitações ou se sente tonto.
Outros efeitos adversos incluem:
Frequentes(podem afetar até 1 em cada 10pessoas)
Reações locais: podem aparecer reações localizadas no local da injeção. Os sintomas podem incluir: dor, vermelhidão, erupções, inflamação e coceira. Estas reações costumam desaparecer após alguns dias. Se os sintomas não desaparecerem após algumas semanas, consulte o seu médico. Se as reações se agravarem, suspenda o tratamento com Ryzodeg e consulte o médico imediatamente. Para mais informações, ver “reação alérgica grave” acima.
Pouco frequentes(podem afetar até 1 em cada 100pessoas)
Inflamação das articulações: ao começar a utilizar o medicamento, o corpo pode reter mais líquido do que deveria. Isso causa inflamação dos tornozelos e outras articulações. Este efeito costuma desaparecer rapidamente.
Raros(podem afetar até 1 em cada 1.000pessoas)
Este medicamento pode causar reações alérgicas como erupções, inchaço da língua e dos lábios, diarreia, náuseas, cansaço e coceira.
Frequência não conhecida(não pode ser estimada a partir dos dados disponíveis)
Mudanças na pele no ponto de injeção: Se se injetar insulina no mesmo local, o tecido gorduroso pode encolher (lipoatrofia) ou tornar-se mais grosso (lipo-hipertrofia). Os caroços sob a pele também podem ser produzidos pela acumulação de uma proteína denominada amiloide (amiloideose cutânea). A insulina pode não funcionar muito bem se for injetada em uma zona abultada, adelgaçada ou engrossada. Mude o ponto de injeção com cada injeção para ajudar a evitar estas mudanças na pele.
Efeitos gerais do tratamento da diabetes
- Nível de açúcar no sangue demasiado baixo (hipoglicemia)
Podem aparecer níveis demasiado baixos de açúcar no sangue se:
bebe álcool, se injeta demasiada insulina, faz mais exercício do que o habitual, come muito pouco ou salta uma refeição.
Os sintomas de aviso de um nível de açúcar no sangue demasiado baixo podem aparecer subitamente e são:
Dor de cabeça, dificuldade para falar, palpitações, suor frio, pele fria e pálida, tontura, sensação de fome excessiva, tremor, nervosismo ou preocupação, cansaço, fraqueza e sonolência não habituais, confusão, dificuldade de concentração, mudanças temporárias na visão.
O que fazer se o seu nível de açúcar no sangue é demasiado baixo
- Tome comprimidos de glicose ou outro produto açucarado, como caramelos, biscoitos ou sumo de frutas (leve sempre consigo comprimidos de glicose ou produtos açucarados, por si acaso os necessite).
- Meça o seu nível de açúcar no sangue se possível e depois descanse. Pode que necessite medir o seu nível de açúcar no sangue mais de uma vez, já que, como ocorre com todas as insulinas basais, a recuperação do período de hipoglicemia pode ser retardada.
- Espere até que os sinais de hipoglicemia tenham desaparecido ou o seu nível de açúcar no sangue se tenha estabilizado. Continue então com o seu tratamento com insulina como de costume.
O que devem fazer outras pessoas se perder a consciência
Informar as pessoas com as quais passa tempo de que tem diabetes. Diga-lhes quais poderiam ser as consequências devido a uma baixa do nível de açúcar no sangue, incluindo o risco de perder a consciência.
Informar-lhes de que, se se queda inconsciente, devem fazer o seguinte:
- deitá-lo de lado
- procurar assistência médica imediatamente
- não dar nada de comer nem de beber, já que poderia asfixiar-se.
Pode recuperar a consciência mais rapidamente se receber glucagon. Esta deve ser-lhe administrada apenas por uma pessoa que saiba como fazê-lo.
- Se lhe administrarem glucagon, deve tomar glicose ou um produto açucarado assim que recuperar a consciência.
- Se não responder ao tratamento com glucagon, deverá ser tratado num hospital.
- Se uma hipoglicemia grave não for tratada, com o tempo pode causar lesão cerebral. Esta pode ser transitória ou permanente. Pode chegar a provocar a morte.
Fale com o seu médico se:
- teve níveis de açúcar no sangue tão baixos que perdeu a consciência
- teve necessidade de glucagon
- sofreu várias baixas do nível de açúcar no sangue recentemente.
Talvez tenha que ajustar a quantidade ou a pauta de administração de insulina, a alimentação ou o exercício.
- Nível de açúcar no sangue demasiado alto (hiperglicemia).
Podem aparecer níveis demasiado altos de açúcar no sangue se:
come mais ou faz menos exercício do que o normal, bebe álcool, sofre uma infecção ou febre, não se injetou suficiente insulina, repetidamente se injeta menos insulina do que necessita, esquece-se de se injetar a insulina ou interrompe o tratamento com insulina sem falar com o médico.
Os sintomas de aviso de um nível de açúcar no sangue demasiado alto costumam aparecer gradualmente e são:
Pele seca e avermelhada, sonolência ou cansaço, sensação de secura na boca, hálito com cheiro a fruta (acetona), aumento na necessidade de urinar, sede, perda de apetite, náuseas ou sensação de mal-estar (vômitos).
Estes podem ser sintomas de um distúrbio muito grave chamado cetoacidose. Trata-se de uma acumulação de ácido no sangue devido a que o corpo metaboliza a gordura em vez do açúcar. Se não for tratado, poderia produzir um coma diabético e a morte.
O que fazer se o seu nível de açúcar no sangue é demasiado alto
- Controle o seu nível de açúcar no sangue.
- Controle o nível de acetona na urina.
- Procure assistência médica imediatamente.
Comunicação de efeitos adversos
Se experimentar qualquer tipo de efeito adverso, consulte o seu médico, farmacêutico ou enfermeiro, mesmo que se trate de possíveis efeitos adversos que não aparecem neste prospecto. Também pode comunicá-los diretamente através do sistema nacional de notificação incluído no Apêndice V. Mediante a comunicação de efeitos adversos, você pode contribuir para fornecer mais informações sobre a segurança deste medicamento.
5. Conservação de Ryzodeg
Mantenha este medicamento fora da vista e do alcance das crianças.
Não utilize este medicamento após a data de validade que aparece na etiqueta e na caixa da caneta após CAD. A data de validade é o último dia do mês que se indica.
Antes do primeiro uso
Conservar na geladeira (entre 2 °C e 8 °C). Não congelar. Não guardar perto do elemento refrigerador. Conservar a caneta com o capuchão colocado para protegê-la da luz.
Uma vez aberto ou se se leva como reposto
Pode levar a sua caneta pré-carregada de Ryzodeg (FlexTouch) consigo e conservá-la a temperatura ambiente (não superior a 30 °C) ou na geladeira (entre 2 °C e 8 °C) durante 4 semanas.
Conservar sempre a caneta com o capuchão colocado quando não se utilize para protegê-la da luz.
Os medicamentos não devem ser jogados nos deságues nem na lixeira. Pergunte ao seu farmacêutico como se livrar dos envases e dos medicamentos que já não precisa. Dessa forma, ajudará a proteger o meio ambiente.
6. Conteúdo do frasco e informações adicionais
Composição de Ryzodeg
- Os princípios ativos são insulina degludec e insulina asparta. Cada ml de solução contém 100 unidades de insulina degludec/insulina asparta numa proporção de 70/30 (equivalente a 2,56 mg de insulina degludec e 1,05 mg de insulina asparta). Cada caneta precarregada contém 300 unidades de insulina degludec/insulina asparta em 3 ml de solução.
- Os outros componentes são glicerol, metacresol, fenol, cloreto de sódio, acetato de zinco, ácido clorídrico e hidróxido de sódio (para ajuste do pH) e água para preparações injetáveis (ver seção 2).
Aspecto do produto e conteúdo do frasco
Ryzodeg é apresentado como uma solução transparente e incolor injetável em caneta precarregada (300 unidades por 3 ml).
Tamanhos de embalagem de 1 (com ou sem agulhas), 5 (sem agulhas) e embalagem múltipla de 10 (2 x 5) (sem agulhas) canetas precarregadas de 3 ml.
Pode ser que apenas alguns tamanhos de embalagens sejam comercializados.
Título da autorização de comercialização
Novo Nordisk A/S
Novo Allé
DK-2880 Bagsværd, Dinamarca
Responsável pela fabricação
Novo Nordisk A/S
Novo Allé
DK-2880 Bagsværd
Dinamarca
Novo Nordisk Production SAS
45, Avenue d’Orléans
28000 Chartres
França
Data da última revisão deste folheto:
A informação detalhada deste medicamento está disponível no site da Agência Europeia de Medicamentos: http://www.ema.europa.eu
Instruções de uso de Ryzodeg 100 unidades/ml FlexTouch solução injetável em caneta precarregada
Leia atentamente estas instruções antes de usar sua caneta precarregada FlexTouch.
Se não seguir as instruções cuidadosamente, pode administrar muito pouca ou demasiada insulina, o que poderia produzir um nível de açúcar no sangue muito alto ou muito baixo.
Não use a caneta sem ter recebido a formação adequadade seu médico ou enfermeiro.
Comece verificando a caneta para certificar-se de que contém Ryzodeg 100 unidades/mle, em seguida, observe as ilustrações para familiarizar-se com as diferentes partes da caneta e da agulha.
Se você é cego ou tem visão reduzida e não pode ler o contador de dose da caneta, não use esta caneta sem ajuda.Procure a ajuda de uma pessoa que veja bem e esteja treinada no uso da caneta precarregada FlexTouch.
Sua caneta é uma caneta precarregada dosadora de insulina que contém 300 unidades de insulina. Você pode selecionar um máximo de 80 unidadespor administração, em incrementos de 1 unidade. A caneta é projetada para ser usada com agulhas descartáveis NovoTwist ou NovoFine de até 8 mm de comprimento de uso único.
- Informação importante
Preste especial atenção a estas notas porque são importantes para o uso correto da caneta.

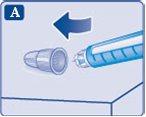
1 Preparação da caneta
- Verifique o nome e a concentração na etiqueta da sua caneta para certificar-se de que contém Ryzodeg 100 unidades/ml. Isso é especialmente importante se você usa mais de um tipo de insulina. Se você usar um tipo de insulina errado, seu nível de açúcar no sangue pode se tornar muito alto ou muito baixo.
- Retire o capuchão da caneta.
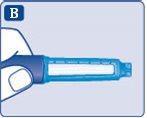
- Verifique que a insulina da caneta tem um aspecto transparente e incolor.
Olhe através da janela de insulina. Se a insulina tiver um aspecto turvo, não use a caneta.
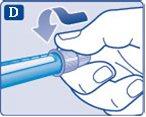
- Pegue uma agulha nova e retire a lingueta de papel.
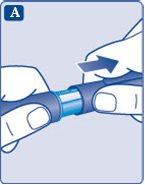
- Coloque a agulha reta na caneta. Enrosque-a até que fique apertada.
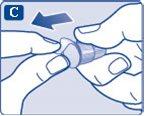
- Retire o capuchão exterior da agulha e guarde-o para mais tarde. Você precisará dele depois da injeção para retirar a agulha da caneta de forma correta.
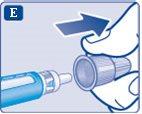
- Retire o capuchão interior da agulha e jogue-o fora. Se tentar colocá-lo novamente, pode se picar acidentalmente com a agulha.
Pode aparecer uma gota de insulina na ponta da agulha. Isso é normal, mas, apesar disso, você deve verificar o fluxo de insulina.
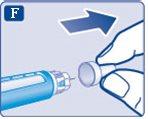
Use sempre uma agulha nova para cada injeção.
Isso reduz o risco de contaminação, infecção, perda de insulina, que as agulhas fiquem entupidas e as dosagens sejam imprecisas.
Nunca use agulhas dobradas ou danificadas.
2 Verificação do fluxo de insulina
- Verifique sempre o fluxo de insulina antes de começar. Isso ajudará a garantir que você recebe a dose completa de insulina.
- Gire o seletor de dose até selecionar 2 unidades. Certifique-se de que apareça 2 no contador de dose.
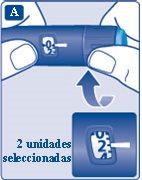
- Segure a caneta com a agulha para cima.
Pressione suavemente a parte superior da canetaalgumas vezes para que as possíveis bolhas de ar subam.
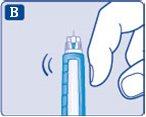
- Pressione e mantenha pressionado o botão de dose até que o contador de dose volte a 0.
O 0 deve ficar alinhado com o marcador de dose.
Deve aparecer uma gota de insulina na ponta da agulha.
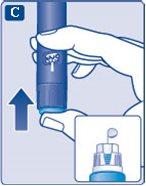
Pode ser que uma pequena bolha de ar fique na ponta da agulha, mas não será injetada.
Se não aparecer uma gota,repita os passos do 2A ao 2C até 6 vezes. Se ainda não aparecer uma gota, troque a agulha e repita os passos do 2A ao 2C mais uma vez.
Se, apesar disso, não aparecer uma gota de insulina,descarte a caneta e use uma nova.
Certifique-se sempre de que apareça uma gotana ponta da agulha antes de se injetar. Isso garante que a insulina flui.
Se não aparecer uma gota, nãose injetará insulina, embora o contador de dose se mova. Isso pode indicar que a agulha está bloqueada ou danificada.
Verifique sempre o fluxo antes de se injetar.Se não verificar o fluxo, pode receber uma quantidade de insulina insuficiente ou até mesmo inexistente. Isso pode produzir um nível de açúcar no sangue muito alto.
3 Seleção da dose
- Verifique que o contador de dose mostra 0 antes de começar.
O 0 deve ficar alinhado com o marcador de dose.
- Gire o seletor de dose para selecionar a dose que você precisa, seguindo as instruções do seu médico ou enfermeiro.
Se você selecionou uma dose incorreta, pode girar o seletor de dose para a frente ou para trás até selecionar a dose correta.
A caneta pode selecionar até um máximo de 80 unidades.
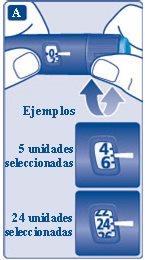
O seletor de dose muda o número de unidades. Somente o contador de dose e o marcador de dose mostram quantas unidades você selecionou em cada administração.
Você pode selecionar 80 unidades em cada administração como máximo. Quando a caneta contém menos de 80 unidades, o contador de dose para quando chega ao número de unidades que restam.
O seletor de dose faz um clique de forma diferente quando é girado para a frente, para trás ou quando passa do número de unidades que restam. Não conte os cliques da caneta.
Antes de se injetar a insulina, use sempre o contador de dose e o marcador de dose para ver quantas unidades você selecionou.
Não conte os cliques da caneta. Se você selecionar uma dose incorreta e se injetar, seu nível de açúcar no sangue pode se tornar muito alto ou muito baixo. Não use a escala de insulina, pois mostra apenas a quantidade aproximada de insulina que resta na caneta.
4 Injeção da dose
- Insira a agulha sob a pele como lhe ensinou o seu médico ou enfermeiro.
- Verifique se você pode ver o contador de dose.
Não toque o contador de dose com os dedos. Isso pode interromper a injeção.
- Pressione e mantenha pressionado o botão de dose até que o contador de dose volte a 0.
O 0 deve ficar alinhado com o marcador de dose.
Nesse momento, você pode ouvir ou sentir um clique.
- Mantenha a agulha sob a pele por pelo menos 6 segundos para garantir que a dose completa seja administrada.

- Mantenha a agulha e a caneta retas, retire-as da pele.
Se aparecer sangue no local de injeção, pressione levemente com um algodão. Não esfregue a área.
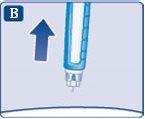
Pode aparecer uma gota de insulina na ponta da agulha após a injeção. Isso é normal e não afeta a dose.
Observe sempre o contador de dose para saber quantas unidades você injeta.
O contador de dose mostra o número exato de unidades. Não conte os cliques da caneta.
Mantenha pressionado o botão de dose até que o contador de dose volte a 0 após a injeção. Se o contador de dose parar antes de chegar a 0, a dose completa não foi administrada, o que pode resultar em um nível de açúcar no sangue muito alto.
5 Após a injeção
- Insira a ponta da agulha no seu capuchão exterior, colocado sobre uma superfície plana, sem tocar a agulha nem o capuchão exterior da agulha.
- Quando a agulha estiver coberta, pressione completamente e com cuidado o capuchão exterior.
- Desrosqueie a agulha e descarte-a com cuidado.
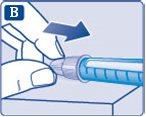
- Coloque o capuchão na caneta após cada uso para proteger a insulina da luz.
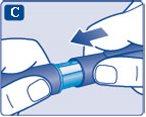
Descarte sempre a agulha após cada injeçãoem um contêiner de objetos pontiagudos apropriado. Isso reduz o risco de contaminação, infecção, perda de insulina, que as agulhas fiquem entupidas e as dosagens sejam imprecisas. Se a agulha estiver entupida, nãose injetará insulina.
Quando a caneta estiver vazia, descarte-a sema agulha, seguindo as instruções do seu médico, enfermeiro, farmacêutico ou das autoridades locais. Não descarte a agulha usada no lixo doméstico.
Nunca tente recolocar o capuchão interior da agulha.Você pode se picar com ela.
Retire sempre a agulha após cada injeçãoe guarde sua caneta sem a agulha.
Isso reduz o risco de contaminação, infecção, perda de insulina, que as agulhas fiquem entupidas e as dosagens sejam imprecisas.
6 Quantidade de insulina restante?
- A escala de insulina mostra a quantidade aproximada de insulina que resta na caneta.

- Para saber quantas unidades de insulina restam exatamente, use o contador de dose:
Gire o seletor de dose até que o contador de dosepare.
Se mostrar 80, significa que restam pelo menos 80unidadesna caneta.
Se mostrar menos de 80,o número indica a quantidade de unidades que restam na caneta.

- Gire o seletor de dose para trás até que o contador de dose mostre 0.
- Se você precisar de mais insulina do que as unidades que restam na caneta, pode dividir a dose entre duas canetas.
- Tenha muito cuidado ao fazer o cálculo corretamente se dividir a dose.
Em caso de dúvida, injete a dose completa com uma caneta nova. Se dividir a dose incorretamente, você pode se injetar muito pouca ou demasiada insulina, o que pode produzir um nível de açúcar no sangue muito alto ou muito baixo.
Mais informações importantes
- Leve sempre a caneta consigo.
- Leve sempre uma caneta de reposto e agulhas novas consigo, em caso de perda ou quebra.
- Mantenha sempre a caneta e as agulhas fora da vista e do alcance de outras pessoas, especialmente de crianças.
- Nunca compartilhe a caneta ou as agulhas com outras pessoas. Isso pode produzir infecções.
- Nunca compartilhe a caneta com outras pessoas. Seu medicamento pode ser prejudicial à saúde delas.
- As pessoas que atendem aos pacientes devem ter muito cuidado ao manusear agulhas usadas para reduzir o risco de picadas e infecções.
Cuidados com a caneta
Trate sua caneta com cuidado. O manuseio brusco ou o mau uso podem causar uma dosagem imprecisa, o que pode produzir um nível de açúcar no sangue muito alto ou muito baixo.
- Não deixe a caneta no carro nem em outro local onde possa esquentar ou resfriar em excesso.
- Não exponha a caneta ao pó, à sujeira ou líquidos.
- Não lave, mergulhe nem lubrifique a caneta. Se necessário, limpe-a com um pano umedecido com um detergente suave.
- Cuidado para que a caneta não caia nem bata em superfícies duras.
Se a caneta cair ou você suspeitar que possa ter um problema, coloque uma agulha nova e verifique o fluxo de insulina antes de se injetar.
- Não tente reencher a caneta. Uma vez vazia, deve ser descartada.
- Não tente reparar a caneta nem desmontá-la.
- País de registo
- Substância ativa
- Requer receita médicaSim
- Fabricante
- Esta informação é apenas para referência e não constitui aconselhamento médico. Consulte sempre um médico antes de tomar qualquer medicamento. A Oladoctor não se responsabiliza por decisões médicas baseadas neste conteúdo.
- Alternativas a RYZODEG 100 Unidades/mL Solução Injetável em Caneta Pré-carregadaForma farmacêutica: INJETÁVEL, 100 U/mlSubstância ativa: insulin lisproFabricante: Eli Lilly Nederland B.V.Requer receita médicaForma farmacêutica: INJETÁVEL, 100 U/mlSubstância ativa: insulin lisproFabricante: Eli Lilly Nederland B.V.Requer receita médicaForma farmacêutica: INJETÁVEL, 100 UI/mLSubstância ativa: insulin (human)Fabricante: Lilly S.A.Requer receita médica
Alternativas a RYZODEG 100 Unidades/mL Solução Injetável em Caneta Pré-carregada noutros países
As melhores alternativas com o mesmo princípio ativo e efeito terapêutico.
Alternativa a RYZODEG 100 Unidades/mL Solução Injetável em Caneta Pré-carregada em Украина
Médicos online para RYZODEG 100 Unidades/mL Solução Injetável em Caneta Pré-carregada
Avaliação de posologia, efeitos secundários, interações, contraindicações e renovação da receita de RYZODEG 100 Unidades/mL Solução Injetável em Caneta Pré-carregada – sujeita a avaliação médica e regras locais.














