
Clexane forte

Consulta con un médico sobre la receta médica de Clexane forte

Cómo usar Clexane forte
Hoja de instrucciones del paquete: información para el paciente
Clexane Forte, 12 000 UI (120 mg)/0,8 ml, solución inyectable
Clexane Forte, 15 000 UI (150 mg)/1 ml, solución inyectable
Enoxaparina sódica
Es importante leer detenidamente el contenido de esta hoja de instrucciones antes de tomar el medicamento, ya que contiene información importante para el paciente.
- Debe conservar esta hoja de instrucciones para poder volver a leerla si es necesario.
- Si tiene alguna duda, debe consultar a su médico, farmacéutico o enfermera.
- Este medicamento ha sido recetado específicamente para usted. No debe dárselo a otros. El medicamento puede ser perjudicial para otra persona, incluso si los síntomas de su enfermedad son los mismos.
- Si el paciente experimenta algún efecto adverso, incluyendo cualquier efecto adverso no mencionado en esta hoja de instrucciones, debe informar a su médico o farmacéutico. Véase el punto 4.
Índice de la hoja de instrucciones
- 1. Qué es Clexane Forte y para qué se utiliza
- 2. Información importante antes de tomar Clexane Forte
- 3. Cómo tomar Clexane Forte
- 4. Posibles efectos adversos
- 5. Cómo conservar Clexane Forte
- 6. Contenido del paquete y otra información
1. Qué es Clexane Forte y para qué se utiliza
Clexane Forte contiene la sustancia activa enoxaparina sódica. Pertenece a un grupo de medicamentos llamados heparinas de bajo peso molecular o HBPM.
Cómo actúa Clexane Forte
Clexane Forte actúa de dos maneras.
- 1) Evita que los coágulos sanguíneos existentes se agranden. Ayuda al organismo a disolver los coágulos sanguíneos existentes, lo que hace que dejen de ser perjudiciales.
- 2) Evita la formación de nuevos coágulos en la sangre del paciente.
Para qué se utiliza Clexane Forte
Clexane Forte se puede utilizar para:
- Tratar los coágulos sanguíneos que ya existen en la sangre del paciente.
- Prevenir la formación de coágulos en la sangre del paciente en los siguientes casos: o antes y después de una operación quirúrgica o en el caso de una enfermedad de corta duración, cuando el paciente no pueda moverse durante un período de tiempo o en pacientes que han desarrollado coágulos en la sangre circulante debido a una enfermedad cancerosa, con el fin de prevenir la formación de nuevos coágulos
- Prevenir la formación de coágulos en la angina de pecho inestable (cuando no se suministra suficiente sangre al músculo cardíaco) o después de un ataque al corazón
- Prevenir la formación de coágulos en los tubos del dializador (utilizados en personas con trastornos graves de la función renal).
2. Información importante antes de tomar Clexane Forte
No tomar Clexane Forte si:
- el paciente es alérgico a:
o enoxaparina sódica o cualquier otro componente de este medicamento (enumerado en el punto 6) o heparina u otras heparinas de bajo peso molecular, como nadroparina, tinzaparina o dalteparina. Los síntomas de una reacción alérgica pueden incluir erupción, dificultad para respirar o tragar, hinchazón de la cara, los labios, la lengua, la boca, la garganta o los ojos.
- se ha producido una reacción a la heparina que ha causado un descenso grave en el número de glóbulos sanguíneos responsables de la coagulación (plaquetas) en los últimos 100 días.
- hay anticuerpos contra la enoxaparina en la sangre del paciente.
- el paciente tiene un sangrado grave o una condición médica asociada con un mayor riesgo de sangrado, como por ejemplo: o úlceras gástricas o una operación quirúrgica reciente en el cerebro o los ojos o un accidente cerebrovascular reciente.
- el paciente está tomando Clexane Forte para tratar los coágulos sanguíneos y se planea realizar una punción lumbar o una operación quirúrgica en las próximas 24 horas: o punción lumbar o operación quirúrgica bajo anestesia espinal o epidural. No debe tomar Clexane Forte si se encuentra en alguna de estas situaciones. Si tiene alguna duda, debe consultar a su médico o farmacéutico antes de comenzar a tomar Clexane Forte.
Precauciones y advertencias
No debe intercambiar Clexane Forte con otras heparinas de bajo peso molecular, como nadroparina, tinzaparina o dalteparina. Esto se debe a que no son exactamente iguales, tienen diferentes actividades y instrucciones de uso. Antes de comenzar a tomar Clexane Forte, debe consultar a su médico o farmacéutico si:
- el paciente ha tenido alguna vez una reacción a la heparina que ha causado un descenso grave en el número de glóbulos sanguíneos responsables de la coagulación (plaquetas)
- el paciente tiene una válvula cardíaca artificial
- el paciente tiene endocarditis (infección de la membrana que recubre el interior del corazón)
- el paciente tiene úlceras gástricas
- el paciente ha tenido un accidente cerebrovascular reciente
- el paciente tiene hipertensión arterial
- el paciente tiene diabetes o problemas con los vasos sanguíneos en los ojos causados por la diabetes (retinopatía diabética)
- el paciente ha tenido una operación quirúrgica reciente en los ojos o el cerebro
- el paciente es anciano (más de 65 años), especialmente si tiene más de 75 años
- el paciente tiene enfermedades renales
- el paciente tiene enfermedades hepáticas
- el paciente tiene bajo peso o sobrepeso
- el paciente tiene un nivel elevado de potasio en la sangre (lo que se puede determinar mediante un análisis de sangre)
- el paciente está tomando medicamentos que pueden causar sangrado (véase el punto 2 "Clexane Forte y otros medicamentos")
- el paciente tiene problemas con la columna vertebral o ha tenido una operación en la columna vertebral. Si alguna de estas situaciones se aplica al paciente o si tiene alguna duda, debe consultar a su médico o farmacéutico antes de comenzar a tomar Clexane Forte.
En el caso de pacientes que toman dosis superiores a 210 mg/día, este medicamento contiene más de 24 mg de sodio (principal componente de la sal común) en cada dosis. Esto equivale al 1,2% de la dosis diaria máxima recomendada de sodio en la dieta para adultos.
Análisis y control
Antes de comenzar a tomar este medicamento y periódicamente durante su uso, el paciente puede someterse a un análisis de sangre para comprobar el número de plaquetas y el nivel de potasio en la sangre.
Uso en niños y adolescentes
No se ha evaluado la seguridad y eficacia de Clexane Forte en niños y adolescentes.
Clexane Forte y otros medicamentos
Debe informar a su médico o farmacéutico sobre todos los medicamentos que esté tomando actualmente o recientemente, así como sobre los medicamentos que planea tomar.
- warfarina - medicamento utilizado para diluir la sangre
- aspirina (también conocida como ácido acetilsalicílico o ASA), clopidogrel u otros medicamentos utilizados para prevenir la formación de coágulos sanguíneos (véase el punto 3 "Cambios en el medicamento anticoagulante")
- inyecciones de dextrano - utilizado como sustituto de la sangre
- ibuprofeno, diclofenaco, ketorolaco u otros medicamentos conocidos como medicamentos antiinflamatorios no esteroideos, utilizados para tratar el dolor y la inflamación en la artritis y otras afecciones
- prednisolona, dexametasona u otros medicamentos utilizados para tratar el asma, la artritis reumatoide y otras afecciones
- medicamentos que aumentan el nivel de potasio en la sangre, como los suplementos de potasio, los diuréticos y algunos medicamentos utilizados para tratar enfermedades cardíacas.
Procedimientos quirúrgicos y anestésicos
Si el paciente va a someterse a una punción lumbar o una operación quirúrgica bajo anestesia espinal o epidural, debe informar a su médico de que está tomando Clexane Forte. Véase el punto "Cuándo no tomar Clexane Forte".
Embarazo y lactancia
Si la paciente está embarazada o en período de lactancia, cree que puede estar embarazada o planea tener un hijo, debe consultar a su médico o farmacéutico antes de tomar este medicamento. En mujeres embarazadas con una válvula cardíaca artificial, puede haber un mayor riesgo de formación de coágulos sanguíneos. El médico debe discutir este tema con la paciente. Las mujeres que están en período de lactancia o planean lactar deben consultar a su médico antes de comenzar a tomar este medicamento.
Conducción de vehículos y uso de máquinas
Clexane Forte no afecta la capacidad para conducir vehículos o operar máquinas. Se recomienda que el médico documente el nombre comercial y el número de lote del producto utilizado.
3. Cómo tomar Clexane Forte
Este medicamento debe tomarse siempre según las indicaciones de su médico o farmacéutico. Si tiene alguna duda, debe consultar a su médico o farmacéutico.
Toma del medicamento
- Por lo general, Clexane Forte será administrado al paciente por un médico o enfermera. Esto se debe a que requiere inyecciones.
- Clexane Forte se administra generalmente por inyección subcutánea.
- Clexane Forte puede administrarse por inyección intravenosa después de ciertos tipos de ataque al corazón o operaciones.
- Clexane Forte puede introducirse en el tubo de drenaje de la sangre (llamado línea arterial) al comienzo de la sesión de diálisis.
- No debe administrarse Clexane Forte por inyección intramuscular.
Cantidad de medicamento administrado
- El médico decidirá la cantidad de Clexane Forte que el paciente debe tomar. Esta cantidad depende del motivo por el que se está tomando el medicamento.
- En el caso de enfermedades renales, el paciente puede recibir una cantidad menor de Clexane Forte.
- 1) Tratamiento de los coágulos sanguíneos que existen en la sangre del paciente
- La dosis habitual es de 150 UI (1,5 mg) por kilogramo de peso corporal una vez al día o 100 UI (1 mg) por kilogramo de peso corporal dos veces al día.
- El médico decidirá durante cuánto tiempo el paciente debe recibir Clexane Forte.
- 2) Prevención de la formación de coágulos sanguíneos en la sangre del paciente durante una operación quirúrgica o en un período de movilidad reducida debido a una enfermedad
- La dosis depende del riesgo de formación de coágulos en el paciente. El paciente recibirá Clexane Forte en una dosis de 2000 UI (20 mg) o 4000 UI (40 mg) cada día.
- En el caso de una operación quirúrgica programada, la primera inyección se administra generalmente 2 horas o 12 horas antes de la operación.
- Si el paciente tiene movilidad reducida debido a una enfermedad, generalmente recibe Clexane Forte en una dosis de 4000 UI (40 mg) cada día.
- El médico decidirá durante cuánto tiempo el paciente debe recibir Clexane Forte.
- 3) Prevención de la formación de coágulos sanguíneos en pacientes con angina de pecho inestable o después de un ataque al corazón
- Clexane Forte se puede utilizar en dos tipos diferentes de ataque al corazón.
- La cantidad de Clexane Forte administrada dependerá de la edad del paciente y del tipo de ataque al corazón que haya tenido.
Ataque al corazón de tipo NSTEMI (ataque al corazón sin elevación del segmento ST):
- La dosis habitual es de 100 UI (1 mg) por kilogramo de peso corporal cada 12 horas.
- Por lo general, el médico recetará al paciente que también tome aspirina (ácido acetilsalicílico).
- El médico decidirá durante cuánto tiempo el paciente debe recibir Clexane Forte.
Ataque al corazón de tipo STEMI (ataque al corazón con elevación del segmento ST) en personas menores de 75 años:
- La dosis inicial de Clexane Forte es de 3000 UI (30 mg) administrada por inyección intravenosa.
- Al mismo tiempo, Clexane Forte también se administra por inyección subcutánea. La dosis habitual es de 100 UI (1 mg) por kilogramo de peso corporal cada 12 horas.
- Por lo general, el médico recetará al paciente que también tome aspirina (ácido acetilsalicílico).
- El médico decidirá durante cuánto tiempo el paciente debe recibir Clexane Forte.
Ataque al corazón de tipo STEMI en personas de 75 años o más:
- La dosis habitual es de 75 UI (0,75 mg) por kilogramo de peso corporal cada 12 horas.
- La cantidad máxima de Clexane Forte en las primeras dos dosis es de 7500 UI (75 mg).
- El médico decidirá durante cuánto tiempo el paciente debe recibir Clexane Forte.
Pacientes sometidos a un procedimiento de intervención coronaria percutánea (PCI):
- Dependiendo de cuándo se administró la última dosis de Clexane Forte, el médico puede decidir administrar una dosis adicional de Clexane Forte antes del procedimiento de PCI. El medicamento se administrará por inyección intravenosa.
- 4) Prevención de la formación de coágulos sanguíneos en los tubos del dializador
- La dosis habitual es de 100 UI (1 mg) por kilogramo de peso corporal.
- Clexane Forte se inyecta en el tubo de drenaje de la sangre (llamado línea arterial) al comienzo de la sesión de diálisis. Esta cantidad generalmente es suficiente para una sesión de diálisis de 4 horas. Sin embargo, si es necesario, el médico puede administrar al paciente una dosis adicional de 50 UI a 100 UI (0,5 a 1 mg) por kilogramo de peso corporal.
Autoadministración de la inyección de Clexane Forte. Si el paciente es capaz de autoadministrarse la inyección de Clexane Forte, el médico o la enfermera le demostrarán cómo hacerlo. No debe intentar autoadministrarse la inyección si no ha sido entrenado para hacerlo. Si tiene alguna duda sobre cómo hacerlo, debe consultar a su médico o enfermera de inmediato. La administración de la inyección de manera correcta bajo la piel (llamada inyección subcutánea) puede reducir el dolor y el moretón en el lugar de la inyección.
Antes de la autoadministración de la inyección de Clexane Forte
- Preparar todos los elementos necesarios: jeringa, algodón empapado en alcohol o jabón y agua, y un recipiente para desechos médicos.
- Comprobar la fecha de caducidad en el paquete. No utilizar el medicamento después de la fecha de caducidad.
- Comprobar si la jeringa está dañada y si el líquido es transparente. Si no es así, debe utilizar otra jeringa.
- Asegurarse de qué dosis se debe administrar.
- Examinar el abdomen para comprobar si la última inyección ha causado enrojecimiento, cambio de color de la piel, hinchazón, filtración o si todavía duele. Si es así, debe consultar a su médico o enfermera.
Instrucciones para la autoadministración de la inyección de Clexane Forte: (Instrucciones para jeringas precargadas sin sistema de seguridad)
Preparación del lugar de la inyección
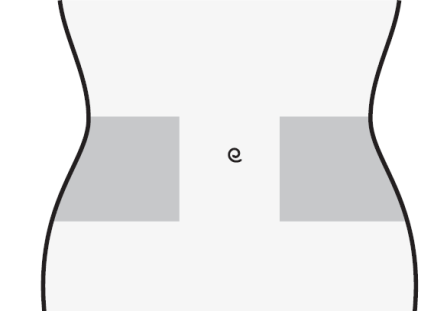
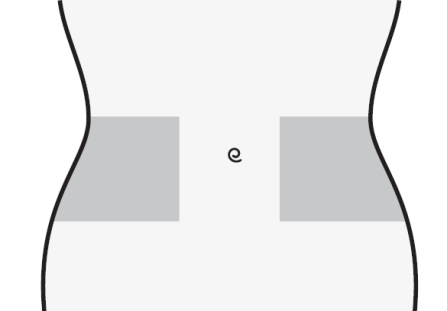
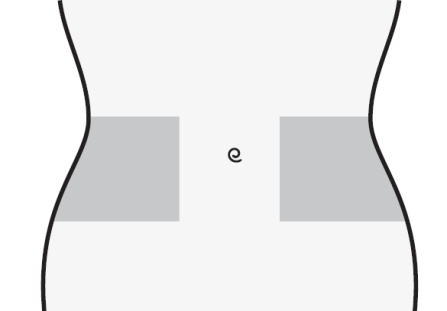
- 1) Seleccionar el lugar de la inyección en la parte derecha o izquierda del abdomen. El lugar de la inyección debe estar a al menos 5 cm del ombligo hacia los lados.
- No inyectar a menos de 5 cm del ombligo ni alrededor de cicatrices o moretones existentes.
- Debe cambiar el lugar de la inyección entre la parte izquierda y derecha del abdomen dependiendo del lugar de la última inyección.
- 2) Lavar las manos. Limpiar el lugar de la inyección con un algodón empapado en alcohol o jabón y agua.
- 3) Debe sentarse o acostarse en una posición cómoda, de manera que esté relajado. Debe asegurarse de que el lugar de la inyección esté a la vista. Una silla, un sofá o una cama con almohadas para apoyarse serán adecuados.
Selección de la dosis
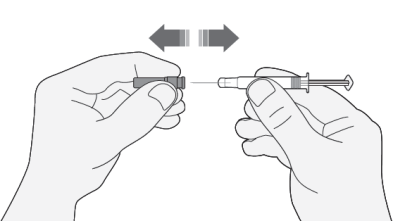
- 1) Retirar cuidadosamente la cubierta de la aguja de la jeringa. La cubierta debe desecharse.
- No presionar el émbolo antes de la inyección para eliminar las burbujas de aire. Esto puede causar una reducción en la dosis administrada.
- Después de retirar la cubierta, no tocar nada con la aguja. Esto garantiza la esterilidad de la aguja.
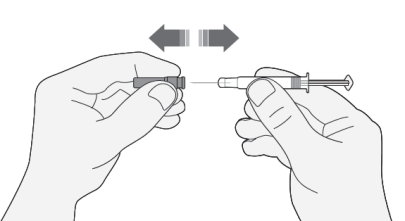
- 2) Si la cantidad de medicamento en la jeringa es la dosis recetada, no es necesario ajustar la dosis. Puede proceder con la inyección.
- 3) Si la dosis depende del peso corporal, puede ser necesario ajustar la dosis en la jeringa según la dosis recetada. En este caso, debe desechar el exceso de medicamento, sosteniendo la jeringa hacia abajo (para mantener las burbujas de aire en la jeringa) y desechar el exceso en un recipiente.
- 4) En la punta de la aguja puede aparecer una gota. Si esto sucede, debe eliminar la gota antes de la inyección, golpeando suavemente la jeringa con la aguja hacia abajo. Puede proceder con la inyección.
Administración de la inyección
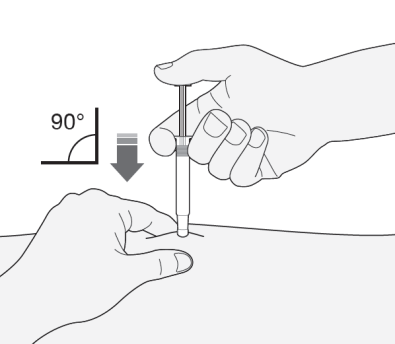
- 1) Sostener la jeringa en la mano con la que se escribe (como un lápiz). Con la otra mano, sostener suavemente el dedo índice y el pulgar en la piel del abdomen, creando un pliegue en la piel entre los dedos.
- Debe asegurarse de que mantenga el pliegue en la piel durante la inyección.
- 2) Sostener la jeringa con la aguja hacia abajo (en un ángulo de 90°). Introducir toda la longitud de la aguja en el pliegue de la piel.
- 3) Presionar el émbolo con el dedo pulgar. Esto hará que el medicamento se introduzca en el tejido graso del abdomen. Debe inyectar toda la cantidad de medicamento en la jeringa.
- 4) Retirar la aguja del lugar de la inyección, sacándola hacia afuera. La aguja debe sostenerse lejos de uno mismo y de los demás. Ahora puede liberar el pliegue de la piel.
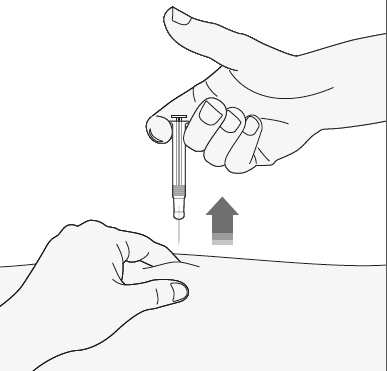
Después de la inyección
- 1) Para evitar moretón, no debe frotar el lugar de la inyección después de la inyección.
- 2) La jeringa usada debe desecharse en un recipiente para desechos médicos. Cerrar la tapa del recipiente y guardarla en un lugar no visible y no accesible para los niños. Si el recipiente está lleno, debe desecharlo según las instrucciones de su médico o farmacéutico.
Todo medicamento no utilizado o desechos deben eliminarse de acuerdo con las regulaciones locales.
(Instrucciones para jeringas precargadas con sistema de seguridad tipo ERIS)
Preparación del lugar de la inyección
- 1) Seleccionar el lugar de la inyección en la parte derecha o izquierda del abdomen. El lugar de la inyección debe estar a al menos 5 cm del ombligo hacia los lados.
- No inyectar a menos de 5 cm del ombligo ni alrededor de cicatrices o moretones existentes.
- Debe cambiar el lugar de la inyección entre la parte izquierda y derecha del abdomen dependiendo del lugar de la última inyección.
- 2) Lavar las manos. Limpiar el lugar de la inyección con un algodón empapado en alcohol o jabón y agua.
- 3) Debe sentarse o acostarse en una posición cómoda, de manera que esté relajado. Debe asegurarse de que el lugar de la inyección esté a la vista. Una silla, un sofá o una cama con almohadas para apoyarse serán adecuados.
Selección de la dosis
- 1) Retirar cuidadosamente la cubierta de la aguja de la jeringa. La cubierta debe desecharse.
- No presionar el émbolo antes de la inyección para eliminar las burbujas de aire. Esto puede causar una reducción en la dosis administrada.
- Después de retirar la cubierta, no tocar nada con la aguja. Esto garantiza la esterilidad de la aguja.
- 2) Si la cantidad de medicamento en la jeringa es la dosis recetada, no es necesario ajustar la dosis. Puede proceder con la inyección.
- 3) Si la dosis depende del peso corporal, puede ser necesario ajustar la dosis en la jeringa según la dosis recetada. En este caso, debe desechar el exceso de medicamento, sosteniendo la jeringa hacia abajo (para mantener las burbujas de aire en la jeringa) y desechar el exceso en un recipiente.
- 4) En la punta de la aguja puede aparecer una gota. Si esto sucede, debe eliminar la gota antes de la inyección, golpeando suavemente la jeringa con la aguja hacia abajo. Puede proceder con la inyección.
Administración de la inyección
- 1) Sostener la jeringa en la mano con la que se escribe (como un lápiz). Con la otra mano, sostener suavemente el dedo índice y el pulgar en la piel del abdomen, creando un pliegue en la piel entre los dedos.
- Debe asegurarse de que mantenga el pliegue en la piel durante la inyección.
- 2) Sostener la jeringa con la aguja hacia abajo (en un ángulo de 90°). Introducir toda la longitud de la aguja en el pliegue de la piel.
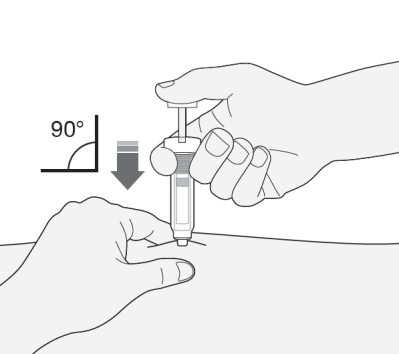
- 3) Presionar el émbolo con el dedo pulgar. Esto hará que el medicamento se introduzca en el tejido graso del abdomen. Debe inyectar toda la cantidad de medicamento en la jeringa.
- 4) Retirar la aguja del lugar de la inyección, sacándola hacia afuera. La cubierta de seguridad se cerrará automáticamente sobre la aguja. Ahora puede liberar el pliegue de la piel. El sistema de seguridad solo se activará cuando la jeringa se haya vaciado completamente presionando el émbolo hasta el final.
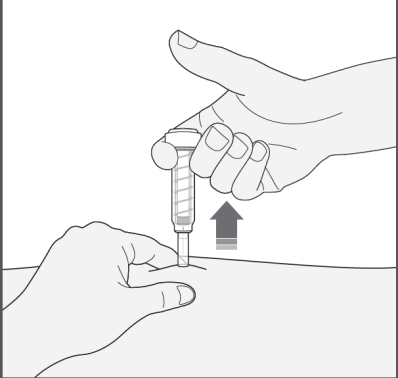
Después de la inyección
- 1) Para evitar moretón, no debe frotar el lugar de la inyección después de la inyección.
- 2) La jeringa usada debe desecharse en un recipiente para desechos médicos. Cerrar la tapa del recipiente y guardarla en un lugar no visible y no accesible para los niños. Si el recipiente está lleno, debe desecharlo según las instrucciones de su médico o farmacéutico.
Todo medicamento no utilizado o desechos deben eliminarse de acuerdo con las regulaciones locales.
(Instrucciones para jeringas precargadas con sistema de seguridad tipo PREVENTIS)
Preparación del lugar de la inyección
- 1) Seleccionar el lugar de la inyección en la parte derecha o izquierda del abdomen. El lugar de la inyección debe estar a al menos 5 cm del ombligo hacia los lados.
- No inyectar a menos de 5 cm del ombligo ni alrededor de cicatrices o moretones existentes.
- Debe cambiar el lugar de la inyección entre la parte izquierda y derecha del abdomen dependiendo del lugar de la última inyección.
- 2) Lavar las manos. Limpiar el lugar de la inyección con un algodón empapado en alcohol o jabón y agua.
- 3) Debe sentarse o acostarse en una posición cómoda, de manera que esté relajado. Debe asegurarse de que el lugar de la inyección esté a la vista. Una silla, un sofá o una cama con almohadas para apoyarse serán adecuados.
Selección de la dosis
- 1) Retirar cuidadosamente la cubierta de la aguja de la jeringa. La cubierta debe desecharse.
- No presionar el émbolo antes de la inyección para eliminar las burbujas de aire. Esto puede causar una reducción en la dosis administrada.
- Después de retirar la cubierta, no tocar nada con la aguja. Esto garantiza la esterilidad de la aguja.
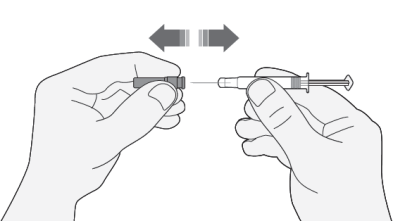
- 2) Si la cantidad de medicamento en la jeringa es la dosis recetada, no es necesario ajustar la dosis. Puede proceder con la inyección.
- 3) Si la dosis depende del peso corporal, puede ser necesario ajustar la dosis en la jeringa según la dosis recetada. En este caso, debe desechar el exceso de medicamento, sosteniendo la jeringa hacia abajo (para mantener las burbujas de aire en la jeringa) y desechar el exceso en un recipiente.
- 4) En la punta de la aguja puede aparecer una gota. Si esto sucede, debe eliminar la gota antes de la inyección, golpeando suavemente la jeringa con la aguja hacia abajo. Puede proceder con la inyección.
Administración de la inyección
- 1) Sostener la jeringa en la mano con la que se escribe (como un lápiz). Con la otra mano, sostener suavemente el dedo índice y el pulgar en la piel del abdomen, creando un pliegue en la piel entre los dedos.
- Debe asegurarse de que mantenga el pliegue en la piel durante la inyección.
- 2) Sostener la jeringa con la aguja hacia abajo (en un ángulo de 90°). Introducir toda la longitud de la aguja en el pliegue de la piel.
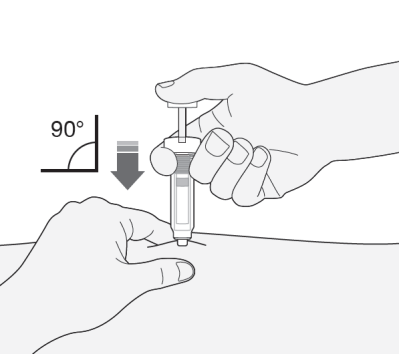
- 3) Presionar el émbolo con el dedo pulgar. Esto hará que el medicamento se introduzca en el tejido graso del abdomen. Debe inyectar toda la cantidad de medicamento en la jeringa.
- 4) Retirar la aguja del lugar de la inyección, sacándola hacia afuera, mientras aún se sostiene el émbolo. La cubierta de seguridad se cerrará automáticamente sobre la aguja. Ahora puede liberar el pliegue de la piel. El sistema de seguridad se activará cuando se presione el émbolo hasta el final, y se escuchará un "clic" que confirmará la activación de la cubierta de seguridad.
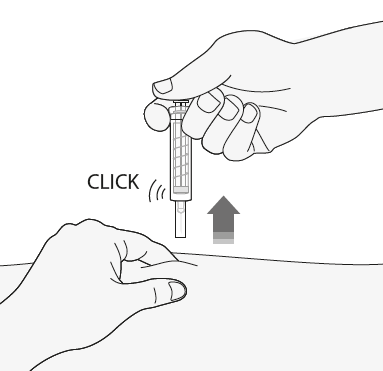
Después de la inyección
- 1) Para evitar moretón, no debe frotar el lugar de la inyección después de la inyección.
- 2) La jeringa usada debe desecharse en un recipiente para desechos médicos. Cerrar la tapa del recipiente y guardarla en un lugar no visible y no accesible para los niños. Si el recipiente está lleno, debe desecharlo según las instrucciones de su médico o farmacéutico. Todo medicamento no utilizado o desechos deben eliminarse de acuerdo con las regulaciones locales.
Cambio de medicamento anticoagulante
- Cambio de Clexane Forte a medicamentos que diluyen la sangre llamados antagonistas de la vitamina K (como la warfarina)El médico recetará al paciente un análisis de sangre para determinar el índice de coagulación (INR) y le informará cuándo debe dejar de tomar Clexane Forte.
- Cambio de medicamentos que diluyen la sangre llamados antagonistas de la vitamina K (como la warfarina) a Clexane ForteDebe dejar de tomar el medicamento que contiene el antagonista de la vitamina K. El médico recetará al paciente un análisis de sangre para determinar el índice de coagulación (INR) y le informará cuándo debe comenzar a tomar Clexane Forte.
- Cambio de Clexane Forte a medicamentos anticoagulantes orales directosDebe dejar de tomar Clexane Forte. Luego, debe comenzar a tomar el medicamento anticoagulante oral directo 0 a 2 horas antes de la hora programada para la próxima inyección; y luego debe continuar tomando el medicamento de manera normal.
- Cambio de medicamento anticoagulante oral directo a Clexane Forte
Forte
Debe dejar de tomar el medicamento anticoagulante oral directo. El tratamiento con Clexane Forte puede comenzar solo después de 12 horas desde la última dosis del medicamento anticoagulante oral directo.
Sobredosis de Clexane Forte
Si el paciente cree que ha tomado demasiada o demasiada poca dosis de Clexane Forte, debe informar a su médico, farmacéutico o enfermera de inmediato, incluso si no presenta síntomas de problemas. En caso de una inyección accidental o ingestión de Clexane Forte por un niño, debe acudir de inmediato a la sala de emergencias del hospital.
Olvido de una dosis de Clexane Forte
Si se olvida una dosis, debe tomarla lo antes posible. No debe tomar una dosis doble para compensar la dosis olvidada. Llevar un registro de las dosis ayuda a asegurarse de que no se olviden dosis.
Interrupción del tratamiento con Clexane Forte
Es importante continuar con las inyecciones de Clexane Forte hasta que el médico indique que debe dejar de tomarlas. Si se interrumpe el tratamiento, puede formarse un coágulo sanguíneo, lo que puede ser muy peligroso. Si tiene alguna duda adicional sobre el uso de este medicamento, debe consultar a su médico, farmacéutico o enfermera.
4. Posibles efectos adversos
Como todos los medicamentos, este medicamento puede causar efectos adversos, aunque no todos los pacientes los experimentarán.
Efectos adversos graves
Debe dejar de tomar Clexane Forte y consultar a su médico o enfermera de inmediato si:
presenta signos de una reacción alérgica grave (como erupción, dificultad para respirar o tragar, hinchazón de la cara, los labios, la lengua, la boca, la garganta o los ojos). Si aparecen alguno de los siguientes síntomas, debe dejar de tomar enoxaparina y buscar ayuda médica de inmediato:
- Erupción roja, escamosa y generalizada con nódulos y ampollas, acompañada de fiebre. Los síntomas suelen aparecer al comienzo del tratamiento (eritema multiforme agudo).
Al igual que otros medicamentos similares utilizados para reducir la coagulación de la sangre, Clexane Forte puede causar sangrado. Esto puede ser una amenaza para la vida. En algunos casos, el sangrado puede no ser inmediatamente visible.
Debe consultar a su médico de inmediato si:
- el paciente presenta algún sangrado que no cesa por sí solo
- el paciente presenta signos de sangrado excesivo, como debilidad, cansancio, palidez, mareo con dolores de cabeza o hinchazón de origen desconocido. El médico puede decidir someter al paciente a una observación más detallada o cambiar el medicamento.
Debe consultar a su médico de inmediato:
- si el paciente presenta signos de obstrucción de un vaso sanguíneo por un coágulo, como: o dolor en la pierna, enrojecimiento, aumento de temperatura o hinchazón en una de las piernas - son síntomas de trombosis venosa profunda o dificultad para respirar, dolor en el pecho, pérdida de conocimiento o tos con sangre - son síntomas de embolia pulmonar
- si el paciente presenta una erupción dolorosa o manchas de color rojo oscuro bajo la piel que no desaparecen al presionar. El médico puede recetar un análisis de sangre para determinar el número de plaquetas.
Otros efectos adversos:
Muy frecuentes(pueden afectar a más de 1 de cada 10 pacientes):
- sangrado
- aumento de la actividad de las enzimas hepáticas.
Frecuentes(pueden afectar a hasta 1 de cada 10 pacientes):
- mayor tendencia a presentar moretones. Esto puede deberse a una disminución en el número de plaquetas
- manchas rojas en la piel. Estos cambios son más probables en los lugares de inyección de Clexane Forte
- erupción cutánea (urticaria)
- piel enrojecida y picazón
- moretón o dolor en el lugar de la inyección
- disminución del número de glóbulos rojos
- aumento del número de plaquetas
- dolores de cabeza.
Poco frecuentes(pueden afectar a hasta 1 de cada 100 pacientes):
- dolor de cabeza intenso y repentino - puede ser un signo de sangrado en el cerebro
- sensación de dolor y hinchazón en el estómago - puede ser un signo de sangrado en el estómago
- manchas grandes y rojas en la piel de forma irregular, con ampollas o sin ampollas
- irritación de la piel (irritación local)
- el paciente puede notar que su piel y ojos se vuelven amarillos y su orina se vuelve más oscura. Esto puede indicar una enfermedad hepática.
Raros(pueden afectar a hasta 1 de cada 1000 pacientes):
- reacción alérgica grave - los síntomas pueden incluir erupción, dificultad para tragar o respirar, hinchazón de los labios, la cara, la garganta o la lengua
- aumento del nivel de potasio en la sangre - es más probable en personas con enfermedades renales o diabetes. El médico puede comprobar esto mediante un análisis de sangre
- aumento del número de eosinófilos en la sangre - el médico puede comprobar esto mediante un análisis de sangre
- pérdida de cabello
- osteoporosis (condición en la que los huesos son más propensos a fracturarse) después de un uso prolongado del medicamento
- entumecimiento, hormigueo y debilidad muscular (especialmente en la parte inferior del cuerpo) después de una punción lumbar o anestesia espinal o epidural
- pérdida del control de la vejiga o el intestino (condición en la que el paciente no puede controlar cuándo debe ir al baño)
- endurecimiento o bulto en el lugar de la inyección.
Notificación de efectos adversos
Si se presentan efectos adversos, incluyendo cualquier efecto adverso no mencionado en esta hoja de instrucciones, debe informar a su médico, farmacéutico o enfermera. Los efectos adversos pueden notificarse directamente al Departamento de Vigilancia de Medicamentos del Ministerio de Sanidad, Consumo y Bienestar Social, o a la autoridad reguladora del medicamento en su país. Gracias a la notificación de efectos adversos, se pueden recopilar más información sobre la seguridad del medicamento.
5. Cómo conservar Clexane Forte
No conservar a una temperatura superior a 25 °C. No congelar. El medicamento debe conservarse en un lugar no visible y no accesible para los niños. No utilizar este medicamento después de la fecha de caducidad indicada en el paquete. La fecha de caducidad es el último día del mes indicado. No utilizar este medicamento si se observa que la jeringa está dañada, hay partículas sólidas en la solución o el color de la solución no es el adecuado (véase "Cómo se presenta Clexane Forte y contenido del paquete"). Los medicamentos no deben tirarse por el desagüe ni a los contenedores de basura doméstica. Debe preguntar a su farmacéutico cómo eliminar los medicamentos que ya no se necesitan. Este procedimiento ayudará a proteger el medio ambiente.
6. Contenido del paquete y otra información
Qué contiene Clexane Forte
- La sustancia activa del medicamento es enoxaparina sódica.
- Cada ml contiene 150 mg de enoxaparina sódica, lo que equivale a 15 000 UI de actividad anti-Xa. Cada jeringa precargada de 0,8 ml contiene 12 000 UI (120 mg) de enoxaparina sódica. Cada jeringa precargada de 1 ml contiene 15 000 UI (150 mg) de enoxaparina sódica.
- El otro componente es agua para inyección.
Cómo se presenta Clexane Forte y contenido del paquete
Clexane Forte es una solución inyectable transparente y sin color, o ligeramente amarillenta, en una jeringa precargada de vidrio (con o sin sistema de seguridad automático). Tamaños del paquete: 2, 5, 6, 10, 20, 30, 50 jeringas precargadas y en paquetes combinados de 3 x 10 jeringas precargadas. No todos los tamaños del paquete pueden estar disponibles.
Titular de la autorización de comercialización
Sanofi Winthrop Industrie 82, Avenue Raspail 94250 Gentilly Francia
Fabricante
Sanofi Winthrop Industrie 180, rue Jean Jaurès 94 700 Maisons-Alfort Francia Sanofi-Aventis Private Co. Ltd Budapest Logistics and Distribution Platform Bdg. DC5, Campona utca1. Budapest, 1225 Hungría Sanofi-Aventis GmbH Turm A, 29. OG, Wienerbergstraße 11 1100 Vienna Austria Sanofi Winthrop Industrie 1051 Boulevard Industriel 76580 Le Trait Francia Sanofi-Aventis Deutschland GmbH Industriepark Höchst-Brüningstraße 50 65926 Frankfurt am Main Alemania
Para obtener más información sobre el medicamento y sus nombres en los países del Espacio Económico Europeo, debe consultar al representante del titular de la autorización de comercialización en su país:
Sanofi Sp. z o.o. ul. Marcina Kasprzaka 6 01-211 Varsovia tel.: +48 22 280 00 00
Fecha de la última revisión de la hoja de instrucciones:
Otras fuentes de información
Información detallada sobre este medicamento está disponible en el sitio web de la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) [www.aemps.gob.es].
- País de registro
- Principio activo
- Requiere recetaSí
- Fabricante
- ImportadorSanofi Winthrop Industrie Sanofi Winthrop Industrie Sanofi-Aventis Deutschland GmbH Sanofi-Aventis GmbH Sanofi-Aventis Private Co. Ltd.
- Esta información ha sido traducida con IA y es solo orientativa. No constituye asesoramiento médico. Consulta siempre con un médico antes de tomar cualquier medicamento.
- Alternativas a Clexane forteForma farmacéutica: Solución, 12,000 UI (120 mg)/0.8 mlPrincipio activo: enoxaparinForma farmacéutica: Solución, 2000 UI (20 mg)/0.2 mlPrincipio activo: enoxaparinForma farmacéutica: Solución, 4000 UI (40 mg)/0.4 mlPrincipio activo: enoxaparin
Alternativas a Clexane forte en otros países
Las mejores alternativas con el mismo principio activo y efecto terapéutico.
Alternativa a Clexane forte en España
Alternativa a Clexane forte en Ucrania
Médicos online para Clexane forte
Consulta sobre dosis, efectos secundarios, interacciones, contraindicaciones y renovación de la receta de Clexane forte – sujeta a valoración médica y normativa local.














